Generalitate
Transplantul de cornee, cunoscut și sub numele de keratoplastie, este operația chirurgicală de înlocuire parțială sau totală a corneei; această operație este utilizată în cazurile de cornee deteriorate sau care nu mai sunt funcționale, pentru a o înlocui cu un analog sănătos, sintetic sau preluat de la un decedat recent. donator.

Există trei tipuri de transplant de cornee: cheratoplastie perforantă (sau penetrantă), cheratoplastie lamelară și cheratoplastie endotelială.
După operație, pacientul trebuie să urmeze câteva instrucțiuni medicale importante pentru a evita complicațiile neplăcute.
O cornee transplantată poate dura până la 25 de ani.
Ce este transplantul de cornee?
Transplantul de cornee, sau cheratoplastia, este intervenția chirurgicală prin care medicul operator prevede înlocuirea totală sau parțială a corneei originale, care nu mai este funcțională și puternic deteriorată, cu un element sănătos similar, de origine sintetică sau de la un donator decedat recent.
CE ESTE CORNEA? O SCURTĂ RECENZIE
Corneea este membrana transparentă, cu mai multe straturi, care se află în partea din față a ochiului și acoperă irisul și pupila.
Lipsită de vase de sânge (prin urmare nu este vascularizată), această membrană reprezintă prima „lentilă” pe care o întâlnește lumina atunci când ajunge la ochi.
Funcțiile corneei, care merită o mențiune specială, sunt cel puțin trei:
- Protecția și susținerea structurilor oculare;
- Filtrarea unor lungimi de undă ultraviolete → corneea permite razelor de lumină să treacă prin țesutul ocular, mai degrabă decât să fie reflectate sau absorbite.
- Refracția luminii → corneea este responsabilă de 65-75% din capacitatea ochiului de a face ca razele de lumină provenind din exterior să convergă pe fovea, adică regiunea centrală a retinei.

Utilizări
Corneea este o zonă foarte delicată a ochiului cu o capacitate foarte mică de auto-reparare.
Acest lucru explică de ce o leziune a acestuia face ca operația de transplant să fie esențială.
Cele mai frecvente afecțiuni medicale care necesită transplant de cornee sunt:
- Keratoconus: este, de departe, principala cauză a transplantului de cornee;
- Boli degenerative ale țesutului corneean;
- Perforarea corneei;
- Infecții ale corneei care nu răspund la niciun tratament cu antibiotice;
- Prezența, pe cornee, a cicatricilor.
Procedură
Chirurgii oculari pot efectua o intervenție chirurgicală de transplant de cornee în cel puțin trei moduri, al căror nume este:
- Cheratoplastia perforantă sau cheratoplastia penetrantă;
- Cheratoplastie lamelară;
- Keratoplastia endotelială.
În timp ce cheratoplastia perforantă implică înlocuirea unei întregi grosimi de cornee și reprezintă cea mai veche modalitate de operare, cheratoplastia lamelară și cheratoplastia endotelială asigură înlocuirea unor straturi de cornee și reprezintă cele mai moderne metode de intervenție.
PERFORTAȚI SAU PENETRAȚI CHERATOPLASTIA
Pentru perforarea cheratoplastiei, medicul operator folosește un fel de cuțit utilitar, numit trefin, prin care taie secțiunea corneei deteriorate, pentru întreaga sa grosime.
După rezecție, elimină secțiunea corneeană deteriorată și o înlocuiește cu cea „nouă”, sintetică sau luată de la un donator.
Altoirea „noii” cornee necesită aplicarea mai multor suturi, a căror îndepărtare, în unele situații, poate avea loc chiar și la 12 luni după procedură.
Operația de cheratoplastie perforantă poate avea loc sub anestezie generală sau anestezie locală: în primul caz, pacientul este inconștient și insensibil la durere pe toată durata operației; în al doilea caz, însă, el rămâne conștient în timpul operației, dar totuși nu simte nicio durere.
O operație clasică de cheratoplastie perforantă durează 45-60 de minute, inclusiv anestezie.
De regulă, spitalizarea este asigurată pentru o noapte, pentru a permite pacientului să se recupereze mai bine din anestezie și chiar din primele efecte ale procedurii chirurgicale.
KERATOPLASTIA LAMELARĂ
Prin keratoplastia lamelară, chirurgii oculari transplantează straturile exterioare și, eventual, centrale ale corneei.
Instrumentele utilizate pot consta din cele menționate anterior trefin sau într-un anumit laser, proiectat în acest scop.
Rezecția straturilor corneene deteriorate este urmată de aplicarea straturilor corneene sănătoase, luate de la un donator sau de origine sintetică.
Altoirea straturilor sănătoase ale corneei necesită realizarea mai multor suturi, exact ca în cazul keratoplastiei penetrante.
Există două subtipuri de cheratoplastie lamelară:
- Keratoplastia lamelară anterioară: constă în îndepărtarea și înlocuirea straturilor exterioare ale corneei.
- Keratoplastia lamelară anterioară profundă: constă în îndepărtarea și înlocuirea straturilor exterioare și centrale ale corneei.
La sfârșitul procedurilor de keratoplastie lamelară, pacientul se poate întoarce acasă după câteva ore de la încheierea operației, atât timp cât condițiile sunt stabile.
KERATOPLASTIA ENDOTELIALĂ
Prin keratoplastia endotelială, chirurgii oculari transplantează straturile cele mai interioare ale corneei și, eventual, așa-numita stromă a corneei (N.B: aici este prezentă o descriere anatomică a corneei).
Ca și în cazul keratoplastiei lamelare, instrumentele utilizate pot consta din obișnuite trefin sau într-un fascicul laser proiectat în acest scop.
După rezecția straturilor corneene deteriorate, urmează aplicarea straturilor corneene sănătoase, luate de la un donator sau de origine sintetică.
Pentru altoirea straturilor sănătoase ale corneei, nu sunt necesare suturi, ci o bulă de aer, creată special pentru a menține transplantul de cornee la locul său. Această bulă se resorbește autonom în câteva zile, timpul necesar grefei pentru a se atașa permanent de restul corneei.
Există două subtipuri de keratoplastie endotelială:
- Keratoplastia endotelială cu decupare (sau decuparea) membranei Descemet: constă în înlocuirea straturilor cele mai interioare ale corneei și 20% din stroma corneei.
- Keratoplastia endotelială a membranei Descemet: constă numai în înlocuirea straturilor cele mai interioare ale corneei.
La sfârșitul procedurilor de keratoplastie endotelială, pacientul se poate întoarce acasă după câteva ore de la încheierea operației, atât timp cât condițiile sunt stabile.
Faza postoperatorie
Imediat după procedura de transplant de cornee, pacientul:
- El trebuie să păstreze bandajul de protecție aplicat pentru a apăra ochiul operat cel puțin o zi întreagă;
- Este posibil să aveți ușoare dureri oculare. Este normal;
- Poate suferi de vedere încețoșată. Este normal.
RECOMANDĂRI POST-OPERATIVE
Odată ajuns acasă, pacientul trebuie să acorde atenție:
- Nu vă frecați ochii;
- Nu faceți efort fizic excesiv și nu ridicați greutăți;
- Nu mergeți în locuri prăfuite, poluate sau unde circulă fum;
- Folosiți ochelari de soare atâta timp cât soarele provoacă disconfort;
- Nu practicați sporturi de contact, până când medicul nu indică altfel;
- Purtați ochelari de protecție în timpul anumitor activități sportive, chiar dacă au trecut câteva luni de la intervenție;
- Nu udați excesiv ochiul în timpul băilor și al dușurilor timp de cel puțin o lună;
- Nu reluați conducerea, până când medicul nu indică altfel;
- Protejați ochiul cu un bandaj cel puțin câteva săptămâni.
Riscuri și complicații
Una dintre cele mai temute complicații ale transplantului de cornee este respingerea sau reacția exagerată, pusă în mișcare de sistemul imunitar, împotriva „noului” organ implantat. Mai mult, sistemul imunitar al unui anumit organism servește în mod intenționat pentru a recunoaște și a ataca tot ceea ce este străin organismului însuși.
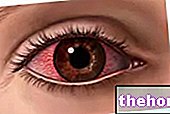
Fenomen destul de frecvent - afectează, de fapt, unul din 5 destinatari de transplant (deci 20% dintre pacienți) - respingerea corneei se manifestă cu diferite simptome și semne, inclusiv:
- Vedere încețoșată
- Roșeață a ochilor;
- Sensibilitate la lumină (fotofobie);
- Durere în ochiul operat.
În prezența unor astfel de simptome, este recomandabil să vă contactați medicul cât mai curând posibil, pentru a-i expune problema. Cu o măsură la timp, este posibil să se oprească evoluția complicației.
Riscul de respingere este crescut de inflamațiile oculare, datorate, de exemplu, mediilor fumurii, iritanților, prafului sau zilelor cu vânt deosebit.
ALTE COMPLICAȚII
În plus față de respingere, transplantul de cornee poate duce și la alte complicații, cum ar fi:
- Astigmatism;
- Glaucom;
- Uveită;
- Dezlipire de retina;
- Reaparitia starii morbide care a facut necesar transplantul;
- Redeschideri mici ale rănilor chirurgicale. Amintiți-vă că repararea corneei este foarte lentă, astfel încât o rană deteriorată de aceasta se vindecă foarte lent;
- Infecții, mai ales atunci când rănile chirurgicale sunt vindecătoare.
Rezultate
Viziunea unei persoane supuse unui transplant de cornee se poate stabiliza în câteva săptămâni, precum și după un an sau mai mult.
Momentul este afectat de mai mulți factori, inclusiv: modul de intervenție și starea corneei în momentul operației.
De obicei, dacă totul merge bine, corneele transplantate își păstrează transparența timp de aproximativ 25 de ani.
Cititorii pot consulta unele dintre cele mai frecvente întrebări legate de transplantul de cornee făcând clic aici.