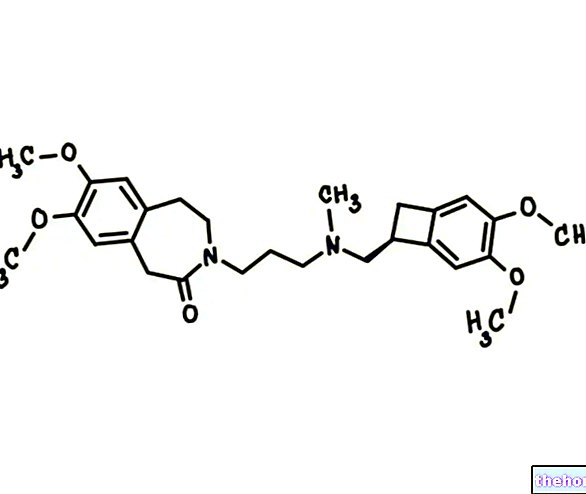
Ingrediente active: Trastuzumab
Herceptin 150 mg pulbere pentru concentrat pentru soluție perfuzabilă
Pachetele Herceptin sunt disponibile pentru dimensiunile ambalajului:- Herceptin 150 mg pulbere pentru concentrat pentru soluție perfuzabilă
- Herceptin 600 mg soluție injectabilă în flacon
- Herceptin 600 mg soluție injectabilă prin dispozitiv de administrare
De ce se folosește Herceptin? Pentru ce este?
Herceptin conține substanța activă trastuzumab, care este un anticorp monoclonal. Anticorpii monoclonali se leagă de proteine sau antigene specifice. Trastuzumab este conceput pentru a se lega selectiv de un antigen numit receptor 2 al factorului de creștere epidermică umană (HER2). HER2 este prezent în cantități mari la suprafața unor celule canceroase, stimulând creșterea acestora. Când Herceptin se leagă de HER2, acesta oprește creșterea acestor celule și le determină să moară.
Medicul dumneavoastră vă poate prescrie Herceptin pentru tratamentul cancerului de sân și de stomac dacă:
- Aveți cancer de sân în stadiu incipient, cu niveluri ridicate de proteine numite HER2.
- Aveți cancer de sân metastatic (cancer de sân care s-a răspândit departe de tumora primară) cu niveluri ridicate de HER2. Herceptin poate fi prescris în asociere cu medicamentele pentru chimioterapie paclitaxel sau docetaxel ca prim tratament pentru cancerul de sân metastatic sau poate fi prescris singur în cazul în care alte tratamente s-au dovedit ineficiente. De asemenea, este utilizat în asociere cu medicamente numite inhibitori de aromatază pentru a trata pacienții cu niveluri ridicate de HER2 și cancer de sân metastatic pozitiv cu receptor hormonal (cancer care este sensibil la prezența hormonilor sexuali feminini).
- Aveți cancer gastric metastatic cu niveluri ridicate de HER2, în combinație cu alte medicamente anticanceroase capecitabină sau 5-fluorouracil și cisplatină.
Contraindicații Când nu trebuie utilizat Herceptin
Nu utilizați Herceptin dacă:
- sunteți alergic la trastuzumab, la proteinele murine (de șoarece) sau la oricare dintre celelalte componente.
- aveți probleme severe de respirație în repaus din cauza cancerului sau dacă aveți nevoie de tratament cu oxigen.
Precauții pentru utilizare Ce trebuie să știți înainte de a lua Herceptin
Medicul dumneavoastră vă va supraveghea îndeaproape terapia.
Verificări cardiace
Tratamentul cu Herceptin administrat singur sau cu taxan vă poate afecta inima, mai ales dacă ați luat deja o „antraciclină (taxanii și antraciclinele sunt alte două tipuri de medicamente utilizate pentru tratarea cancerului). Prin urmare, funcția inimii dvs. va fi verificată mai întâi. (la fiecare trei luni) și după (până la doi până la cinci ani) tratament cu Herceptin Dacă aveți semne de insuficiență cardiacă (adică inima nu vă pompează sângele în mod corespunzător), poate fi necesar să încetați să luați Herceptin.
Discutați cu medicul dumneavoastră, farmacistul sau asistenta medicală înainte de a lua Herceptin dacă:
- ați avut insuficiență cardiacă, boală coronariană, boală a valvei cardiace (sufluri cardiace), hipertensiune arterială, ați luat sau luați în prezent medicamente pentru tratamentul tensiunii arteriale crescute.
- ați luat sau luați în prezent un medicament numit doxorubicină sau epirubicină (medicamente utilizate pentru tratamentul cancerului). Aceste medicamente (sau orice altă antraciclină) pot deteriora mușchii inimii și pot crește riscul de probleme cardiace atunci când luați Herceptin.
- aveți dificultăți de respirație, mai ales dacă luați în prezent un taxan. Herceptin poate provoca dificultăți de respirație, mai ales prima dată când este administrat. Acest lucru poate fi mai grav dacă suferiți deja de dificultăți de respirație. Foarte rar, pacienții cu dificultăți respiratorii severe înainte de tratament au murit atunci când au primit Herceptin.
- ați primit vreodată alte tratamente împotriva cancerului.
Dacă primiți tratament Herceptin în asociere cu orice alte medicamente utilizate pentru tratamentul cancerului, cum ar fi paclitaxel, docetaxel, un inhibitor de aromatază, capecitabină, 5-fluorouracil sau cisplatină, trebuie să citiți și prospectul pentru aceste medicamente.
Copii și adolescenți
Herceptin nu este recomandat sub vârsta de 18 ani.
Interacțiuni Ce medicamente sau alimente pot schimba efectul Herceptin
Spuneți medicului dumneavoastră, farmacistului sau asistentei medicale dacă luați, ați luat recent sau s-ar putea să luați orice alte medicamente.
Poate dura până la 7 luni pentru ca Herceptin să fie eliminat din corp. Prin urmare, trebuie să spuneți medicului dumneavoastră, farmacistului sau asistentei medicale că ați luat Herceptin dacă începeți orice medicament nou în termen de 7 luni de la întreruperea tratamentului.
Avertismente Este important să știm că:
Sarcina
- Dacă sunteți gravidă, credeți că ați putea fi gravidă sau intenționați să rămâneți gravidă, vă rugăm să spuneți medicului dumneavoastră, farmacistului sau asistentei medicale înainte de a lua acest medicament.
- Trebuie să utilizați contracepție eficientă în timpul tratamentului cu Herceptin și timp de cel puțin 7 luni după întreruperea tratamentului.
- Medicul dumneavoastră vă va discuta despre riscurile și beneficiile utilizării Herceptin în timpul sarcinii. În cazuri rare, la femeile gravide tratate cu Herceptin s-a observat o scădere a lichidului (amniotic) care înconjoară copilul în curs de dezvoltare în uter. Această afecțiune ar putea fi dăunătoare pentru copilul in utero și a fost asociată cu o maturare incompletă a plămânilor, care a dus la moartea fetală.
Timp de hrănire
Nu alăptați în timp ce luați Herceptin și timp de 7 luni după ultima doză de Herceptin, deoarece Herceptin poate trece la copil prin lapte matern. Adresați-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua orice medicament.
Conducerea vehiculelor și utilizarea utilajelor
Nu se știe dacă Herceptin vă va afecta capacitatea de a conduce vehicule sau de a folosi utilaje. Cu toate acestea, dacă aveți simptome precum frisoane sau febră, nu trebuie să conduceți vehicule sau să folosiți utilaje până când aceste simptome nu dispar.
Doze și metoda de utilizare Cum se utilizează Herceptin: Doze
Înainte de a începe tratamentul, medicul dumneavoastră va stabili cantitatea de HER2 din tumoarea dumneavoastră. Doar pacienții cu niveluri crescute de HER2 vor fi tratați cu Herceptin. Herceptin trebuie administrat numai de către un medic sau o asistentă medicală. Medicul dumneavoastră vă va prescrie doza și programul de tratament potrivit pentru dumneavoastră. Doza de Herceptin depinde de greutatea corporală.
Există două tipuri diferite (formulări) de Herceptin:
- una se administrează prin perfuzie într-o venă (perfuzie intravenoasă)
- cealaltă se administrează prin injecție sub piele (injecție subcutanată).
Este important să verificați eticheta produsului pentru a vă asigura că se administrează formularea corectă prescrisă de medicul dumneavoastră. Formularea intravenoasă Herceptin nu este destinată administrării subcutanate și trebuie administrată numai prin injecție intravenoasă.
Formularea intravenoasă Herceptin este administrată sub formă de „perfuzie intravenoasă („ picurare ”) direct în vene. Prima doză a tratamentului dumneavoastră este administrată pe o perioadă de 90 de minute și veți fi observat de un profesionist din domeniul sănătății în timpul administrării în cazul în care dezvoltați Dacă prima doză este bine tolerată, dozele ulterioare pot fi administrate pe o perioadă de 30 de minute (vezi secțiunea 2 „Avertismente și precauții”). Numărul de perfuzii pe care le primiți va depinde de răspunsul dumneavoastră la tratament. discută despre asta.cu ea.
La pacienții cu cancer mamar precoce, cancer de sân metastatic și cancer gastric metastatic, Herceptin se administrează la fiecare 3 săptămâni. Herceptin poate fi administrat și o dată pe săptămână pentru tratamentul cancerului de sân metastatic.
Pentru a evita erorile medicamentoase, este important să verificați etichetele flaconului pentru a vă asigura că medicamentul care se prepară și se administrează este Herceptin (trastuzumab) și nu trastuzumab emtansină.
Supradozaj Ce trebuie făcut dacă ați luat prea mult Herceptin
Nu există efecte cunoscute care să fie atribuite supradozajului cu Herceptin.
Dacă încetați să utilizați Herceptin
Nu încetați să luați acest medicament fără să discutați mai întâi cu medicul dumneavoastră. Toate dozele trebuie luate la momentul potrivit în fiecare săptămână sau la fiecare trei săptămâni (în funcție de programul de dozare). Acest lucru ajută medicamentul să funcționeze la maximum.
Poate dura până la 7 luni până când Herceptin va fi eliminat din corp. Prin urmare, medicul dumneavoastră poate decide să vă monitorizeze în continuare funcția cardiacă chiar și după terminarea tratamentului.
Dacă aveți orice întrebări suplimentare cu privire la acest medicament, adresați-vă medicului dumneavoastră, farmacistului sau asistentei medicale
Efecte secundare Care sunt efectele secundare ale Herceptin
Ca toate medicamentele, Herceptin poate provoca reacții adverse, cu toate că nu apar la toate persoanele. Unele dintre aceste reacții adverse pot fi grave și pot necesita spitalizare.
În timpul perfuziei cu Herceptin pot apărea reacții precum frisoane, febră și alte simptome asemănătoare gripei. Aceste efecte sunt foarte frecvente (pot afecta mai mult de 1 din 10 persoane). Alte simptome legate de perfuzie sunt: greață, vărsături, durere, creșterea mușchilor tensiune și tremurături, cefalee, amețeli, dificultăți de respirație, respirație șuierătoare, tensiune arterială crescută sau scăzută, tulburări ale ritmului cardiac (palpitații, bătăi rapide sau neregulate ale inimii), umflarea feței sau a buzelor, erupții cutanate și senzație de oboseală. Unele dintre aceste simptome pot fi severe și unii pacienți au decedat (vezi secțiunea 2 „Atenționări și precauții”).
Aceste efecte apar în principal cu prima perfuzie intravenoasă („picurare” în venă) și în primele câteva ore după începerea perfuziei. În general, sunt temporare. Veți fi monitorizat de un medic în timpul perfuziei și cel puțin șase ore după începerea primei perfuzii și timp de două ore după începerea celorlalte perfuzii. Dacă aveți o reacție, perfuzia va fi încetinită sau oprită și vi se poate administra un tratament pentru a contracara efectele nedorite. Perfuzia poate fi continuată după ce simptomele s-au ameliorat.
Ocazional, simptomele încep la mai mult de șase ore după începerea perfuziei. Dacă vi se întâmplă acest lucru, contactați imediat medicul dumneavoastră. Uneori, simptomele se pot ameliora și apoi se pot agrava mai târziu.
Alte reacții adverse pot apărea în orice moment în timpul tratamentului cu Herceptin, nu doar în legătură cu o perfuzie. Problemele cardiace pot apărea uneori în timpul tratamentului și ocazional după încheierea tratamentului și pot fi grave. Acestea includ slăbirea sângelui. duce la insuficiență cardiacă, inflamație (umflături, roșeață, căldură și durere) a mucoasei inimii și tulburări ale ritmului cardiac. Acest lucru poate duce la simptome precum:
- senzație de respirație (chiar și noaptea),
- tuse,
- retenție de lichide (umflături) la nivelul picioarelor sau brațelor,
- palpitații (bătăi rapide sau neregulate ale inimii).
Medicul dumneavoastră vă va monitoriza inima în mod regulat în timpul tratamentului, dar trebuie să spuneți imediat medicului dumneavoastră dacă observați oricare dintre simptomele de mai sus.
Dacă aveți oricare dintre simptomele de mai sus când ați terminat tratamentul cu Herceptin, trebuie să vă adresați medicului dumneavoastră și să-l informați despre tratamentul anterior cu Herceptin.
Reacții adverse foarte frecvente ale Herceptin (pot afecta mai mult de 1 din 10 persoane):
- infecții
- diaree
- constipație
- arsuri toracice (dispepsie)
- slăbiciune
- erupții cutanate
- dureri în piept
- durere abdominală
- dureri articulare
- număr scăzut de globule roșii și celule albe din sânge (care ajută la combaterea infecțiilor) asociate uneori cu febră
- Durere musculară
- conjunctivită
- rupere excesivă
- sângerare nazală
- nas curgator
- Pierderea parului
- tremur
- bufeuri
- ameţeală
- probleme cu unghiile
- pierdere în greutate
- pierderea poftei de mâncare
- incapacitate de somn (insomnie)
- Gust modificat
- Număr scăzut de trombocite
- Amorțeală sau furnicături ale degetelor și de la picioare
- Roșeață, umflături sau vezicule în gură și / sau gât
- Durere, umflături, roșeață sau amorțeală a mâinilor și / sau picioarelor
Reacții adverse frecvente ale Herceptin (pot afecta până la 1 din 10 persoane):
- reactii alergice
- gură și piele uscate
- infecții ale gâtului
- ochi uscați
- infecții ale vezicii urinare și ale pielii
- transpiraţie
- Zoster
- oboseală și stare de rău
- inflamația sinusală
- a fost anxios
- inflamația pancreasului sau a ficatului
- depresie
- tulburări renale
- schimbări în gândire
- creșterea tonusului muscular sau a tensiunii (hipertonie)
- astm
- durere în brațe și / sau picioare
- tulburări pulmonare
- iritatie cu mancarimi
- dureri de spate
- somnolenţă
- dureri de gât
- vânătăi
- dureri osoase
- hemoroizi
- acnee
- mâncărime
- crampe la picioare
Reacțiile adverse mai puțin frecvente ale Herceptin pot afecta până la 1 din 100 de persoane:
- surditate
- erupție cutanată
Reacții adverse rare ale Herceptin: pot afecta până la 1 din 1000 de persoane:
- slăbiciune
- icter
- inflamație / cicatrizare a plămânilor
Alte reacții adverse care au fost raportate la utilizarea Herceptin: frecvența nu poate fi estimată din datele disponibile:
- anomalii sau modificări ale coagulării sângelui
- reacții anafilactice
- niveluri ridicate de potasiu
- umflarea creierului
- umflături sau sângerări în spatele ochilor
- umflarea membranei inimii
- ritm cardiac lent
- şoc
- ritm cardiac anormal
- insuficienta respiratorie
- insuficiență respiratorie
- acumularea acută de lichid în plămâni
- îngustarea acută a căilor respiratorii
- scăderea anormală a nivelului de oxigen din sânge
- umflarea gâtului
- dificultăți de respirație la culcare
- afectarea / insuficiența ficatului
- umflarea feței, buzelor și gâtului
- insuficiență renală scăderea anormală a nivelurilor de lichide din jurul bebelușului în uter
- eșecul dezvoltării pulmonare în uter
- dezvoltare renală anormală în uter
Unele dintre efectele secundare care apar pot fi cauzate de cancerul de sân. Dacă primiți Herceptin în asociere cu chimioterapie, unele dintre aceste reacții adverse se pot datora și chimioterapiei.
Dacă aveți oricare dintre reacțiile adverse, vă rugăm să spuneți medicului dumneavoastră, farmacistului sau asistentei medicale.
Raportarea efectelor secundare
Dacă manifestați orice reacții adverse, discutați cu medicul dumneavoastră, farmacistul sau asistenta medicală.Acestea includ orice posibile reacții adverse nemenționate în acest prospect. De asemenea, puteți raporta reacțiile adverse direct prin intermediul sistemului național de raportare enumerat în Anexa V. Reacțiile adverse pe care le puteți ajuta furnizați mai multe informații despre siguranța acestui medicament.
Expirare și reținere
Nu lăsați acest medicament la vederea și îndemâna copiilor.
Nu utilizați acest medicament după data de expirare înscrisă pe cutie și eticheta flaconului după EXP. Data de expirare se referă la ultima zi a lunii respective.
A se păstra la frigider (2 ° C - 8 ° C).
Soluțiile perfuzabile trebuie utilizate imediat după diluare. Nu utilizați Herceptin dacă observați particule sau modificări de culoare înainte de administrare.
Medicamentele nu trebuie aruncate pe calea apei uzate sau a reziduurilor menajere. Întrebați farmacistul cum să aruncați medicamentele pe care nu le mai utilizați. Acest lucru va ajuta la protejarea mediului.
Compoziție și formă farmaceutică
Ce conține Herceptin
- Substanța activă este trastuzumab. Fiecare flacon conține 150 mg trastuzumab care trebuie dizolvat în 7,2 ml apă pentru preparate injectabile. Soluția rezultată conține aproximativ 21 mg / ml trastuzumab.
- Celelalte componente sunt clorhidrat de L-histidină, L-histidină, α dihidrat, α-trehaloză, polisorbat 20.
Cum arată Herceptin și conținutul ambalajului
Herceptin este o pulbere pentru concentrat pentru soluție perfuzabilă, care este furnizată într-un flacon de sticlă sigilat cu un dop de cauciuc care conține 150 mg de trastuzumab. Pulberea este o peletă liofilizată de culoare albă până la galben deschis. Fiecare ambalaj conține 1 flacon de pulbere.
Prospect sursă: AIFA (Agenția italiană pentru medicamente). Conținut publicat în ianuarie 2016. Este posibil ca informațiile prezente să nu fie actualizate.
Pentru a avea acces la cea mai actualizată versiune, este recomandabil să accesați site-ul web AIFA (Agenția italiană pentru medicamente). Declinare de responsabilitate și informații utile.
01.0 DENUMIREA PRODUSULUI MEDICAMENTAL
HERCEPTIN 150 MG Pulbere pentru concentrat pentru soluție pentru perfuzie
02.0 COMPOZIȚIA CALITATIVĂ ȘI CANTITATIVĂ
Un flacon conține 150 mg de trastuzumab, anticorp monoclonal IgG1 umanizat, produs prin cultură de celule de mamifere (celule ovare de hamster chinezesc) în suspensie, purificat prin cromatografie de afinitate și schimb de ioni, cu proceduri specifice de inactivare și îndepărtare virală.
Soluția reconstituită Herceptin conține 21 mg / ml de trastuzumab.
Pentru lista completă a excipienților (vezi pct. 6.1).
03.0 FORMA FARMACEUTICĂ
Pulbere pentru concentrat pentru soluție perfuzabilă.
Pulbere liofilizată de culoare albă până la galben deschis.
04.0 INFORMAȚII CLINICE
04.1 Indicații terapeutice
Cancer mamar
Cancer de sân metastatic
Herceptin este indicat pentru tratamentul pacienților adulți cu cancer de sân metastatic HER2 pozitiv (MBC):
• ca monoterapie pentru tratamentul pacienților cărora li s-au administrat cel puțin două regimuri de chimioterapie pentru boala metastatică. Chimioterapia administrată anterior trebuie să conțină cel puțin o antraciclină și un taxan, cu excepția cazului în care pacientul este inadecvat pentru astfel de tratamente. Pacienții cu receptori hormonali pozitivi trebuie, de asemenea, să nu fi răspuns la terapia hormonală, cu excepția cazului în care pacientul este inadecvat pentru astfel de tratamente.
• în asociere cu paclitaxel pentru tratamentul pacienților care nu au primit chimioterapie pentru boala lor metastatică și pentru care tratamentul cu antracicline nu este indicat.
• în asociere cu docetaxel pentru tratamentul pacienților care nu au primit chimioterapie pentru boala lor metastatică.
• în asociere cu un inhibitor de aromatază în tratamentul pacienților postmenopauzi cu MBC pozitiv la receptor hormonal care nu au fost tratați anterior cu trastuzumab.
Cancer de sân în stadiu incipient
Herceptin este indicat pentru tratamentul pacienților adulți cu cancer de sân precoce HER2 pozitiv (EBC):
• după operație, chimioterapie (neoadjuvant sau adjuvant) și radioterapie (dacă este cazul) (vezi pct. 5.1)
• după chimioterapie adjuvantă cu doxorubicină și ciclofosfamidă, în asociere cu paclitaxel sau docetaxel.
• în asociere cu chimioterapie adjuvantă cu docetaxel și carboplatină.
• în asociere cu chimioterapie neoadjuvantă, urmată de terapie adjuvantă cu Herceptin, în boală avansată local (inclusiv formă inflamatorie) sau în tumori cu diametrul> 2 cm (vezi pct. 4.4 și 5.1).
Herceptin trebuie utilizat numai la pacienții cu cancer de sân metastazat sau în stadiu incipient ale căror tumori prezintă supraexprimarea HER2 sau amplificarea genei HER2, astfel cum se determină printr-un test precis și validat (vezi pct. 4.4 și 5.1).
Cancer gastric metastatic
Herceptina în combinație cu capecitabină sau 5-fluorouracil și cisplatină este indicată pentru tratamentul pacienților adulți cu adenocarcinom metastatic al stomacului sau joncțiune gastroesofagiană HER2 pozitiv care nu au primit anterior tratament anticancer pentru boala metastatică.
Herceptina trebuie administrată numai pacienților cu cancer gastric metastatic (MGC) ale căror tumori au supraexpresie HER2, definită ca rezultat IHC2 + și confirmată printr-un rezultat SISH sau FISH sau definită ca rezultat IHC3 +. Trebuie utilizate metode precise și validate de determinare (vezi secțiunile 4.4 și 5.1).
04.2 Doze și mod de administrare
Măsurarea expresiei HER2 este obligatorie înainte de inițierea terapiei (vezi pct. 4.4 și 5.1). Tratamentul cu Herceptin trebuie inițiat numai de un medic cu experiență în administrarea chimioterapiei citotoxice (vezi pct. 4.4) și trebuie administrat doar de către un personal medical. .
Este important să verificați etichetarea medicamentului pentru a vă asigura că formularea corectă (doză fixă intravenoasă sau subcutanată) este administrată pacientului conform prescrierii. Formularea intravenoasă Herceptin nu este destinată administrării subcutanate și trebuie administrată numai prin perfuzie intravenoasă.
Trecerea de la tratamentul cu formulare intravenoasă Herceptin la tratamentul cu formă subcutanată Herceptin și invers, administrată la fiecare trei săptămâni (q3w), a fost investigată în studiul MO22982 (vezi pct. 4.8).
Pentru a evita erorile medicamentoase, este important să verificați etichetele flaconului pentru a vă asigura că medicamentul pe care îl pregătiți și îl administrați este Herceptin (trastuzumab) și nu Kadcyla (trastuzumab emtansină).
Dozare
Cancer de sân metastatic
Administrare la fiecare trei săptămâni
Doza inițială recomandată de încărcare este de 8 mg / kg greutate corporală. Doza de întreținere recomandată la intervale de trei săptămâni este de 6 mg / kg greutate corporală, începând cu trei săptămâni după doza de încărcare.
Administrare săptămânală
Doza inițială recomandată de încărcare a Herceptin este de 4 mg / kg greutate corporală. Doza săptămânală recomandată de întreținere a Herceptin este de 2 mg / kg greutate corporală, începând cu o săptămână după doza de încărcare.
Administrare în asociere cu paclitaxel sau docetaxel
În studiile pivot (H0648g, M77001), paclitaxel sau docetaxel au fost administrate în ziua următoare primei doze de Herceptin (pentru doză, vezi Rezumatul caracteristicilor produsului (SmPC) de paclitaxel sau docetaxel) și imediat după dozele ulterioare de Herceptin, în cazul în care Doza de Herceptin a fost bine tolerată.
Administrare în combinație cu un inhibitor de aromatază
În studiul pivot (BO16216) Herceptin și anastrozol au fost administrați din ziua 1. Nu au existat restricții cu privire la momentul administrării Herceptin și anastrozol (pentru doză, consultați SmPC pentru anastrozol sau alți inhibitori de aromatază.).
Cancer de sân în stadiu incipient
Administrare la fiecare trei săptămâni și săptămânal
Când este administrată de trei ori pe săptămână, doza inițială recomandată de încărcare a Herceptin este de 8 mg / kg greutate corporală. Doza de întreținere recomandată de Herceptin la intervale de trei săptămâni este de 6 mg / kg greutate corporală, începând cu trei săptămâni după doza de încărcare.
În administrare săptămânală (doza inițială de încărcare de 4 mg / kg urmată de 2 mg / kg o dată pe săptămână) concomitent cu paclitaxel după chimioterapie cu doxorubicină și ciclofosfamidă.
Vezi pct. 5.1 pentru doza de chimioterapie combinată.
Cancer gastric metastatic
Administrare la fiecare trei săptămâni
Doza inițială recomandată de încărcare este de 8 mg / kg greutate corporală. Doza de întreținere recomandată la intervale de trei săptămâni este de 6 mg / kg greutate corporală, începând cu trei săptămâni după doza de încărcare.
Cancerul de sân metastatic și în stadiu incipient și cancerul gastric metastatic
Durata tratamentului
Pacienții cu cancer de sân metastatic sau cancer gastric metastatic trebuie tratați cu Herceptin până la progresia bolii. Pacienții cu cancer mamar precoce trebuie tratați cu Herceptin timp de 1 an sau până la apariția recurenței, oricare ar fi prima. Tratamentul prelungit în EBC mai mult de un an nu este recomandat (vezi pct. 5.1).
Reducerea dozelor
În studiile clinice nu s-au făcut reduceri ale dozei de Herceptin. Pacienții pot continua tratamentul cu Herceptin în perioadele de mielosupresie reversibilă indusă de chimioterapie, dar trebuie monitorizați îndeaproape în această perioadă pentru complicații legate de neutropenie.Consultați SMPC-ul paclitaxelului, docetaxelului sau inhibitorului aromatazei pentru a reduce sau a întârzia doza.
Dacă procentul fracției de ejecție a ventriculului stâng (LVEF) scade ≥ 10 puncte față de valoarea inițială și scade sub 50%, dozarea trebuie suspendată și evaluarea LVEF repetată în aproximativ 3 săptămâni. Dacă FEVS nu se îmbunătățește sau scade în continuare sau dacă se dezvoltă insuficiență cardiacă congestivă simptomatică (CHF), întreruperea tratamentului cu Herceptin trebuie luată în considerare cu seriozitate, cu excepția cazului în care beneficiile pentru fiecare pacient individual depășesc riscurile. Toți acești pacienți vor trebui evaluați de un cardiolog și urmăriți în timp.
Dozele ratate
Dacă pacientul a omis o doză de Herceptin timp de o săptămână sau mai puțin, trebuie administrată doza uzuală de întreținere a Herceptin (săptămânal: 2 mg / kg, la fiecare 3 săptămâni: 6 mg / kg) cât mai curând posibil. Nu așteptați următorul ciclu programat. Dozele ulterioare de întreținere ale Herceptin trebuie administrate 7 sau 21 de zile mai târziu, în funcție de regimul de dozare respectiv: săptămânal sau la fiecare trei săptămâni.
Dacă pacientul a omis o doză de Herceptin timp de mai mult de o săptămână, trebuie administrată o nouă doză de încărcare de Herceptin în aproximativ 90 de minute (administrare săptămânală: 4 mg / kg, administrare la fiecare 3 săptămâni: 8 mg / kg) de îndată ce posibil. Dozele ulterioare de întreținere de Herceptin (administrare săptămânală: 2 mg / kg, administrare la fiecare 3 săptămâni: respectiv 6 mg / kg) trebuie administrate 7 sau 21 de zile mai târziu, în funcție de regimul de dozare respectiv: săptămânal sau la fiecare trei săptămâni.
Populații particulare
Nu au fost efectuate studii farmacocinetice la populația vârstnică și la subiecții cu disfuncție renală sau hepatică. Într-o analiză farmacocinetică a populației, vârsta și insuficiența renală nu au modificat disponibilitatea trastuzumab.
Populația pediatrică
Nu există indicații pentru o utilizare specifică a Herceptin la populația pediatrică.
Mod de administrare
Doza de încărcare Herceptin trebuie administrată sub formă de perfuzie intravenoasă de 90 de minute. A nu se administra ca injecție intravenoasă sau bolus intravenos. Infuzia intravenoasă cu Herceptin trebuie administrată de personalul medical care este instruit să gestioneze anafilaxia și în prezența echipamentului de urgență. Pacienții trebuie observați cel puțin șase ore după începerea primei perfuzii și timp de două ore după începerea perfuziilor ulterioare pentru simptome, cum ar fi febră și frisoane sau alte simptome legate de perfuzie (vezi pct. 4.4 și 4.8. Aceste simptome pot să fie controlat prin oprirea perfuziei sau încetinirea ritmului. Perfuzia poate fi reluată odată cu ameliorarea simptomelor.
Dacă doza inițială de încărcare este bine tolerată, dozele ulterioare pot fi administrate sub formă de perfuzie de 30 de minute.
Pentru instrucțiuni privind reconstituirea formulării intravenoase Herceptin înainte de administrare, vezi pct. 6.6.
04.3 Contraindicații
• Hipersensibilitate cunoscută la trastuzumab, la proteinele de șoarece sau la oricare dintre excipienții enumerați la pct. 6.1.
• Pacienții cu dispnee severă în repaus, din cauza complicațiilor tumorilor maligne avansate, sau pacienții care necesită oxigenoterapie suplimentară.
04.4 Avertismente speciale și precauții adecvate pentru utilizare
Pentru a îmbunătăți trasabilitatea medicamentelor biologice, numele comercial și numărul lotului produsului administrat trebuie să fie clar înregistrate (sau declarate) în dosarul medical al pacientului.
Testarea HER2 trebuie efectuată într-un laborator specializat care poate garanta validarea adecvată a procedurilor analitice (a se vedea secțiunea 5.1).
În prezent, nu există date din studiile clinice referitoare la re-tratarea pacienților expuși anterior la Herceptin pentru tratament adjuvant.
Disfuncție cardiacă
Considerent general
Pacienții tratați cu Herceptin prezintă un risc crescut de a dezvolta CHF (clasa II-IV conform New York Heart Association [NYHA]) sau disfuncție cardiacă asimptomatică. Aceste evenimente au fost observate la pacienții tratați cu Herceptin în monoterapie sau în terapie combinată cu paclitaxel sau docetaxel, în special după chimioterapie cu antracicline (doxorubicină sau epirubicină). Au o intensitate moderată până la severă și au fost asociate cu decesul (vezi punctul 4.8). În plus, trebuie respectată o precauție deosebită la tratarea pacienților cu risc cardiac crescut, de ex. hipertensiune arterială, boală coronariană confirmată, CHF, bătrânețe fracție de ejecție a ventriculului stâng (FEVS).
Toți candidații la tratamentul cu Herceptin, dar în special pacienții expuși anterior la tratamentul cu antraciclină și ciclofosfamidă (AC), ar trebui să fie supuși evaluării de bază a stării cardiace, incluzând istoricul și examinarea fizică, electrocardiograma (ECG), ecocardiograma și / sau scanarea de achiziție a porților multiple (MUGA) sau RMN. Monitorizarea poate ajuta la identificarea pacienților care dezvoltă disfuncție cardiacă. Evaluarea funcției cardiace, efectuată în conformitate cu cea inițială, trebuie repetată la fiecare 3 luni în timpul tratamentului și la fiecare 6 luni după întreruperea tratamentului până la 24 de luni de la ultima administrare a Herceptin.
Pe baza unei analize farmacocinetice populaționale a tuturor datelor disponibile (vezi pct. 5.2), trastuzumab poate rămâne în circulație până la 7 luni după oprirea Herceptin. Pacienții cărora li se administrează antracicline după terminarea tratamentului cu Herceptin pot prezenta un risc crescut de disfuncție cardiacă. Dacă este posibil, medicii trebuie să evite terapia cu antraciclină timp de până la 7 luni după oprirea Herceptinului. Dacă se utilizează antracicline, funcția cardiacă a pacientului trebuie monitorizată îndeaproape.
Evaluarea formală a cardiologiei trebuie luată în considerare la pacienții care au prezentat probleme cardiologice în urma screeningului inițial. Funcția cardiacă trebuie monitorizată în timpul tratamentului la toți pacienții (de exemplu, la fiecare 12 săptămâni). Monitorizarea poate ajuta la identificarea pacienților care dezvoltă disfuncție cardiacă. Pacienții care dezvoltă disfuncție cardiacă asimptomatică pot beneficia de o monitorizare mai frecventă (de exemplu, la fiecare 6-8 săptămâni). În cazul pacienților care raportează scăderea continuă a funcției ventriculare stângi, dar rămân asimptomatici, medicul trebuie să ia în considerare întreruperea tratamentului dacă nu a fost observat niciun beneficiu clinic al terapiei cu Herceptin.
Siguranța continuării sau repornirii Herceptin la pacienții care suferă de disfuncție cardiacă nu a fost investigată în studii prospective. Dacă FEVS scade ≥ 10 puncte față de valoarea inițială și scade sub 50%, dozarea trebuie suspendată și FEVS evaluată din nou în aproximativ 3 săptămâni. dacă nu se îmbunătățește sau scade în continuare sau se dezvoltă ICC simptomatică, întreruperea tratamentului cu Herceptin ar trebui luată în considerare cu seriozitate, cu excepția cazului în care beneficiile pentru fiecare pacient individual sunt considerate a depăși riscurile Acești pacienți ar trebui evaluați de un cardiolog și urmăriți în timp.
Dacă apare insuficiență cardiacă simptomatică în timpul tratamentului cu Herceptin, acesta trebuie tratat cu terapii medicamentoase standard pentru CHF. Majoritatea pacienților care au dezvoltat ICC sau disfuncție cardiacă asimptomatică în studiile esențiale s-au îmbunătățit cu tratamentul standard cu un inhibitor al enzimei de conversie a angiotensinei (ECA) sau blocant al receptorilor angiotensinei (ARB) și un beta-blocant Majoritatea pacienților cu simptome cardiace și dovezi ale beneficiilor clinice asociate cu Herceptin tratamentul a continuat terapia fără alte evenimente clinice cardiace.
Cancer de sân metastatic
Herceptin nu trebuie administrat concomitent cu antracicline în contextul MBC.
Pacienții cu MBC care au primit anterior antracicline sunt, de asemenea, expuși riscului de disfuncție cardiacă cu tratamentul cu Herceptin, deși acest risc este mai mic decât în cazul utilizării concomitente de Herceptin și antracicline.
Cancer de sân în stadiu incipient
Pentru pacienții cu EBC, evaluarea cardiologică, efectuată în conformitate cu cea inițială, trebuie repetată la fiecare 3 luni în timpul tratamentului și la fiecare 6 luni după întreruperea tratamentului, până la 24 de luni după ultima administrare Herceptin. Se recomandă monitorizarea suplimentară la pacienții cărora li se administrează chimioterapie pe bază de antraciclină, care ar trebui să aibă loc anual timp de până la 5 ani de la ultima administrare cu Herceptin sau mai mult dacă se observă o scădere continuă a FEVS.
Pacienți cu antecedente de infarct miocardic (MI), angină pectorală care necesită tratament medical, CHF anterioară sau actuală (NYHA Clasa II-IV), cardiomiopatie LVEF, aritmie cardiacă care necesită tratament medical, boală cardiacă valvulară relevantă clinic, hipertensiune arterială controlată (hipertensiune arterială controlată) prin tratament medical standard adecvat) și revărsarea pericardică semnificativă hemodinamic au fost excluse din studiile pivot cu tratamentul EBC adjuvant și neoadjuvant cu Herceptin. Prin urmare, tratamentul nu poate fi recomandat la acești pacienți.
Tratament adjuvant
Herceptin nu trebuie administrat concomitent cu antracicline în contextul tratamentului adjuvant.
O incidență crescută a evenimentelor cardiace simptomatice și asimptomatice a fost observată la pacienții cu cancer mamar precoce atunci când Herceptin a fost administrat după chimioterapie bazată pe antraciclină, comparativ cu administrarea unui regim de docetaxel și non-antraciclină carboplatină și a fost mai pronunțat atunci când Herceptin a fost administrat concomitent cu taxanii. decât în cazul administrării secvențiale a taxanilor. Indiferent de regimul utilizat, cele mai multe evenimente cardiace simptomatice au avut loc în primele 18 luni. În unul dintre cele 3 studii pivot în care un urmare mediană de 5,5 ani (BCIRG006) a fost observată o creștere susținută a ratei cumulative de evenimente cardiace simptomatice sau FEVS la pacienții cărora li s-a administrat Herceptin concomitent cu un taxan după terapia cu antracicline de până la 2,37% comparativ cu aproximativ 1,1% în comparația celor două. brațe (antraciclină plus ciclofosfamidă urmată de un taxan și taxan, carboplatină și Herceptin).
Patru studii mari efectuate în cadrul adjuvantului au identificat factori de risc cardiac, inclusiv: vârsta mai mare (> 50 de ani), LVEF scăzut (medicamente antihipertensive). La pacienții tratați cu Herceptin după finalizarea chimioterapiei adjuvante, riscul de disfuncție cardiacă a fost asociat cu doză cumulativă mai mare de antracicline administrată înainte de inițierea terapiei cu Herceptin și un indice de masă corporală (IMC)> 25 kg / m2.
Tratament neoadjuvant-adjuvant
La pacienții cu EBC candidați la tratament neoadjuvant-adjuvant, Herceptin trebuie administrat concomitent cu antracicline numai la pacienții naivi cu chimioterapie și numai cu regimuri de antraciclină cu doze mici, adică doze cumulative maxime de doxorubicină 180 mg / m2 sau epirubicină 360 mg / m2.
Dacă pacienții au fost tratați concomitent cu un curs complet de antracicline cu doze mici și Herceptin în cadrul neoadjuvantului, nu trebuie administrată nicio chimioterapie citotoxică ulterioară după operație. În alte situații, decizia cu privire la necesitatea unei chimioterapii citotoxice suplimentare trebuie luată în funcție de factori individuali.
Până în prezent, experiența administrării concomitente a trastuzumab cu regimuri de doză mică de antraciclină este limitată la două studii (MO16432 și BO22227).
În studiul pivot MO16432, Herceptin a fost administrat concomitent cu chimioterapie neoadjuvantă, conținând trei cure de doxorubicină (doză cumulativă de 180 mg / m2).
Incidența disfuncției cardiace simptomatice a fost de 1,7% la brațul care conține Herceptin.
Studiul pivot BO22227 a fost conceput pentru a demonstra non-inferioritatea tratamentului cu formulare subcutanată Herceptin în comparație cu formularea intravenoasă Herceptin pe baza criteriilor finale co-primare de PK și eficacitate (Ctrough de pre-doză Ciclul 8 trastuzumab și rata pCR la chirurgia definitivă, respectiv) (vezi Secțiunea 5.1 din SMPC a formulării subcutanate Herceptin). În studiul pivot BO22227, Herceptin a fost administrat concomitent cu chimioterapie neoadjuvantă conținând patru cure de epirubicină (doză cumulativă de 300 mg / m2); la o monitorizare mediană de 40 de luni, incidența insuficienței cardiace congestive a fost de 0,0% în brațul Herceptin intravenos.
Experiența clinică la pacienții cu vârsta peste 65 de ani este limitată.
Reacții legate de perfuzie și hipersensibilitate
Au fost raportate reacții adverse grave legate de perfuzia cu Herceptin, inclusiv dispnee, hipotensiune arterială, respirație șuierătoare, hipertensiune arterială, bronhospasm, tahiaritmie supraventriculară, saturație scăzută a oxigenului, anafilaxie, suferință respiratorie, urticarie și angioedem (vezi pct. 4.8). Premedicația poate fi utilizată pentru a reduce riscul unor astfel de evenimente. Majoritatea acestor evenimente apar în timpul sau în decurs de 2,5 ore de la începerea primei perfuzii. Dacă există o reacție la perfuzie, perfuzia cu Herceptin trebuie oprită sau viteza de perfuzie încetinită și pacientul trebuie monitorizat până la rezolvarea tuturor simptomelor observate (vezi pct. 4.2 ).Aceste simptome pot fi tratate cu un analgezic / antipiretic, cum ar fi meperidina sau paracetamolul, sau cu un antihistaminic, cum ar fi difenhidramina. Majoritatea pacienților au prezentat rezolvarea simptomelor și ulterior au primit perfuzii suplimentare cu Herceptin. Reacțiile severe au fost tratate cu succes cu terapie de susținere, cum ar fi oxigenul, beta-agoniști și corticosteroizi. În cazuri rare, aceste reacții au fost asociate cu un curs clinic care culminează cu un rezultat fatal. Pacienții care suferă de dispnee în repaus, din cauza complicațiilor cancerului avansat și a comorbidităților, pot prezenta un risc mai mare de a prezenta o reacție letală la perfuzie, prin urmare acești pacienți nu trebuie tratați cu Herceptin (vezi pct. 4.3).
De asemenea, au fost raportate îmbunătățiri inițiale urmate de agravarea clinică și reacții întârziate cu deteriorare clinică rapidă. Decesele au avut loc în câteva ore și până la o săptămână după perfuzie. În cazuri foarte rare, pacienții au prezentat apariția reacțiilor la perfuzie și a simptomelor pulmonare la mai mult de șase ore după începerea perfuziei cu Herceptin. un debut întârziat și trebuie instruit să contacteze medicul lor dacă se întâmplă acest lucru.
Evenimente pulmonare
Au fost raportate evenimente pulmonare severe în cazul utilizării Herceptin în perioada de după punerea pe piață (vezi pct. 4.8). Aceste evenimente au fost uneori letale. inflamație, revărsat pleural, suferință respiratorie, edem pulmonar acut și insuficiență respiratorie. Factorii de risc asociați bolii pulmonare interstițiale includ terapia anterioară sau concomitentă cu alte tratamente anti-neoplazice precum taxani, gemcitabină, vinorelbină și radioterapie, pentru care o astfel de asociere este deja cunoscută Aceste evenimente pot apărea în contextul unei reacții la perfuzie sau pot avea un debut întârziat Pacienții care suferă de dispnee în repaus, din cauza complicațiilor tumorilor avansate și a comorbidităților, pot prezenta un risc mai mare de a avea evenimente. Prin urmare, nti nu trebuie tratat cu Herceptin (vezi pct. 4.3). În prezența inflamației pulmonare, trebuie respectată precauție, în special la pacienții tratați concomitent cu taxani.
04.5 Interacțiuni cu alte medicamente și alte forme de interacțiune
Nu s-au efectuat studii formale de interacțiune medicamentoasă. Nu au fost observate interacțiuni semnificative clinic între Herceptin și medicamentele administrate concomitent în studiile clinice.
Efectul trastuzumab asupra farmacocineticii altor antineoplastice
Datele farmacocinetice din studiile BO15935 și M77004 la femei cu cancer de sân metastatic HER2 pozitiv au sugerat că expunerea la paclitaxel și doxorubicină (și la metaboliții lor principali 6-α hidroxil-paclitaxel, POH și doxorubicinol, DOL) nu a fost modificată de prezența trastuzumab (Doza de încărcare IV 8 mg / kg sau 4 m / kg urmată de 6 mg / kg q3w sau respectiv 2 mg / kg q1w IV, respectiv).
Cu toate acestea, trastuzumab poate crește expunerea totală a unui metabolit de doxorubicină (7-deoxi-13 dihidro-doxorubicinonă, D7D). Bioactivitatea D7D și efectul clinic al creșterii acestui metabolit nu au fost clare.
Datele din studiul JP16003, cu un singur braț cu Herceptin (doză de încărcare IV 4 mg / kg și IV 2 mg / kg săptămânal) și docetaxel (60 mg / m2 IV), efectuate la femeile japoneze cu cancer de sân metastatic HER2 pozitiv, au sugerat că administrarea Herceptin nu a avut niciun efect asupra farmacocineticii dozei unice de docetaxel. JP19959 este un substudiu al studiului BO18255 (ToGA) efectuat la bărbați și femei japonezi cu cancer gastric avansat pentru a studia profilul farmacocinetic al capecitabinei și cisplatinei administrate cu sau fără Herceptin. Rezultatele acestui substudiu sugerează că expunerea la metaboliții bioactivi (de exemplu 5-FU) a capecitabinei nu a fost modificată de utilizarea concomitentă a monoterapiei cu cisplatină sau a cisplatinei cu Herceptin. Cu toate acestea, capecitabina în sine a prezentat concentrații mai mari și un timp de înjumătățire mai lung atunci când a fost combinat cu Herceptin. Datele sugerează, de asemenea, că farmacocinetica cisplatinei nu a fost modificată de utilizarea concomitentă de capecitabină sau capecitabină în asociere cu Herceptin.
Datele farmacocinetice din studiul H4613g / GO01305 la pacienții cu cancer de sân metastatic sau inoperabil local avansat HER2 pozitiv au sugerat că trastuzumab nu a avut impact asupra farmacocineticii carboplatinei.
Efectele antineoplastice asupra farmacocineticii trastuzumab
Compararea concentrațiilor serice simulate de trastuzumab după monoterapia cu Herceptin (4 mg / kg doză de încărcare / 2 mg / kg q1w IV) și concentrațiile serice observate la femeile japoneze cu cancer de sân metastatic HER2 pozitiv (studiul JP16003) a arătat că administrarea concomitentă de docetaxel nu a avut niciun efect privind farmacocinetica trastuzumabului.
O comparație a datelor farmacocinetice din două studii de fază II (BO15935 și M77004) și un studiu de fază III (H0648g), în care pacienții au primit tratament concomitent cu Herceptin și paclitaxel și două studii de fază II în care Herceptin a fost administrat ca monoterapie (W016229 și MO16982), la femeile cu cancer de sân metastatic HER2 pozitiv, indică faptul că concentrațiile serice individuale și medii ale trastuzumab variază în cadrul și între studii, dar nu este clar efectul administrării concomitente de paclitaxel asupra farmacocineticii trastuzumab. O comparație a datelor farmacocinetice trastuzumab din studiul M77004 în care femeile cu cancer de sân metastatic HER2-pozitiv au primit tratament concomitent cu Herceptin, paclitaxel și doxorubicină și date farmacocinetice cu trastuzumab în studiile în care Herceptin a fost administrat singur (H0649g) sau în asociere cu antraciclină plus ciclofosfamidă sau paclitaxel (Studiul H0648g), a sugerat că doxorubicina și paclitaxelul nu au niciun efect asupra farmacocineticii trastuzumab.
Datele farmacocinetice din studiul H4613g / GO01305 au sugerat că carboplatina nu a avut niciun efect asupra farmacocineticii trastuzumab.
Administrarea concomitentă de anastrozol nu pare să fi afectat farmacocinetica trastuzumab.
04.6 Sarcina și alăptarea
Femeile aflate la vârsta fertilă
Femeile aflate la vârsta fertilă trebuie informate cu privire la necesitatea utilizării unei contracepții eficiente în timpul tratamentului cu Herceptin și timp de 7 luni după terminarea tratamentului (vezi pct. 5.2).
Sarcina
Studiile de reproducere au fost efectuate la maimuțe cinomolg la doze de până la 25 de ori doza săptămânală de întreținere umană de 2 mg / kg formulare intravenoasă de Herceptin și nu a evidențiat nicio dovadă a afectării fertilității sau a afectării fetale. Transferul placentar al trastuzumab a fost observat în perioada de dezvoltare. ) și târziu (zilele 120-150 de gestație). Nu se știe dacă Herceptin poate afecta capacitatea reproductivă. Deoarece studiile asupra reproducerii la animale nu sunt întotdeauna predictive ale efectelor la „bărbat, Herceptin trebuie evitat în timpul sarcinii, cu excepția cazului în care beneficiile potențiale pentru mamă depășesc riscurile potențiale pentru făt.
Au fost raportate după punerea pe piață a afectării dezvoltării și / sau funcției renale în asociere cu oligohidramnios, unele asociate cu hipoplazie pulmonară fetală fatală, la femeile gravide tratate cu Herceptin. În caz de sarcină, femeia trebuie informată cu privire la posibilitatea de a dăuna fătului. Este de dorit o monitorizare atentă de către o echipă multidisciplinară dacă o femeie însărcinată este tratată cu Herceptin sau dacă apare sarcina în timpul tratamentului cu Herceptin sau în termen de 7 luni de la ultima doză de medicament.
Timp de hrănire
Un studiu la maimuțe Cynomolgus în timpul alăptării, la doze de 25 de ori mai mari decât doza săptămânală de întreținere umană de 2 mg / kg formulare intravenoasă de Herceptin, a arătat că trastuzumab este secretat în lapte. Prezența trastuzumab în serul maimuțelor neonatale nu a fost asociată cu efecte adverse asupra creșterii sau dezvoltării de la naștere până la vârsta de 1 lună. Nu se știe dacă trastuzumab este secretat în laptele matern uman. Deoarece IgG1 uman este secretat în laptele matern uman și nu se cunoaște riscul potențial de rău pentru nou-născut, femeile nu trebuie să alăpteze în timpul tratamentului cu Herceptin și timp de 7 luni după ultima doză.
Fertilitate
Nu sunt disponibile date privind fertilitatea.
04.7 Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Herceptin nu are nicio influență sau are o influență neglijabilă asupra capacității de a conduce vehicule și de a folosi utilaje. Cu toate acestea, pacienții care dezvoltă simptome legate de perfuzie (vezi pct. 4.4) trebuie sfătuiți să nu conducă vehicule și să nu folosească utilaje până când simptomele nu vor dispărea.
04.8 Efecte nedorite
Rezumatul profilului de siguranță
Cele mai grave și / sau frecvente reacții adverse raportate până în prezent cu utilizarea Herceptin (formulare intravenoasă și formulare subcutanată) includ: disfuncție cardiacă, reacții la perfuzie, hematotoxicitate (în special neutropenie), infecții și reacții adverse pulmonare.
Lista tabelată a reacțiilor adverse
În această secțiune, au fost utilizate următoarele categorii de frecvență: foarte frecvente (≥1 / 10), frecvente (≥1 / 100,
Tabelul 1 prezintă reacțiile adverse care au fost raportate la utilizarea Herceptinului intravenos singur sau în asociere cu chimioterapie în studiile clinice pivot și în cadrul post-introducere pe piață.
Toți termenii incluși se referă la cel mai mare procent observat în studiile clinice pivot.
Tabelul 1: Efecte nedorite raportate cu Herceptin intravenos singur sau în asociere cu chimioterapie în studiile clinice pivot (N = 8386) și în perioada de după punerea pe piață
+ Indică reacțiile adverse raportate în asociere cu un rezultat fatal.
1 Indică reacțiile adverse raportate în mare parte în asociere cu reacțiile legate de perfuzie. Nu sunt disponibile procentaje specifice pentru acestea.
* Observat cu terapia combinată după tratamentul cu antracicline, în combinație cu taxani.
Descrierea reacțiilor adverse specifice
Disfuncție cardiacă
Insuficiența cardiacă congestivă (NYHA Clasa II-IV) este o reacție adversă frecventă asociată cu utilizarea Herceptin și a fost asociată cu un rezultat fatal (vezi pct. 4.4). La pacienții tratați cu Herceptin au fost observate semne și simptome ale disfuncției cardiace, cum ar fi dispnee, ortopnee, tuse crescută, edem pulmonar, galop s3, scăderea fracției de ejecție ventriculară (vezi pct. 4.4).
În 3 studii clinice pivot cu Herceptin ca adjuvant administrat în asociere cu chimioterapie, incidența disfuncției cardiace de grad 3/4 (în special insuficiență cardiacă congestivă simptomatică) a fost similară la pacienții cărora li s-a administrat chimioterapie singură (de exemplu la cei care nu primiseră Herceptin) și la pacienți care a primit Herceptin secvențial după un taxan (0,3-0,4%). Cel mai mare procent a fost observat la pacienții care au primit Herceptin concomitent cu un taxan (2,0%). pct. 4.4).
Când Herceptin a fost administrat după finalizarea chimioterapiei adjuvante, insuficiența cardiacă de clasa III-IV NYHA a fost observată la 0,6% dintre pacienții din brațul tratat timp de un an, după o monitorizare mediană de 12 luni. În studiul BO16348, după o monitorizare mediană de 8 ani, incidența CHF severe (clasa III și IV NYHA) în brațul Herceptin de 1 an a fost de 0,8%, iar rata disfuncției ventriculare stângi a fost ușor simptomatică și asimptomatică a fost de 4,6% .
Reversibilitatea severă a CHF a fost observată la 71,4% dintre pacienții tratați cu Herceptin (definită ca o secvență de cel puțin două valori FEVS consecutive ≥ 50% după eveniment). Reversibilitatea a fost demonstrată la 79,5% dintre pacienți. disfuncție ventriculară stângă Aproximativ 17% din evenimentele legate de disfuncția cardiacă au apărut după finalizarea tratamentului cu Herceptin.
În studiile esențiale privind tratamentul bolii metastatice cu formularea intravenoasă Herceptin, incidența disfuncției cardiace a variat între 9% și 12% atunci când medicamentul a fost administrat în asociere cu paclitaxel comparativ cu 1% - 4% pentru paclitaxel singur. În monoterapie, rata a fost de 6% - 9%. Cea mai mare rată de disfuncție cardiacă a apărut la pacienții cărora li s-a administrat Herceptin concomitent cu antracicline / ciclofosfamidă (27%) și a fost semnificativ mai mare decât cu antracicline / ciclofosfamidă numai (7% - 10%). Într-un studiu clinic ulterior cu monitorizare prospectivă a funcției cardiace, incidența insuficienței cardiace congestive simptomatice sa dovedit a fi de 2,2% la pacienții tratați cu Herceptin și docetaxel comparativ cu 0% la pacienții tratați cu docetaxel în monoterapie. O parte din pacienți (79%) ) care au dezvoltat disfuncție cardiacă în aceste studii clinice s-au îmbunătățit după ce au primit tratament medical standard pentru insuficiența cardiacă congestivă.
Reacții la perfuzie, reacții de tip alergic și hipersensibilitate
Se estimează că aproximativ 40% dintre pacienții tratați cu Herceptin vor prezenta o formă de reacție la perfuzie. Cu toate acestea, majoritatea reacțiilor la perfuzie au o intensitate ușoară până la moderată (sistem de notare NCI-CTC) și tind să apară la începutul tratamentului, adică în timpul perfuziilor unu , doi și trei, cu mai puțină frecvență în perfuziile ulterioare. Astfel de reacții includ frisoane, febră, dispnee, hipotensiune, respirație șuierătoare, bronhospasm, tahicardie, saturație redusă de oxigen, suferință respiratorie, erupție cutanată, greață, vărsături și cefalee (vezi pct. 4.4). în funcție de indicație, metoda de obținere a datelor și administrarea trastuzumab concomitent cu chimioterapie sau monoterapie.
Reacțiile anafilactice severe care necesită intervenții suplimentare imediate pot apărea de obicei atât în prima, cât și în a doua perfuzie cu Herceptin (vezi pct. 4.4) și au fost asociate cu un rezultat fatal.
Au fost observate reacții anafilactoide în cazuri izolate.
Hematotoxicitate
Neutropenia și leucopenia febrilă sunt evenimente foarte frecvent observate. Reacțiile adverse frecvent dezvoltate au inclus: anemie, trombocitopenie și neutropenie. Frecvența episoadelor de hipoprotrombinemie este necunoscută. Riscul de neutropenie poate fi ușor crescut atunci când se administrează trastuzumab cu docetaxel după terapia cu antracicline.
Evenimente pulmonare
Reacțiile adverse pulmonare severe apar în asociere cu utilizarea Herceptin și au fost asociate cu rezultate fatale. Acestea includ, dar nu se limitează la, infiltrate pulmonare, sindrom de detresă respiratorie acută, pneumonie, inflamație pulmonară, revărsat pleural, suferință respiratorie, pulmonar acut edem și insuficiență respiratorie (vezi pct. 4.4).
Detalii despre măsurile de minimizare a riscurilor care sunt în conformitate cu Planul european de gestionare a riscurilor sunt prezentate în Avertismentele speciale și precauțiile de utilizare (secțiunea 4.4).
Imunogenitate
În cadrul tratamentului EBC neoadjuvant-adjuvant, 8,1% (24/296) dintre pacienții tratați cu Herceptin intravenos au dezvoltat anticorpi împotriva trastuzumab (indiferent de prezența anticorpilor la momentul inițial). Anticorpi neutralizanți la trastuzumab au fost detectați la eșantioanele post-inițiale la 2 din 24 de pacienți tratați cu Herceptin intravenos.
Nu se cunoaște relevanța clinică a acestor anticorpi; cu toate acestea, farmacocinetica, eficacitatea (determinată de răspunsul patologic complet [pCR]) și siguranța Herceptinului intravenos determinată de apariția reacțiilor legate de administrare (ARR) nu au părut a fi compromise de acești anticorpi.
Nu există date de imunogenitate disponibile pentru Herceptin în cancerul gastric.
Trecerea de la tratamentul cu formulare intravenoasă Herceptin la tratamentul cu formă subcutanată Herceptin și invers
Studiul MO22982 a examinat tranziția de la tratamentul cu formulare intravenoasă Herceptin la tratamentul cu formulare subcutanată Herceptin cu obiectivul principal de a evalua preferința pacientului pentru administrarea intravenoasă sau subcutanată de trastuzumab. Studiul a analizat 2 cohorte (una tratată cu formularea subcutanată în flacon și cealaltă cu formularea subcutanată prin intermediul dispozitivului de administrare) utilizând un design încrucișat cu 2 brațe, prin care 488 de pacienți au fost randomizați la una din cele două secvențe diferite de tratament Herceptin administrate la fiecare trei săptămâni (iv [ciclurile 1-4] → sc [ciclurile 5-8] sau sc [ciclurile 1-4] → iv [ciclurile 5-8]). Subiecți naivi tratați cu Herceptin IV (20,3%) sau expuși anterior Herceptin IV (79,7%). Pentru secvența IV → sc (cohorte combinate de formulare a flaconului subcutanat și formularea dispozitivului de administrare subcutanată), ratele legate de evenimente adverse (de toate gradele) au fost descrise, respectiv, înainte de comutare (ciclurile 1-4) și după comutare (ciclurile 5-8) ca 53,8% vs. 56,4%; pentru secvența sc → ev (cohorte combinate de scin flacon și s.c. prin dispozitivul de livrare), ratele evenimentelor adverse (toate clasele) au fost descrise înainte de comutare și după comutare ca 65,4% vs. 48,7%.
Înainte de schimbare (ciclurile 1-4), ratele de debut al evenimentelor adverse grave, evenimentele adverse de gradul 3 și întreruperea tratamentului din cauza evenimentelor adverse au fost scăzute (
Raportarea reacțiilor adverse suspectate
Raportarea reacțiilor adverse suspectate care apar după autorizarea medicamentului este importantă deoarece permite monitorizarea continuă a raportului beneficiu / risc al medicamentului. Profesioniștii din domeniul sănătății sunt rugați să raporteze orice reacții adverse suspectate prin intermediul sistemului național de raportare. "Adresa www. agenziafarmaco.gov.it/it/responsabili.
04.9 Supradozaj
Nu au fost raportate cazuri de supradozaj în studiile clinice la om. Doze unice de Herceptin, utilizate singure, mai mari de 10 mg / kg nu au fost administrate în studiile clinice. Până la acest nivel, dozele au fost bine tolerate.
05.0 PROPRIETĂȚI FARMACOLOGICE
05.1 Proprietăți farmacodinamice
Grupa farmacoterapeutică: agenți antineoplazici, anticorpi monoclonali, codul ATC: L01XC03
Trastuzumab este un anticorp monoclonal IgG1 umanizat recombinant împotriva receptorului 2 al factorului de creștere epitelial uman (HER2). Supraexprimarea HER2 se observă la 20% -30% din cazurile de cancer primar de sân. Studii privind ratele de pozitivitate HER2 în cancerul gastric (GC) detectate prin imunohistochimie (IHC) și hibridizare in situ fluorescente (FISH) sau hibridizare in situ cromogenice (CISH) au arătat că există o „variabilitate largă a pozitivității HER2 într-un interval de la 6,8% la 34,0% pentru IHC și de la 7,1% la 42,6% pentru FISH”. Studiile au arătat că pacienții cu cancer mamar cu supraexpresie HER2 au o supraviețuire mai scurtă fără boală decât pacienții cu cancer fără supraexpresie HER2. Domeniul extracelular al receptorului (ECD, p105) poate fi eliberat în fluxul sanguin și măsurat în probe de ser.
Mecanism de acțiune
Trastuzumab se leagă cu „afinitate și specificitate ridicate la subdomeniul IV, o regiune perimembrană a domeniului extracelular al HER2. Legarea trastuzumabului la HER2 inhibă semnalizarea independentă de ligand a HER2 și previne clivajul proteolitic al domeniului său extracelular, un mecanism de activare a HER2 În consecință, trastuzumab a demonstrat, ambele in vitro că la animale, pentru a putea inhiba proliferarea celulelor tumorale umane care supraexprimă HER2. În plus, trastuzumab este un mediator puternic al citotoxicității dependente de anticorpi mediați de celule (ADCC). In vitro ADCC mediat de trastuzumab s-a dovedit a fi exercitat preferențial asupra celulelor tumorale cu supraexprimare HER2 asupra celulelor tumorale care nu supraexprimă HER2.
Detectarea supraexprimării HER2 sau amplificarea genei HER2
Detectarea supraexprimării HER2 sau amplificarea genei HER2 în cancerul de sân
Herceptin trebuie utilizat numai la pacienții cu cancer cu supraexprimare HER2 sau amplificare a genei HER2, astfel cum se determină printr-un test precis și validat. Supraexprimarea HER2 trebuie detectată prin examinarea imunohistochimică (IHC) a secțiunilor tumorale fixe (vezi pct. 4.4). Amplificarea genei HER2 trebuie detectată prin hibridizare in situ prin fluorescență (FISH) sau hibridizare in situ cromogenice (CISH) ale secțiunilor tumorale fixe. Pacienții care prezintă o supraexpresie marcată a HER2 cu o indicație a unui scor IHC de 3+ sau a unui rezultat FISH sau CISH pozitiv sunt candidați la tratament cu Herceptin.
Pentru a asigura rezultate exacte și reproductibile, testele trebuie efectuate în laboratoare specializate capabile să garanteze validarea procedurilor analitice.
Sistemul recomandat pentru notarea modelelor de etichetare IHC este cel prezentat în Tabelul 2:
Tabelul 2 Sistem recomandat pentru punctarea modelelor de marcare IHC în cancerul de sân
În general, testul FISH este considerat pozitiv dacă raportul dintre numărul de copii ale genei HER2 per celulă tumorală și numărul de copii ale cromozomului 17 este mai mare sau egal cu 2 sau dacă există mai mult de 4 copii ale Gena HER2 pentru celula tumorală dacă cromozomul 17 nu este utilizat ca referință.
În general, testul CISH este considerat pozitiv dacă există mai mult de 5 copii ale genei HER2 pe nucleu în mai mult de 50% din celulele canceroase.
Pentru instrucțiuni complete despre efectuarea și interpretarea testelor, consultați prospectele atașate pachetelor de testare FISH și CISH validate. Se pot aplica și recomandări oficiale privind testarea HER2.
Pentru orice altă metodă care poate fi utilizată pentru a evalua expresia proteinei sau genei HER2, analizele trebuie efectuate numai de laboratoare care asigură performanțe optime ale metodelor validate. Astfel de metode trebuie să fie clare, precise și suficient de exacte pentru a demonstra supraexprimarea HER2 și trebuie să poată distinge supraexpresia HER2 moderată (nivel 2+) de înaltă (nivel 3+).
Detectarea supraexprimării HER2 sau amplificarea genei HER2 în cancerul gastric
Doar un test precis și validat trebuie utilizat pentru a determina supraexprimarea sau amplificarea HER2 a genei HER2. IHC este recomandat ca prim test și, în cazurile în care este necesară și evaluarea amplificării genei HER2, ar trebui utilizată o tehnică de hibridizare in situ de argint (SISH) sau tehnică FISH. Cu toate acestea, tehnologia SISH este recomandată pentru a permite evaluarea paralelă a histologiei și morfologiei tumorale. Pentru a asigura validarea procedurilor de evaluare și producerea de rezultate exacte și reproductibile, testul HER2 trebuie efectuat într-un laborator cu personal instruit. Instrucțiunile complete privind efectuarea testului și interpretarea rezultatelor trebuie găsite în fișa cu informații despre produs furnizată împreună cu testele utilizate pentru evaluarea HER2.
În studiul ToGA (BO18255), pacienții ale căror tumori au fost IHC3 + sau FISH pozitive au fost definiți ca HER2-pozitivi și, prin urmare, incluși în studiu. Pe baza rezultatelor studiului clinic, efectele pozitive au fost limitate la pacienții cu un nivel mai ridicat de supraexprimare a proteinei HER2, definit ca 3+ cu IHC sau 2+ cu IHC și un rezultat FISH pozitiv.
Într-un studiu de comparație metodologică (studiul D008548) s-a observat un grad ridicat de acord (> 95%) între tehnicile SISH și FISH pentru determinarea amplificării genei HER2 la pacienții cu cancer gastric.
Supraexprimarea HER2 trebuie determinată prin examinarea imunohistochimică (IHC) a secțiunilor tumorale fixe. Amplificarea genei HER2 trebuie detectată prin hibridizare in situ, folosind SISH sau FISH, pe secțiuni tumorale fixe.
Sistemul recomandat pentru notarea modelelor de etichetare IHC este cel prezentat în Tabelul 3:
Tabelul 3 Sistem recomandat pentru notarea modelelor de marcare IHC în cancerul gastric
În general, testele SISH sau FISH sunt considerate pozitive dacă raportul dintre numărul de copii ale genei HER2 per celulă tumorală și numărul de copii ale cromozomului 17 este mai mare sau egal cu 2.
Eficacitate și siguranță clinică
Cancer de sân metastatic
Herceptin a fost utilizat singur în studiile clinice la pacienții cu MBC cu tumori caracterizate prin supraexprimarea HER2 și eșecul unuia sau mai multor regimuri de chimioterapie anterioare pentru boala metastatică (Herceptin singur).
Herceptin a fost, de asemenea, utilizat în asociere cu paclitaxel sau docetaxel pentru a trata pacienții fără chimioterapie pentru boli metastatice. Pacienții pretratați cu chimioterapie adjuvantă pe bază de antraciclină au fost tratați cu paclitaxel (175 mg / m2 administrat sub formă de perfuzie de 3 ore) cu sau fără Herceptin. În studiul pivot cu docetaxel (100 mg / m2 administrat sub formă de perfuzie de 1 oră) cu sau fără Herceptin, 60% dintre pacienți au primit anterior chimioterapie adjuvantă pe bază de antraciclină. Pacienții au fost tratați cu Herceptin până la progresia bolii.
Eficacitatea Herceptin în asociere cu paclitaxel la pacienții care nu au primit anterior terapie adjuvantă cu antraciclină nu a fost studiată, însă combinația Herceptin plus docetaxel a fost eficientă, indiferent dacă pacienții au primit sau nu terapie adjuvantă anterioară cu antracicline.
Metoda utilizată pentru a analiza supraexpresia HER2 și pentru a determina eligibilitatea pacienților pentru a participa la studiile clinice pivot de monoterapie cu Herceptin și Herceptin plus paclitaxel au folosit colorarea imunohistochimică HER2 a materialului fix din tumorile mamare. Folosind anticorpi monoclonali murini CB11 și 4D5. Aceste țesuturi au fost fixate în formalină sau fixativul lui Bouin. Această metodă de testare utilizată în studiile clinice și efectuată într-un laborator central a folosit o scară de la 0 la 3+. Au fost incluși pacienții clasificați cu o colorare 2+ sau 3+, în timp ce cei cu o colorare 0 sau 1+ au fost excluși Mai mult de 70% dintre pacienții înrolați au prezentat peste 3 ani de „supraexpresie”. Datele obținute sugerează că efectele benefice au fost mai mari la pacienții cu niveluri mai ridicate de supraexprimare HER2 (3+).
Metoda principală de testare utilizată pentru a determina pozitivitatea HER2 în studiul pivot cu docetaxel, cu sau fără Herceptin, a fost imunohistochimia. O minoritate de pacienți au fost testați prin hibridizare. in situ în fluorescență (FISH). În acest studiu, 87% dintre pacienții înrolați au fost caracterizați de boala IHC3 + și 95% de boala IHC3 + și / sau FISH-pozitivă.
Administrare săptămânală în cancerul de sân metastatic
Rezultatele eficacității din monoterapie și studiile combinate sunt rezumate în Tabelul 4:
Tabelul 4 Rezultate de eficacitate din studiile de monoterapie și terapie combinată
TTP = timpul până la progresie; "n / A." indică faptul că nu a putut fi evaluată sau că nu a fost încă realizată.
1 Studiu H0649g: subpopulații de pacienți IHC3 +
2 Studiul H0648g: Subpopulații de pacienți cu IHC3 +
3 Studiul M77001: Populația intenționată de tratat, rezultate la 24 de luni
Tratamentul combinat Herceptin cu anastrozol
Herceptin a fost studiat în asociere cu anastrozol pentru tratamentul de primă linie al pacienților postmenopauzi cu HER2 pozitiv cu receptor hormonal HER2 care supraexprimă MBC (de exemplu, receptorul de estrogen (ER) și / sau receptorul de progesteron (PR)). Supraviețuirea fără progresie s-a dublat în Herceptin în combinație cu brațul cu anastrozol comparativ cu brațul cu anastrozol singur (4,8 luni versus 2,4 luni). Pentru ceilalți parametri, îmbunătățirile observate în brațul combinat au fost: răspunsul total (16,5% față de 6,7%), beneficiul clinic (42,7% față de 27,9%), timpul până la progresie (4, 8 luni față de 2,4 luni). Nu a existat nicio diferență între cele două brațe în ceea ce privește timpul de răspuns și durata răspunsului. Supraviețuirea mediană globală a fost prelungită cu 4,6 luni la pacienții din brațul combinat. Diferența nu a fost semnificativă statistic, cu toate acestea, mai mult de jumătate dintre pacienții înrolați în brațul cu anastrozol singur au fost tratați cu un regim care conține Herceptin după progresia bolii.
Administrare la fiecare trei săptămâni în cancerul de sân metastatic
Datele privind eficacitatea din monoterapia non-comparativă și studiile de terapie combinată sunt rezumate în Tabelul 5 de mai jos:
Tabelul 5 Rezultate de eficacitate din studii non-comparative efectuate în monoterapie și în terapia combinată
TTP = timpul până la progresie; "n / A." indică faptul că nu a putut fi evaluată sau că nu a fost încă realizată.
1. Studiul WO16229: 8 mg / kg doză de încărcare, urmată de 6 mg / kg la fiecare 3 săptămâni
2. Studiul MO16982: doza de încărcare de 6 mg / kg pe săptămână de 3 ori; urmată de 6 mg / kg la fiecare 3 săptămâni
3. Studiați BO15935
4. Studiați MO16419
Site-uri de progresie
Rata progresiei ficatului a fost semnificativ redusă la pacienții tratați cu combinația Herceptin-paclitaxel comparativ cu paclitaxel singur (21,8% față de 45,7%; p = 0,004). Mai mulți pacienți tratați cu Herceptin și paclitaxel au prezentat progresia sistemului nervos central comparativ cu pacienții tratați cu paclitaxel singur (12,6% versus 6,5%; p = 0,377).
Cancer de sân în stadiu incipient (setare adjuvantă)
Cancerul de sân în stadiu incipient este definit ca fiind cancerul de sân primar invaziv, nemetastatic.
Utilizarea Herceptin în contextul terapiei adjuvante a fost investigată în 4 studii mari, multicentrice, randomizate:
• Studiul BO16348 a fost conceput pentru a compara tratamentul cu Herceptin la fiecare trei săptămâni timp de unu și doi ani față de observare numai la pacienții cu EBC HER2 pozitivă după intervenție chirurgicală, chimioterapie standard și radioterapie (dacă este cazul). De asemenea, s-a făcut o comparație între tratamentul cu Herceptin timp de un an și tratamentul cu Herceptin timp de doi ani. Pacienților intenționați să li se administreze Herceptin au primit o doză inițială de încărcare de 8 mg / kg, urmată de 6 mg / kg la fiecare trei săptămâni timp de un an sau doi ani.
• Studiile NSAPB B-31 și NCCTG N9831, inclusiv o analiză combinată, au fost concepute pentru a evalua utilitatea clinică a combinării tratamentului Herceptin cu paclitaxel după chimioterapie AC; în plus, studiul NCCTG N9831 a evaluat, de asemenea, adăugarea secvențială a chimioterapiei Herceptin versus AC → P la pacienții cu EBC HER2 pozitivă după operație.
• Studiul BCIRG 006 a fost conceput pentru a evalua asocierea tratamentului cu Herceptin cu docetaxel după chimioterapie AC sau docetaxel și carboplatină la pacienții cu EBC HER2 pozitiv după operație.
Cancerul de sân inițial în studiul HERA s-a limitat la adenocarcinomul de sân operabil, primar, invaziv, cu ganglioni limfatici axilari pozitivi sau ganglioni limfatici axilari negativi, dacă are o tumoare de cel puțin 1 cm în diametru.
În analiza combinată a NSAPB B-31 și NCCTG N9831, EBC a fost limitată la femeile cu cancer de sân operabil cu risc ridicat, definit ca ganglion limfatic HER2 pozitiv și axilar pozitiv sau HER2 pozitiv și ganglion limfatic axilar negativ cu caracteristici de risc ridicat (dimensiunea tumorii > 1 cm și ER negativ sau dimensiunea tumorii> 2 cm, indiferent de starea hormonală).
În studiul BCIRG 006, EBC HER2 pozitiv a fost limitat la pacienții cu nod pozitiv sau cu nod negativ cu risc crescut definit ca implicare absentă a ganglionilor limfatici (pN0) și cel puțin 1 dintre următoarele: dimensiunea tumorii mai mare de 2 cm, receptorii de estrogen și pentru progesteron negativ, histologic și / sau nuclear grad 2-3 sau vârstă
Tabelul 6 rezumă rezultatele eficacității studiului BO16348 după o urmărire mediană de 12 luni * și 8 ani **:
Tabelul 6 Rezultate de eficacitate din studiul BO16348
* Punctul final co-primar DFS de 1 an versus observație a atins limita statistică implicită
** Analiza finală (inclusiv încrucișarea a 52% dintre pacienți de la brațul de observare la Herceptin)
*** Există o discrepanță generală a eșantionului datorită unui număr mic de pacienți randomizați după data limită pentru analiza mediană de urmărire de 12 luni
Rezultatele analizei intermediare de eficacitate au depășit limita statistică predeterminată a protocolului pentru compararea Herceptin timp de 1 an față de observație. După o urmărire mediană de 12 luni, raportul de risc (HR) pentru supraviețuirea fără boală (DFS) a fost de 0,54 (IÎ 95% 0,44-0,67) ceea ce se traduce printr-un beneficiu absolut, în termeni de rata de supraviețuire fără boală la 2 ani, de 7,6 puncte procentuale (85, 8% față de 78,2%) în favoarea brațului Herceptin.
După o urmărire mediană de 8 ani, a fost efectuată o analiză finală care a constatat că tratamentul cu Herceptin timp de un an a fost asociat cu o reducere a riscului de 24% comparativ cu observația singură (HR = 0,76, CI la 95% 0,67 - 0,86). se traduce printr-un beneficiu absolut în ceea ce privește o rată de supraviețuire fără progresie de 8 ani de 6,4 puncte procentuale în favoarea tratamentului cu Herceptin timp de un an.
În această analiză finală, prelungirea tratamentului cu Herceptin timp de doi ani nu a arătat niciun beneficiu suplimentar față de tratament timp de 1 an [HR DFS în populația de 2 ani față de 1 an cu intenție de tratament (ITT) = 0,99 (IÎ 95%: 0,87 - 1,13), valoarea p = 0,90 și HR OS = 0,98 (0,83 - 1,15); valoarea p = 0,78] Rata disfuncției ventriculare stângi asimptomatice a fost crescută în brațul de tratament timp de 2 ani (8,1% față de 4,6% în mai mulți pacienți au avut cel puțin un eveniment advers de gradul 3 sau 4 în brațul de tratament de 2 ani (20,4%) față de brațul de tratament de 1 an (16,3%).
În studiile NSAPB B-31 și NCCTG N9831, Herceptin a fost administrat în asociere cu paclitaxel, după chimioterapie AC.
Doxorubicina și ciclofosfamida au fost administrate concomitent după cum urmează:
• doxorubicină push intravenos, 60 mg / m2, administrată la fiecare 3 săptămâni timp de 4 cicluri.
• ciclofosfamidă intravenoasă, 600 mg / m2 timp de 30 de minute, administrată la fiecare 3 săptămâni timp de 4 cicluri
Paclitaxel, în asociere cu Herceptin, a fost administrat după cum urmează:
• paclitaxel intravenos - 80 mg / m2 sub formă de perfuzie intravenoasă continuă, administrată o dată pe săptămână timp de 12 săptămâni,
sau
• paclitaxel intravenos - 175 mg / m2 sub formă de perfuzie intravenoasă continuă, administrat o dată la 3 săptămâni timp de 4 cicluri (ziua 1 a fiecărui ciclu).
Rezultatele de eficacitate din analiza combinată a NSAPB B-31 și NCCTG 9831 la momentul analizei finale a DFS * sunt rezumate în Tabelul 7. Durata medie a urmăririi a fost de 1,8 ani pentru pacienții din brațul AC → P și 2,0 ani pentru pacienții din brațul AC → PH.
Tabelul 7 Rezumatul rezultatelor eficacității din analiza combinată a NSABP B-31 și NCCTG 9831 la momentul analizei finale a DFS *
A: doxorubicină; C: ciclofosfamidă; P: paclitaxel; H: trastuzumab
* La durata mediană de urmărire de 1,8 ani pentru pacienții din brațul AC → P și 2,0 ani pentru pacienții din brațul AC → PH.
** Valoarea p pentru SO nu a depășit limita statistică prestabilită pentru comparația AC → PH versus AC → P.
Relativ la „punctul final primar, DFS, adăugând Herceptin la chimioterapia cu paclitaxel a dus la o reducere de 52% a riscului de reapariție a bolii. Raportul de risc se traduce printr-un beneficiu absolut, în termeni de rata de supraviețuire fără boală la 3 ani de 11,8% (87,2% față de 75,4 %) în favoarea brațului AC → PH (Herceptin).
La momentul actualizării siguranței, după o urmărire mediană de 3,5-3,8 ani, o „analiză a DFS a reconfirmat amploarea beneficiului prezentat în analiza finală a DFS. încrucișat de Herceptin în brațul de control, adăugând Herceptin la chimioterapia cu paclitaxel a dus la o reducere de 52% a riscului de reapariție a bolii.
Analiza finală a OS planificată în prealabil din analiza combinată a studiilor NSABP B-31 și NCCTG 9831 a fost realizată la momentul 707 decese (urmărire mediană de 8,3 ani în grupul AC → PH). Comparativ cu cel observat la tratamentul cu AC → P, tratamentul cu AC → PH a dus la o îmbunătățire semnificativă statistic a OS (HR stratificat = 0,64; IC 95% [0,55 - 0,74]; valoarea log-rank
Rezultatele finale ale sistemului de operare din analiza combinată a NSABP B-31 și NCCTG 9831 sunt rezumate în Tabelul 8 de mai jos.
Tabelul 8 Analiza finală a supraviețuirii globale din analiza combinată a NSABP B-31 și NCCTG 9831
A: doxorubicină; C: ciclofosfamidă; P: paclitaxel; H: trastuzumab
Analiza DFS a fost efectuată și în analiza finală a sistemului de operare care a rezultat din analiza combinată a NSABP B-31 și NCCTG N9831. Rezultatele actualizate ale analizei DFS (HR stratificat = 0,61; IC 95% [0,54 - 0,69]) au arătat o Beneficiul DFS este similar cu cel observat în analiza primară definitivă a DFS, în ciuda a 24,8% dintre pacienții care au fost încrucișați cu brațul AC → P la tratamentul cu Herceptin. O rată de supraviețuire fără boală de 77,2% (IÎ 95%: 75,4% - 79,1% ) în brațul AC → PH a fost estimat la 8 ani, cu un beneficiu absolut de 11,8% comparativ cu brațul AC → P.
În studiul BCIRG 006 Herceptin a fost administrat în asociere cu docetaxel, după chimioterapie cu AC (AC → DH) sau în combinație cu docetaxel și carboplatină (DCarbH).
Docetaxel a fost administrat după cum urmează:
• docetaxel intravenos - 100 mg / m2 sub formă de perfuzie intravenoasă de 1 oră administrată la fiecare 3 săptămâni timp de 4 cicluri (ziua 2 a primului ciclu docetaxel, apoi ziua 1 a fiecărui ciclu ulterior)
sau
• docetaxel intravenos - 75 mg / m2 sub formă de perfuzie intravenoasă de 1 oră, administrat la fiecare 3 săptămâni timp de 6 cicluri (ziua 2 a primului ciclu, apoi ziua 1 a fiecărui ciclu ulterior)
urmată de:
• carboplatină - la ASC țintă = 6 mg / ml / min administrată sub formă de perfuzie intravenoasă cu durata de 30-60 minute repetată la fiecare 3 săptămâni pentru un total de șase cicluri
Herceptin a fost administrat o dată pe săptămână în asociere cu chimioterapie și la fiecare 3 săptămâni după aceea pentru un total de 52 de săptămâni.
Rezultatele eficacității din BCIRG 006 sunt rezumate în tabelele 9 și 10. Durata mediană de urmărire a fost de 2,9 ani în brațul AC → D și 3,0 ani în fiecare dintre brațele AC → DH și DCarbH.
Tabelul 9 Rezumatul analizelor de eficacitate din studiul BCIRG 006 AC → D impotriva AC → DH
AC → D = doxorubicină în combinație cu ciclofosfamidă, urmată de docetaxel; AC → DH = doxorubicină în asociere cu ciclofosfamidă, urmată de docetaxel în asociere cu trastuzumab; CI = interval de încredere.
Tabelul 10 Rezumatul analizelor de eficacitate din studiul BCIRG 006 AC → D impotriva DCarbH
AC → D = doxorubicină în combinație cu ciclofosfamidă, urmată de docetaxel; DCarbH = docetaxel, carboplatină și trastuzumab; CI = interval de încredere
În studiul BCIRG 006 privind „punctul final primar, DFS, raportul de pericol se traduce printr-un beneficiu absolut, în termeni de supraviețuire fără boală la 3 ani, de 5,8 puncte procentuale (86,7% față de 80,9%) în favoarea brațului AC → DH (Herceptin) și 4,6 puncte procentuale (85,5% versus 80,9%) în favoarea brațului DCarbH (Herceptin) peste AC → D.
În studiul BCIRG 006, 213/1075 pacienți din brațul DCarbH (TCH), 221/1074 pacienți din brațul AC DH (AC TH) și 217/1073 din brațul AC → D (AC T) au avut o stare de performanță Karnofsky ≤ 90 (80 sau 90). Nu a fost observat niciun beneficiu de supraviețuire fără boală (DFS) la acest subgrup de pacienți (raport de risc = 1,16; IC 95% [0,73, 1,83] pentru brațul DCarbH (TCH) versus AC. D (AC T); raportul de risc 0,97; IC 95% [0,60, 1,55] pentru AC DH (AC TH) versus AC D arm).
În plus, a fost efectuată o analiză post-hoc date exploratorii din analiza comună (JA) a NSABP B-31 / NCCTG N9831 și a studiului clinic BCIRG006, combinând DFS și evenimente cardiace simptomatice, după cum se rezumă în Tabelul 11:
Tabelul 11 Analiza post-hoc explorarea rezultatelor din analiza comună (JA) a NSABP B-31 / NCCTG N9831 și a studiului clinic BCIRG006, combinând DFS și evenimente cardiace simptomatice
A: doxurobicin; C: ciclofosfamidă; P: paclitaxel; D: docetaxel; Carb: carboplatină; H: trastuzumab
CI = interval de încredere
* La momentul analizei finale DFS. Durata mediană de urmărire a fost de 1,8 ani în brațul AC → P și 2,0 ani în brațul AC → PH.
Cancer de sân în stadiu incipient (context neoadjuvant-adjuvant)
Până în prezent, nu sunt disponibile rezultate care să compare eficacitatea Herceptin administrată cu chimioterapie în cadrul adjuvant față de neoadjuvant / adjuvant.
În contextul tratamentului neoadjuvant-adjuvant, studiul MO16432, un studiu clinic multicentric, randomizat, a fost conceput pentru a evalua eficacitatea clinică a administrării concomitente de Herceptin cu chimioterapie neoadjuvantă care conține atât o antraciclină, cât și un taxan, urmată de Herceptin ca adjuvant. până la un total de 1 an de tratament. Studiul a înscris pacienți cu diagnostic recent local avansat (stadiul III) sau EBC inflamator. Pacienții cu tumori HER2 + au fost randomizați pentru a primi chimioterapie neoadjuvantă concomitent cu Herceptin neoadjuvant-adjuvant sau chimioterapie neoadjuvantă singură.
În studiul MO16432, Herceptin (doză de încărcare de 8 mg / kg, urmată de 6 mg / kg în întreținere la fiecare 3 săptămâni) a fost administrată concomitent cu 10 cure de chimioterapie neoadjuvantă după cum urmează:
• Doxorubicină 60 mg / m2 și paclitaxel 150 mg / m2, administrate la fiecare 3 săptămâni timp de 3 cicluri,
urmată de
• Paclitaxel 175 mg / m2 administrat la fiecare 3 săptămâni timp de 4 cicluri,
urmată de
• CMF în ziua 1 și 8 la fiecare 4 săptămâni timp de 3 cicluri,
urmată după operație de
• cursuri suplimentare de Herceptin adjuvant (după terminarea unui an de terapie).
Rezultatele de eficacitate din studiul MO16432 sunt rezumate în Tabelul 12. Durata mediană de urmărire în brațul Herceptin a fost de 3,8 ani.
Tabelul 12 Rezultate de eficacitate din studiul MO16432
* definit ca absența carcinomului invaziv la nivelul sânilor și ganglionilor limfatici axilari
A fost estimat un beneficiu absolut de 13 puncte procentuale în favoarea brațului Herceptin în ceea ce privește rata de supraviețuire fără evenimente pe 3 ani (65% față de 52%).
Cancer gastric metastatic
Herceptin a fost studiat într-un studiu randomizat, deschis, de fază III ToGA (BO18255) în combinație cu chimioterapie versus chimioterapie singură.
Chimioterapia a fost administrată după cum urmează:
• capecitabină - 1000 mg / m2 pe cale orală de două ori pe zi timp de 14 zile la fiecare 3 săptămâni timp de 6 cicluri (seara zilei 1 până dimineața zilei 15 a fiecărui ciclu)
sau
• 5-fluorouracil intravenos - 800 mg / m2 / zi sub formă de perfuzie intravenoasă continuă timp de 5 zile, administrată la fiecare 3 săptămâni timp de 6 cicluri (zilele 1-5 din fiecare ciclu)
Fiecare dintre cele două medicamente a fost administrat cu:
• cisplatină - 80 mg / m2 la fiecare 3 săptămâni timp de 6 cicluri, administrat în ziua 1 a fiecărui ciclu.
Rezultatele de eficacitate din studiul BO18225 sunt sintetizate în Tabelul 13:
Tabelul 13 Rezultate de eficacitate din studiul BO18225
FP + H: Fluoropirimidină / Cisplatină + Herceptină
FP: fluoropirimidină / cisplatină
a Odds ratio
Pacienții care nu au fost tratați anterior pentru adenocarcinom HER2 pozitiv avansat sau recidivat și / sau metastatic inoperabil al stomacului sau joncțiunii gastroesofagiene, nu candidați la tratament curativ, au fost înrolați în studiu. L "punctul final primar a fost supraviețuirea globală, definită ca timpul de la data randomizării până la data decesului din orice cauză. La momentul analizei, un total de 349 pacienți randomizați muriseră: 182 pacienți (62,8%) în brațul de control și 167 pacienți (56,8%) în brațul de tratament.
Analiza subgrupului post-hoc indică faptul că efectele pozitive ale tratamentului sunt limitate la tumorile cu niveluri mai ridicate de proteină HER2 (IHC 2 + / FISH + sau IHC 3+). luni, HR 0,65 (IC 95% 0,51-0,83) și supraviețuirea fără progresie a fost de 5,5 luni față de 7,6 luni, HR 0,64 (IC 95% 0,51-0,79) în brațul FP versus brațul FP + H, respectiv. supraviețuirea globală a fost de 0,75 (IÎ 95% 0,51-1,11) în IHC2 + / FISH + și 0,58 (IÎ 95% 0,41-0,81) în grupul IHC3 + / FISH +.
Într-o analiză de subgrup exploratorie efectuată în studiul ToGA (BO18255), nu a existat niciun beneficiu aparent de supraviețuire globală prin adăugarea de Herceptin la pacienții cu ECOG PS 2 inițială [HR 0,96 (IC 95% 0, 51-1,79)], nedecurabilă [ HR 1,78 (IC 95% 0,87-3,66)] și boala avansată local [HR 1,20 (IC 95% 0,29-4,97)].
Populația pediatrică
Agenția Europeană a Medicamentului a ridicat obligația de a prezenta rezultatele studiilor cu Herceptin la toate subgrupurile la copii și adolescenți cu cancer gastric și de sân (a se vedea secțiunea 4.2 pentru informații privind utilizarea la copii și adolescenți).
05.2 Proprietăți farmacocinetice
Farmacocinetica trastuzumab a fost evaluată prin analiza modelului farmacocinetic al populației utilizând date combinate de la 1.582 subiecți cu MBC HER2-pozitiv, EBC sau cancer gastric avansat (AGC) sau alte tipuri de cancer. Și voluntari sănătoși, în 18 studii de fază I, II și III în care s-a administrat Herceptin IV. Un model cu două compartimente cu eliminare paralelă liniară și neliniară din compartimentul central a fost folosit pentru a descrie profilul concentrație / timp. Datorită eliminării neliniare, clearance-ul total a crescut odată cu scăderea concentrației. nu se poate deduce nicio valoare de înjumătățire constantă pentru trastuzumab. T1 / 2 scade odată cu scăderea concentrațiilor într-un interval de doze (vezi Tabelul 16). Pacienții cu MBC și EBC au avut valori similare ale parametrilor farmacocinetici [de exemplu, clearance (CL), volum de compartiment la expunerea la starea de echilibru (Cmin, Cmax și ASC) prevăzută de populație (Vc) și centrală)]. Clearance-ul liniar a fost de 0,136 L / zi pentru MBC, 0,122 L / zi pentru EBC și 0,176 L / zi pentru AGC. Valorile parametrilor de eliminare neliniare au fost 8,81 mg / zi pentru rata maximă de eliminare (Vmax) și 8,92 mcg / ml pentru constanta Michaelis-Menten (Km) pentru pacienții cu MBC, EBC și AGC. Volumul compartimentului central a fost de 2,62 l pentru pacienții cu MBC și EBC și 3,63 l pentru pacienții cu AGC. În plus față de forma tumorală primară, modelul farmacocinetic al populației finale a identificat greutatea corporală, aspartatul aminotransferazei serice și albumina ca fiind covariante statistic efecte semnificative care afectează expunerea la trastuzumab. Cu toate acestea, amploarea efectului acestor covariabile asupra expunerii la trastuzumab a sugerat un efect clinic semnificativ puțin probabil asupra concentrațiilor de trastuzumab.
Valorile expunerii prezise din farmacocinetica populației (mediană cu percentila 5 - 95) și valorile parametrilor farmacocinetici la concentrații relevante clinic (Cmax și Cmin) pentru pacienții cu MBC, EBC și AGC tratați prin regimurile de dozare aprobate q1w (dozare săptămânală) și q3w (dozare la fiecare trei săptămâni) sunt prezentate în tabelul 14 (ciclul 1), tabelul 15 (starea de echilibru) și tabelul 16 (parametrii farmacocinetici).
Tabelul 14 Valori farmacocinetice ale expunerii prognozate la populație la ciclul 1 (mediană percentila 5 - 95) pentru regimurile Herceptin IV la pacienții cu MBC, EBC și AGC
Tabelul 15 Valori ale expunerii farmacocinetice la starea de echilibru prezise la populație (percentila a cincea - a 95-a) pentru regimurile de herceptină IV la pacienții cu MBC, EBC și AGC
* Cmin, ss - Cmin la starea de echilibru
** Cmax, ss = Cmax la starea de echilibru
*** timp la 90% din starea de echilibru
Tabelul 16 Valori ale parametrilor farmacocinetici preziți la populație la starea de echilibru pentru regimurile IV de herceptină la pacienții cu MBC, EBC și AGC
Spălarea cu trastuzumab
Perioada de spălare a trastuzumab a fost evaluată după administrarea intravenoasă de q1w sau q3w utilizând modelul farmacocinetic al populației. Rezultatele acestor simulări indică faptul că cel puțin 95% dintre pacienți vor atinge concentrații
Antigen solubil circulant
Analizele exploratorii ale covariabilelor cu informații pentru un singur subgrup de pacienți au sugerat că subiecții cu niveluri mai ridicate de antigen solubil HER2-ECD (SHED) au un clearance neliniar mai rapid (Km mai mic) (p SGOT / AST; impactul antigenului solubil asupra clearance-ului este atribuit Nivelurile SGOT / AST.
Nu există date cu privire la nivelul domeniului extracelular circulant al receptorului HER2 (antigen solubil) în serul pacienților cu cancer gastric.
05.3 Date preclinice de siguranță
Nu au existat dovezi ale toxicității unice sau repetate legate de doză în studii cu o durată de până la 6 luni și nici de toxicitate asupra funcției de reproducere în studiile de teratologie, fecunditate feminină sau toxicitate în ultima perioadă de gestație / trecere placentară. Herceptina nu este genotoxică. studiul trehalozei, unul dintre principalii excipienți ai formulării, nu a relevat nicio toxicitate.
Nu s-au efectuat studii pe termen lung pe animale pentru a determina potențialul cancerigen al Herceptin sau pentru a determina efectele acestuia asupra fertilității masculine.
06.0 INFORMAȚII FARMACEUTICE
06.1 Excipienți
Clorhidrat de L-histidină
L-histidină
a, a-trehaloza dihidrat
polisorbat 20
06.2 Incompatibilitate
Acest medicament nu trebuie amestecat sau diluat cu alte medicamente, altele decât cele menționate la punctul 6.6.
Nu diluați cu soluții de glucoză deoarece acestea provoacă agregarea proteinelor.
06.3 Perioada de valabilitate
4 ani
După reconstituirea cu apă pentru preparate injectabile, soluția reconstituită rămâne stabilă din punct de vedere fizic și chimic timp de 48 de ore la 2 ° C până la 8 ° C. Reziduurile soluției reconstituite trebuie aruncate.
Soluțiile Herceptin pentru perfuzie în pungi de clorură de polivinil, polietilenă sau polipropilenă conținând 9 mg / ml (0,9%) soluție injectabilă de clorură de sodiu rămân stabile fizic și chimic timp de 24 de ore la temperaturi care nu depășesc 30 ° C.
Din punct de vedere microbiologic, soluția reconstituită și soluția perfuzabilă Herceptin trebuie utilizate imediat. Produsul nu trebuie păstrat după reconstituire și diluare, cu excepția cazului în care acest lucru a fost făcut în condiții aseptice controlate și validate. Dacă produsul nu este utilizat imediat, timpul și condițiile de păstrare în uz sunt responsabilitatea utilizatorului.
06.4 Precauții speciale pentru depozitare
A se păstra la frigider (2 ° C - 8 ° C)
Pentru condițiile de depozitare după prima deschidere, consultați secțiunile 6.3 și 6.6.
06.5 Natura ambalajului imediat și conținutul ambalajului
Flacon Herceptin:
Un flacon de sticlă transparentă de 15 mL de tip I, cu un strat de cauciuc butilic laminat cu film de fluor conține 150 mg de trastuzumab.
Fiecare pachet conține un flacon.
06.6 Instrucțiuni de utilizare și manipulare
Respectați tehnicile aseptice adecvate. Fiecare flacon de Herceptin este reconstituit cu 7,2 ml apă sterilă pentru preparate injectabile (nu este furnizat). Evitați utilizarea altor solvenți pentru reconstituire, ceea ce oferă 7,4 ml soluție cu doză unică, conținând aproximativ 21 mg / ml de trastuzumab, cu un pH de aproximativ 6,0. Un surplus de volum de 4% garantează aspirația din flaconul programat. doza de 150 mg.
Herceptin trebuie tratat cu grijă în timpul procedurii de reconstituire. Spumarea excesivă cauzată în timpul reconstituirii sau agitării soluției reconstituite poate cauza probleme cu cantitatea de Herceptin care poate fi extrasă din flacon.
Soluția reconstituită nu trebuie congelată.
Instrucțiuni pentru reconstituire:
1) Folosind o seringă sterilă, injectați încet 7,2 ml de apă pentru injecții în flaconul care conține Herceptin liofilizat, direcționând fluxul către substanța liofilizată.
2) Rotiți flaconul încet pentru a facilita reconstituirea. NU SCUTURA!
O ușoară spumare în timpul reconstituirii nu este neobișnuită. Lăsați flaconul să stea în poziție verticală timp de aproximativ 5 minute. Odată reconstituit, Herceptin își asumă apariția unei soluții clare, incolore până la galben deschis, fără particule vizibile.
Determinați volumul soluției necesare:
• pe baza unei doze de încărcare de 4 mg trastuzumab / kg greutate corporală sau a unei doze săptămânale ulterioare de 2 mg trastuzumab / kg greutate corporală:
• pe baza unei doze de încărcare de 8 mg trastuzumab / kg greutate corporală sau a unei doze ulterioare de 6 mg trastuzumab / kg greutate corporală la fiecare 3 săptămâni:
Extrageți cantitatea necesară de soluție din flacon și adăugați-o în punga de perfuzie conținând 250 ml soluție de clorură de sodiu 0,9%. Nu utilizați soluții care conțin glucoză (vezi pct. 6.2). Geanta trebuie inversată cu atenție pentru a amesteca soluția pentru a evita spumarea. Odată preparată, perfuzia trebuie administrată imediat. Dacă este diluată conform metodelor aseptice, poate fi păstrată timp de 24 de ore (depozitați sub 30 ° C).
Soluțiile pentru administrare parenterală trebuie inspectate vizual pentru a detecta orice particule sau decolorare înainte de administrare.
Herceptin este de unică folosință, deoarece produsul nu conține conservanți. Medicamentele neutilizate și deșeurile derivate din acest medicament trebuie eliminate în conformitate cu reglementările locale.
Nu s-au observat incompatibilități între Herceptin și pungile de clorură de polivinil, polietilenă sau polipropilenă.
07.0 DEȚINĂTORUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
Roche Registration Limited
6 Falcon Way
Parcul Shire
Welwyn Garden City
AL7 1TW
Regatul Unit
08.0 NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
EU / 1/00/145/001
034949014
09.0 DATA PRIMEI AUTORIZAȚII SAU REÎNNOIREA AUTORIZAȚIEI
Data primei autorizații: 28 august 2000
Data ultimei reînnoiri: 28 august 2010
10.0 DATA REVIZUIRII TEXTULUI
Septembrie 2015









.jpg)