Generalitate
Keratoacanthoma este o tumoare benignă a pielii, care dă naștere unei umflături solide și izolate, cu un aspect foarte caracteristic.

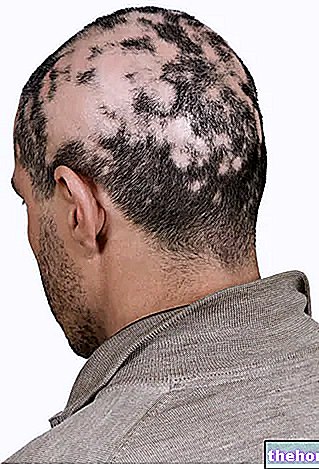
Figura: aspect caracteristic al keratoacantomului. De pe site: dermapics.com
Neoplasmul provine dintr-un folicul de păr sau o glandă pilo-sebacee, se dezvoltă în decurs de 6 săptămâni și apoi dispare în câteva luni.
Posibilele cauze declanșatoare sunt mai multe: la origine, de fapt, poate exista o expunere excesivă la radiațiile ultraviolete, contactul cu anumite substanțe toxice, un sistem imunitar slab (imunosupresie) și așa mai departe.
Pentru un diagnostic corect, este necesară o examinare fizică la un dermatolog și o biopsie.
Tratamentul terapeutic adoptat poate fi de tip chirurgical sau farmacologic. Alegerea unei anumite metode de tratament depinde exclusiv de caracteristicile keratoacantomului.
Ce este keratoacanthoma?
Keratoacanthoma este o tumoare benignă a pielii care provine dintr-un folicul de păr sau o glandă pilo-sebacee. Datorită morfologiei sale și a ritmului de creștere inițial, amintește foarte mult de o neoplasmă malignă a pielii, cunoscută sub numele de carcinom cu celule scuamoase sau carcinom cu celule scuamoase; cu toate acestea, spre deosebire de această tumoare malignă, keratoacanthoma se caracterizează printr-o rezoluție spontană (după aproximativ 5-6 luni) și printr-un potențial metastatic zero sau aproape deloc.
N.B: prin putere metastatică s "înseamnă capacitatea tumorii de a forma metastaze. Metastazele sunt celule tumorale care s-au mutat din locația inițială și s-au mutat în altă parte, contaminând mai întâi ganglionii limfatici și apoi celelalte organe ale corpului.
FOLICULUL PILIFER
Foliculul pilos este situat în derm (stratul de piele dintre epidermă și hipoderm) și este structura în care se formează și crește un păr.
Numărul foliculilor de păr de pe piele este enorm și afectează aproape întregul corp uman; zonele care sunt complet lipsite de aceasta sunt așa-numitele regiuni fără păr, cum ar fi palma mâinii, tălpile picioarelor, falangul distal al degetelor, buzele, glandul și clitorisul.
Fiecare folicul pilos corespunde unei glande care produce sebum, numită și glandă pilo-sebacee.

Figura: prezentare generală a anatomiei interne a pielii. Este posibil să se recunoască straturile pielii (epidermă, dermă și hipodermă), foliculul pilos și glanda pilo-sebacee.
Creșterea unei părți a corpului depinde de nivelul hormonilor sexuali care circulă în organism: androgenii, adică hormonii sexuali masculini, stimulează creșterea acestuia, în timp ce estrogenii, adică hormonii sexuali feminini, au efectul opus.
CE ESTE UN CANCER BENIGN?
În medicină, cu termenul tumoră, s "identifică o masă de celule foarte active, capabile să se divizeze și să crească într-un mod necontrolat datorită unei mutații genetice a ADN-ului.
Într-o tumoare benignă, în general, creșterea masei celulare este foarte lentă, nu este infiltrativă (adică nu invadează țesuturile din jur) și nici nu metastazează.
Cu alte cuvinte, este exact opusul unei tumori maligne, care crește rapid și, dacă nu este îndepărtată la timp de unde s-a format, se poate răspândi în țesuturile înconjurătoare și în restul corpului.
EPIDEMIOLOGIE
Potrivit unor estimări engleze, keratoacanthoma are o „incidență anuală egală cu un caz la 1.000 de persoane.
De obicei, afectează persoanele cu vârsta peste 60 de ani (cazurile juvenile, de fapt, sunt foarte rare) și este cel puțin de două ori mai frecventă la bărbați decât la femei.
La persoanele cu pielea închisă la culoare (de exemplu, africani), este foarte neobișnuit.
Cauze
S-a demonstrat că formarea unui keratoacantom poate fi cauzată de radiațiile ultraviolete (sau raze UV) de la soare și de lămpile de bronzare, de contactul cu anumite substanțe toxice (sau agenți cancerigeni chimici), de un sistem imunitar slab (imunosupresie), de un traumatism fizic sau o „infecție patogenă de către un anumit virus papilom.
CINE ESTE CEL MAI RISC?
După ani de studii științifice și statistice, au fost identificate mai multe condiții care favorizează apariția unui keratoacantom. Acești factori de risc sunt următorii:
- Ai pielea limpede. Oricine poate face keratoacantom, indiferent de ten. Cu toate acestea, cei cu mai puțină melanină, pigmentul pielii care apără pielea de razele UV dăunătoare, sunt mai predispuși decât cei cu mai mult.
- Prea mult soare. Expunerea excesivă la lumina soarelui, în special în orele centrale ale celor mai fierbinți zile, favorizează apariția nu numai a keratoacantomului, ci și a tumorilor maligne ale pielii.
- Utilizarea excesivă a lămpilor de bronzat. Lămpile de bronzat emit aceeași radiație ultravioletă ca soarele, astfel încât utilizarea excesivă poate avea aceleași efecte ca expunerea prelungită la soare.
- Imunosupresia cronică. Sistemul imunitar al unei persoane este bariera sa defensivă împotriva infecțiilor și a altor amenințări aduse din mediul extern. din ceea ce tocmai s-a spus este reprezentat de pacienții cu leucemie sau limfom și de primitorii de transplant de organe, care - fiind obligați să-și suprime sistemul imunitar cu medicamente speciale - se expun bolilor infecțioase și, tocmai, tumorilor maligne și benigne ale pielii.
- Expunere excesivă la gudron și bitum. Conform unor studii, bitumul și gudronul ar conține substanțe chimice cancerigene, capabile să favorizeze apariția keratoacantomului. De fapt, printre lucrătorii care tratează aceste preparate aproape în fiecare zi, incidența acestei tumori benigne este mai mare decât în mod normal.
- Infecții induse de o anumită tulpină a virusului papiloma. Virusul papilomului care induce formarea negilor pare a fi implicat, date statistice în mână, la apariția keratoacantomului.
- Vârsta avansată și sexul masculin. Vârsta cu debut cel mai mare este de aproximativ 60, în timp ce sexul cel mai afectat este bărbatul.
Comparând carcinomul cu celule scuamoase și keratoacantomul, putem observa asemănarea remarcabilă care există, din punct de vedere etiologic (adică în ceea ce privește cauzele), între aceste două tumori, deși prima este malignă și a doua este benignă.
Simptome și complicații
Keratoacanthoma, în majoritatea cazurilor, se manifestă cu o marcă a pielii care seamănă cu un vulcan. De fapt, pe piele, apare o protuberanță (sau papulă) cu un mic crater central umplut cu o anumită proteină a celulelor epidermei, numită keratină.
Zonele de obicei cele mai afectate sunt zonele pielii cele mai expuse la soare, prin urmare: față, scalp, dosul mâinilor, urechilor, gâtului și picioarelor (în special la femei).
Forma protuberanței este rotunjită, consistența este rigidă și culoarea este identică cu cea a pielii sau tinde spre roșu.
Dimensiunile pot varia, în funcție de pacientul în cauză, de la cel puțin un centimetru la cel mult 2,5 centimetri.
Rata de creștere este rapidă numai în primele 2-6 săptămâni, după care încetinește până aproape că dispare.
După aproximativ 5-6 luni, acest tip de keratoacantomă tinde să dispară spontan, lăsând totuși o cicatrice vizibilă.
ALTE TIPURI DE KERATOACANTOM
Există un alt tip de keratoacantom, mult mai rar decât precedentul, care provoacă o „erupție cutanată pruriginoasă, caracterizată de multe papule mici și capabile să afecteze o„ zonă a pielii de 5-15 centimetri. Papulele diferă de tipul mai frecvent doar ca dimensiune, deoarece mențin aceeași formă de vulcan, același crater plin de keratină, aceeași consistență și aceeași posibilitate de rezolvare spontană (dar lăsând o cicatrice) după aproximativ 5-6 luni.
Această variantă este numită și keratoacantomă eruptivă generalizată (în engleză, acronimul este GEKA) de către Grzybowski, care a fost primul medic care i-a descris caracteristicile.
CÂND TREBUIE SĂ TE ÎNGRIJI DE UN KERATOACANTOM?
Keratoacanthoma, așa cum am menționat anterior, are o putere metastazantă aproape nulă, atât de mult încât este considerată, de fapt, o tumoare benignă.
Cu toate acestea, celor care așteaptă tratamentul li se recomandă să monitorizeze zilnic papula (papulele) și să contacteze imediat medicul dacă observă o schimbare de formă, culoare și / sau dimensiune.
Diagnostic
Pentru diagnosticarea keratoacantomului, se procedează mai întâi la un examen fizic, în timpul căruia medicul analizează semnul pielii; ulterior, se efectuează o biopsie.
EXAMINARE OBIECTIVĂ
În timpul examinării fizice, dermatologul analizează temeinic aspectul papulei sau papulelor, se asigură că nu există altele în altă parte și, în cele din urmă, urmărește istoricul clinic al pacientului, punându-i anumite întrebări. Clinica este foarte importantă, deoarece ne permite să să înțeleagă dacă o persoană se încadrează într-una dintre situațiile de risc descrise mai sus.
Atenţie: examinarea fizică singură nu permite stabilirea naturii papulei. De fapt, ar putea fi un keratoacantom, dar și rezultatul unei keratoze actinice sau a unei tumori maligne de piele, cum ar fi carcinomul cu celule scuamoase sau carcinomul cu celule bazale. De aceea este nevoie de un test de diagnostic mai invaziv, cum ar fi o biopsie.
BIOPSIE
Biopsia este singurul test de diagnostic capabil să detecteze natura exactă a papulei care a apărut pe piele. Aceasta implică îndepărtarea, printr-o „incizie făcută pe zona suspectată, a unei porțiuni mici de țesut al pielii și observarea acesteia la microscop. La instrument, celulele keratoacantomului au caracteristici distinctive, foarte diferite, de exemplu , din cele ale unei tumori maligne.
Atenție: biopsia superficială a unui keratoacantom nu permite să se distingă din urmă de o tumoare malignă a pielii, cum ar fi carcinomul cu celule scuamoase. Prin urmare, pentru un diagnostic cert și precis, este necesară o incizie și o prelevare de probe mult mai profundă și mai invazivă.
Tratament
Cel mai potrivit tratament terapeutic pentru tratamentul keratoacantomului este ales pe baza tipului de keratoacantom în sine.
Când keratoacanthoma prezintă o singură papulă (cea mai frecventă formă), terapia ideală este îndepărtarea chirurgicală a umflăturii.
Când, pe de altă parte, se manifestă cu mai multe papule (keratoacanthoma eruptivă generalizată a lui Grzybowski), trebuie adoptată o abordare non-chirurgicală, bazată pe medicamente administrate local și sistemic; în aceste cazuri, intervenția chirurgicală ar fi prea invazivă.
INTERVENTIE CHIRURGICALA
Cele mai frecvent utilizate metode chirurgicale pentru îndepărtarea keratoacantomului papulei unice de pe piele sunt următoarele:
- Chiuretaj și electrodisicare. Această intervenție implică, în primul rând, răzuirea (sau chiuretaj) a părții superficiale a tumorii benigne; ulterior, continuăm cu arderea (electrodisecarea) bazei keratoacantomului. Răzuirea și arderea se efectuează, respectiv, cu un instrument numit „chiuretă„și cu un ac electric.
Nerecomandat pentru papule care se formează pe față, chiuretajul și electrodisecarea reprezintă o „soluție excelentă la umflături nu foarte mari situate pe picioare. - Excizia sau excizia. Este o îndepărtare a zonei tumorale efectuată prin incizie. Este o operație moderat invazivă și cu risc de cicatrizare, deoarece chirurgul, pentru a fi sigur că elimină complet papula, trebuie să taie și o parte din țesutul sănătos vecin. se aplică „incizia, suturile.
- Chirurgie Mohs. Acesta constă în eliminarea papulei în straturi mici.Fiecare strat, după îndepărtare, este observat la microscop, primul dintre care fără celule anormale este semnalul că tumora benignă a fost complet îndepărtată.
Operația Mohs vizează îndepărtarea exclusivă a keratoacantomului și conservarea țesuturilor sănătoase subiacente.Este o metodă ideală pentru papule formate pe nas, urechi, buze și dosul mâinilor. - Crioterapia. Este terapie la rece („crio” provine din greacă și înseamnă „frig”). Aceasta implică utilizarea azotului lichid, care, odată aplicat keratoacantomului, îngheață și ucide celulele masei tumorale.Crioterapia este potrivită pentru papule nu foarte mari.
Uneori, aceste tratamente se pot termina cu un curs scurt de radioterapie, care servește la eliminarea ultimelor urme de keratoacantom.
TRATAMENT NERURGIC
Tratamentul non-chirurgical implică utilizarea administrării locale de medicamente anticanceroase (adică direct pe zona afectată) și sistemică (adică făcută pentru a ajunge în zona afectată prin fluxul sanguin).
Cele mai utilizate preparate sunt:
- Retinoizi, cum ar fi izotretinoina.
Mod de administrare: sistemic, prin urmare medicamentul poate fi injectat intravenos sau administrat pe cale orală.
- Metotrexat sau metotrexat.
Mod de administrare: injecție intralesională (N: B: pentru injecție intralesională s "înseamnă că medicamentul este injectat direct acolo unde c" este keratoacanthoma).
- 5-fluorauracilul.
Mod de administrare: injecție intralesională și utilizare locală.
- Bleomicina.
Mod de administrare: injecție intralesională.
- Steroizi.
Mod de administrare: injecție intralesională.
- Imiquimod.
Mod de administrare: utilizare locală.
Abordarea non-chirurgicală este adoptată în keratoacantomele eruptive generalizate ale lui Grzybowski, care nu pot fi îndepărtate chirurgical.
ÎN CAZ DE NETRATAMENT
Keratoacanthoma se poate rezolva spontan, fără nici un fel de tratament terapeutic, în termen de 5-6 luni. Cu toate acestea, acest lucru implică, așa cum am menționat, apariția unei cicatrici vizibile.
Prognoză
Atât intervenția chirurgicală, cât și abordarea non-chirurgicală oferă rezultate bune.
Cu toate acestea, la sfârșitul operației, se recomandă efectuarea unor controale periodice la dermatologul dvs., pentru a monitoriza în permanență evoluția situației. De fapt, în unele cazuri, keratoacanthoma poate reapărea în același loc și cu aceleași caracteristici .
Prevenirea
Este posibil să se prevină formarea keratoacantomului prin adoptarea următoarelor recomandări:
- Evitați expunerea excesivă la soare, mai ales dacă aveți pielea deschisă sau aveți un risc ridicat.
- Nu depășiți utilizarea lămpilor de bronzat, persoanelor expuse riscului li se recomandă să nu le utilizați.
- Folosiți creme de protecție solară, mai ales când sunteți la mare sau expuși la soare în orele centrale ale celor mai fierbinți zile.
- Dacă sunteți expus riscului de keratocantomă, purtați ochelari de soare și îmbrăcăminte opacă, care protejează părțile de obicei cele mai expuse la lumina soarelui.
- Verifică-ți periodic pielea. Este bine să examinăm, din când în când, întregul corp, chiar și punctele cele mai de neconceput.
- Nu treceți cu vederea orice anomalii ale pielii care apar brusc și fără niciun motiv.
Sfaturile de mai sus sunt valabile și pentru prevenirea tumorilor maligne ale pielii, a căror formare poate avea efecte mult mai grave decât un keratoacantom "simplu".