Această stare de paralizie se datorează prelungirii excesive a fazei de somn REM sau debutului său timpuriu.
În general, persoanele cele mai susceptibile la tulburare sunt cele care dorm puțin și prost; cu toate acestea, nu este exclus ca la origine să existe o patologie gravă, cum ar fi narcolepsie.
Terapia variază în funcție de severitatea și numărul de episoade de paralizie de care se plânge pacientul.
Aproape întotdeauna, din punct de vedere terapeutic, este suficient să crești numărul de ore dedicate somnului și să îmbunătățești calitatea odihnei de noapte.
, sau somn paradoxal.
Fiecare ciclu constând dintr-o fază NON-REM și o fază REM durează de obicei 90-100 de minute.
Doar alternanța corectă între faza NON-REM și faza REM garantează o odihnă odihnitoare.
Faza NON-REM
Faza NON-REM (sau NREM) se caracterizează prin patru etape, timp în care somnul devine progresiv mai profund.
Primele două etape sunt, respectiv, adormirea și somnul ușor; în a treia etapă începe faza somnului profund, care atinge punctul culminant în etapa a patra.
Organismul uman se regenerează în a patra etapă a fazei NREM.
Faza NON-REM este scurtată cu fiecare ciclu: inițial, ocupă o mare parte a ciclului „fază NREM-fază REM” (cel puțin timp de două cicluri); după aceea, lasă tot mai mult spațiu pentru faza REM.
Faza REM
Faza REM este un moment particular al somnului: dacă, pe de o parte, există o creștere a ritmului cardiac și a ritmului respirator, iar individul visează și își mișcă ochii rapid (de aici acronimul REM care înseamnă Miscare rapida a ochilor, adică mișcarea rapidă a ochilor), pe de altă parte, sub influența neurotransmițătorilor specifici, apare un fel de relaxare / paralizie a musculaturii (atonie musculară).
Faza REM acoperă inițial o mică parte din ciclurile de somn nocturn; spre dimineață, însă, devine mai lung, luând timp departe de faza NREM.
.Paralizia somnului face parte din „lista parasomniilor; parasomnia este acele tulburări de somn episodice caracterizate prin comportament anormal sau evenimente fiziologice nedorite care apar în timpul etapelor specifice de odihnă sau în trecerea somn-veghe”.
Pentru informații suplimentare: Parasomnia: Ce sunt acestea, cauze, simptome și terapieEste serios?
Pe lângă faptul că nu are repercusiuni asupra individului, paralizia somnului este un episod rar, care apare de câteva ori pe parcursul vieții.
Cu toate acestea, pentru unii subiecți, poate deveni un fenomen recurent, atât de mult încât să necesite verificări suplimentare legate de starea generală de sănătate sau de obiceiurile zilnice și nocturne.
După cum se va vedea mai târziu, de fapt, paralizia somnului poate fi legată de narcolepsie, o patologie care creează atacuri bruște de somnolență sau de a dormi puțin și prost.
Epidemiologie: Cât de frecventă este paralizia somnului?
Este dificil de cuantificat câți oameni experimentează (sau au experimentat în trecut) paralizia somnului.
Conform unor date statistice, în țările industrializate, aproximativ 6% din populație suferă de aceasta. Majoritatea acestor oameni sunt protagoniștii unor episoade sporadice, uneori unice în cursul vieții.
Cei mai afectați indivizi sunt adolescenții și adulții tineri, cu vârste cuprinse între 25 și 44 de ani (aceștia din urmă reprezintă 36% din pacienți).
Femeile și bărbații sunt, în egală măsură, toate țintele posibile.
În cele din urmă, ultima statistică care merită menționată se referă la relația cu narcolepsia: aproximativ 30-50% dintre persoanele narcoleptice suferă, de asemenea, de paralizie a somnului.
între anii adolescenței și aproximativ 40 de ani.Un exemplu clasic, descris de protagoniștii unor astfel de fenomene, este senzația de a nu fi singur în camera în care te afli.
Halucinațiile, dacă apar în trecerea de la veghe la somn, se numesc halucinații hipnagogice; dacă, pe de altă parte, apar la trezire, sunt definite ca halucinații hipnopompice.
Vezi și: Halucinații în somn.
Prin anamneză, înțelegem colecția de către medic a tuturor informațiilor referitoare la simptome și multe altele, care ajută la identificarea cauzei probabile a prezentei simptomatologii.
Anamneză
În timpul anamnezei, medicul efectuează o investigație reală, întrebându-l pe pacient:
- Cum evoluează paralizia și cât durează;
- Dacă aveți halucinații de orice fel;
- Dacă vă amintiți când ați fost prima dată victimă a paraliziei și dacă a existat o schimbare a obiceiurilor dvs. nocturne înainte de acel episod;
- Dacă suferiți, în timpul zilei, de pierderea bruscă a controlului muscular (cataplexie) sau comportament automat, adică continuarea inexorabilă și implacabilă a activităților în care vă angajați.
Aceste ultime două aspecte - cataplexia și comportamentul automat - sunt foarte importante în scopuri de diagnostic, deoarece, dacă sunt descrise de pacient, ar putea însemna că paralizia somnului este rezultatul unei patologii mult mai grave: narcolepsia.
În aceste cazuri, situația devine patologică și trebuie tratată cu contramăsuri adecvate și imediate: gândiți-vă, de fapt, la pericolul pe care un pacient narcoleptic îl rulează atunci când conduce un vehicul sau se angajează în muncă periculoasă.
Paralizia somnului: Cum să dormi bine și suficient
Corpul și creierul nostru au nevoie de aproximativ 6-8 ore de somn pentru a rămâne sănătoși.
La persoanele care suferă de paralizie a somnului, respectarea acestor termene este esențială.
Comportamentele, obiceiurile și precauțiile care vă ajută să dormiți bine și numărul corect de ore sunt:
- Mergeti mereu la culcare si treziti-va in acelasi timp, pentru a avea un ritm de somn regulat;
- Creați un mediu confortabil pe timp de noapte: cameră întunecată, liniștită, nu prea caldă, dar nici prea rece;
- Să ai un pat confortabil;
- Practicați exercițiul fizic în mod regulat, dar niciodată cu puțin timp înainte de culcare;
- Limitați consumul de cofeină;
- Nu mâncați și nu beți alcool chiar înainte de culcare;
- Pentru fumători, nu fumați înainte de culcare, deoarece nicotina este un stimulent.
Medicamente pentru paralizia somnului
După cum era anticipat, tratamentul farmacologic bazat pe antidepresive este utilizat atunci când paralizia somnului este cronică și creează disconfort pentru cei afectați.
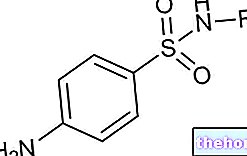
Cel mai utilizat medicament este clomipramina, un antidepresiv triciclic care trebuie prescris la recomandarea medicului curant.
Motivul administrării acestor preparate este următorul: reduc intensitatea cu care se produce relaxarea musculară nocturnă și profunzimea somnului, în special în faza REM.
Durata tratamentului poate varia de la o lună la două; în orice caz, îmbunătățirile pacientului și, mai presus de toate, consultația medicală determină dacă întrerupeți sau nu terapia.
Antidepresivele triciclice nu sunt libere de efecte secundare (vezi discuția de mai jos).
Efectele secundare ale antidepresivelor triciclice
- Gură uscată
- Constipație
- Transpirație excesivă
- Probleme ale vezicii urinare și dificultăți la urinare
- Vedere încețoșată
- Somnolență în timpul zilei
NB: deși poate părea contraintuitiv (având în vedere cele spuse anterior), somnolența în timpul orelor zilei este unul dintre efectele secundare tipice și chiar mai periculoase ale antidepresivelor triciclice: gândiți-vă la ce s-ar putea întâmpla cu o persoană care le folosește, când el conduce o mașină și este capturat de un atac brusc de somn.
Paralizia somnului și narcolepsie: ce trebuie făcut?
Dacă paralizia somnului se datorează narcolepsiei, este bine să consultați medicii cu experiență în domeniu, deoarece este o afecțiune patologică gravă.