Comun la diferite patologii, sindromul nefrotic este un tablou clinic caracterizat prin:
- prezența proteinelor în urină (proteinurie), care devine spumoasă
- reducerea cantității de proteine din sânge (disprotidemie cu hipoalbuminemie)
- apariția umflăturii generalizate (edem), inițial la nivelul feței, apoi extinsă la alte zone ale corpului, cum ar fi picioarele, gleznele și abdomenul
Deseori există și:
- Hiperlipidemie (predominant creșterea colesterolului total sau chiar a trigliceridemiei)
- Hipercoagulabilitatea sângelui: risc de trombo-embolie
Pentru a putea vorbi de sindrom nefrotic, prezența proteinelor în urină trebuie să aibă o origine glomerulară, adică să fie expresia unei modificări grave a permeabilității peretelui capilar glomerular.
Glomerulul renal și funcțiile renale
Nefronul este unitatea funcțională a rinichiului, adică cea mai mică formațiune anatomică capabilă să îndeplinească toate funcțiile la care este atribuit organul. Fiecare dintre cele aproximativ două milioane de nefroni prezenți în fiecare dintre cei doi rinichi este împărțit în două componente:
- corpuscul renal sau Malpinghi (glomerul + capsula Bowman): responsabil de filtrare
- sistemul tubular: responsabil de reabsorbție și secreție
care realizează trei procese fundamentale:
- filtrare: are loc în glomerul, un sistem capilar extrem de specializat, care permite trecerea tuturor moleculelor mici din sânge, opunându-se doar la trecerea proteinelor mai mari și a elementelor corpusculare (celule roșii, albe din sânge și trombocite). Proteinele mai mari nu trec prin probleme fizice, cele mai mici sunt respinse de prezența unor sarcini electrice negative
- reabsorbție și secreție: apar în sistemul tubular cu scopul de a reabsorbi substanțele excesiv filtrate (de exemplu, glucoza, pe care organismul nu își poate permite să o piardă în urină) și de a crește excreția celor filtrate într-un mod insuficient
În prezența sindromului nefrotic există o pierdere a selectivității barierei glomerulare atât pentru dimensiunile moleculare, cât și pentru sarcina electrică: în consecință, cantități importante de proteine se pierd cu urina.
Simptome
Edemul este cel mai caracteristic simptom și semn clinic al sindromului nefrotic.
Subcutane și moi, localizate inițial în zona periorbitală mai ales dimineața, edemul tinde apoi să se răspândească în alte zone, cum ar fi partea din spate a picioarelor, regiunea presacrală și abdomenul, sau să se generalizeze (anasarca) cu ascită și revărsat pleural și / sau pericardic. Evoluția edemului este apreciabilă prin evaluarea zilnică a greutății corporale: cu cât aceasta crește, cu atât acumularea de lichide în spațiile interstițiale este mai mare.
Spumarea în urină este un semn de proteinurie. Urina închisă la culoare, ceai sau coca-cola, pe de altă parte, este tipică sindromului nefritic, o afecțiune similară cu cea anterioară, dar caracterizată și prin pierderea urinară a globulelor roșii din sânge.
Pierderea urinară a proteinelor, în special a imunoglobulinelor, poate fi asociată cu o „susceptibilitate crescută la infecții. Pacientul se poate simți slab, astenic, prezentând cahectic doar în cele mai grave cazuri și acum rare.
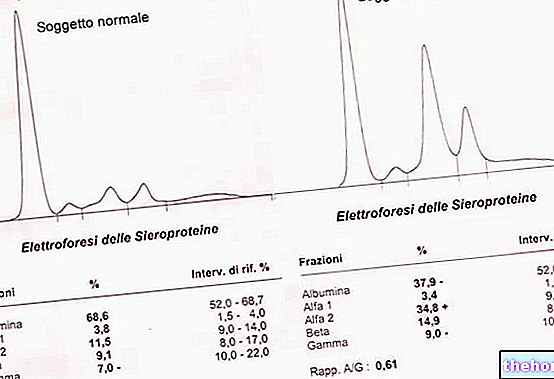
Electroforeza proteinelor serice arată, pe lângă reducerea albuminei, o creștere a α2 globulinelor și a Β globulinelor.

Cauze și clasificare
În funcție de originea sa, sindromul nefrotic este în primul rând împărțit în primar și secundar; în primul caz este expresia bolilor renale, în al doilea al bolilor sistemice sau în orice caz care implică alte organe în afară de rinichi.
Forme primare sau primare ale sindromului nefrotic (diagnosticul este histologic și, prin urmare, necesită biopsie renală):
- Glomerulopatie cu modificări minime
- Glomerulonefrita membranoasă
- Glomeruloscleroza focală segmentară
- Glomerulonefrita membrano-proliferativă
Forme secundare ale sindromului nefrotic:
- Boli metabolice: diabet zaharat; Amiloidoza
- Boli imune: lupus eritematos sistemic; Purpura Schonlein-Henoch, Poliarterita nodoasă, sindromul Sjogren, Sarcoidoza
- Neoplasme: leucemii, limfoame, mielom multiplu; Carcinoame (plămân, stomac, colon, sân, rinichi); Melanom
- Nefro-toxicitate: săruri de aur, penicilamină, antiinflamatoare nesteroidiene; litiu, heroină
- Alergeni: Mușcături de insecte; Mușcătură de șarpe; Ser antitoxinic
- Boli infecțioase
- Bacterian: glomerulonefrita postinfecțioasă; din șunt infectat; endocardită bacteriană, lue
- Viral: hepatita B și C, HIV, Epstein-Barr, zooster Herpes
- Protozoare: malarie
- Helminti: schistozomi, filarii
- Eredo-familial: sindrom Alport, boala Fabry
- Altele: Toxemia sarcinii (preeclampsie); Hipertensiune arterială malignă
La copiii mici, sindromul nefrotic este cauzat, în 90% din cazuri, de glomerulonefrita cu leziuni minime sau de glomeruloscleroza focală și segmentară. Acest procent scade la 50% la copiii cu vârsta peste 10 ani.
La adulți, sindromul nefrotic este cel mai frecvent cauzat de glomerulonefrita membranoasă, urmată de glomeruloscleroză focală și segmentară și glomerulonefrita cu modificări minime în incidență. Aproximativ 30% dintre adulții cu sindrom nefrotic au boli sistemice (diabet zaharat, amiloidoză, lupus eritematos sistemic sau cancer, în special de colon sau plămân).
La vârsta pediatrică, sindromul nefrotic este mai frecvent la bărbați, în timp ce la vârsta adultă incidența dintre cele două sexe este uniformă.
Cum apar simptomele și complicațiile sindromului nefrotic?
Permeabilitate crescută a peretelui capilarelor glomerulare
↓
Trecerea proteinelor în urină (proteinurie)
↓
Reducerea proteinelor plasmatice (hipoproteinemie sau hipoprotidemie sau hipoalbuminemie)
_______________________|_______________________
|
Reducerea tensiunii arteriale oncotice sau coloid-osmotice
↓
Apariția edemului masiv + hipovolemie
↓
Reducerea fluxului sanguin renal
↓
Creșterea secreției de renină cu activarea sistemului renină-angiotensină și eliberarea crescută de aldosteron
↓
retenție de sare și apă și agravarea edemului
+ posibilă hipertensiune arterială ușoară + creșterea ratei de filtrare glomerulară
↓
uzura nefronelor datorită supraîncărcării funcționale
|
Sinteza compensatorie crescută a lipoproteinelor în ficat + pierderea urinară a unor factori care reglează metabolismul lipidelor
↓
Hiperlipidemie (valori crescute ale trigliceridelor plasmatice, LDL și VLDL)
↓
Lipidurie (concentrație crescută de lipide în urină)
+ Risc crescut cardiovascular cu ateroscleroză accelerată
În prezența sindromului nefrotic, principala proteină care se găsește în urină este albumina (proteinurie selectivă); totuși, alte proteine plasmatice (proteinurie neselectivă), cum ar fi transferrina, inhibitorii coagulării și purtătorii hormonali pot fi prezenți, de asemenea, în grade diferite; pierderea acestor elemente explică posibilele complicații ale bolii (malnutriție, infecții, tromboze, anemie, slăbiciune). De exemplu, ca răspuns la reducerea proteinelor plasmatice, ficatul produce o cantitate mare de fibrinogen. Dacă adăugăm la aceasta pierderea renală a antitrombinei III și a altor factori anticoagulanți, apare o imagine a hipercoagulabilității care se găsește frecvent în sindromul nefrotic. O complicație a hipercoagulabilității este posibila tromboză a venei renale, pe lângă creșterea generalizată a riscului cardiovascular. facilitează în schimb anemia, în timp ce scăderea IgG și a unor factori ai Complementul, la fel ca Properdin, crește sensibilitatea la infecții. Lipsa globulinei care leagă colecalciferolul duce la o „alterare a metabolismului vitaminei D3 cu reducerea absorbției intestinale a calciului și hiperparatiroidismul secundar.
Terapie
Alegerea terapiei depinde în mod evident de boala a cărei sindrom nefrotic este o consecință și o expresie.
În general, tratamentul implică administrarea de medicamente diuretice, posibil asociate cu perfuzia de albumină umană; această abordare vizează reducerea edemului. Printre medicamentele utile pentru contracararea proteinuriei se numără inhibitorii ECA, indicați în special în cazul sindromului nefrotic asociat cu hipertensiunea arterială. Orice modificare a metabolismului lipidelor poate fi corectată prin administrarea de medicamente care scad lipidele, cum ar fi statinele. Riscul trombotic crescut poate fi corectat prin utilizarea de medicamente anticoagulante. Dacă sindromul nefrotic este o expresie a bolilor inflamatorii sau a etiologiei autoimune, pacientul poate beneficia de medicamente imunosupresoare (ciclosporină) și antiinflamatoare steroidice (corticosteride).
Acest lucru este asociat cu repaus la pat, restricția globală a aportului de lichide, aportul unei diete cu conținut scăzut de sodiu și cu conținut scăzut de grăsimi și abținerea de la medicamente care pot agrava leziunile renale asociate sindromului nefrotic (substanțe de contrast, antibiotice și AINS, cum ar fi ibuprofen, naproxen și celecoxib).







.jpg)