INTRODUCERE: Cartilajul articular este un țesut conjunctiv extrem de specializat format din celule numite condrocite și țesutul de susținere din jur, matricea. Are o culoare alb perlat și acoperă capetele oaselor articulațiilor, protejându-le de frecare.Funcția sa este similară cu cea a unui amortizor, capabil să protejeze relațiile articulare normale și să permită mișcarea.
Datorită absenței complete a vascularizației și inervației, cartilajul prezintă o capacitate regenerativă slabă în caz de leziune, mai ales dacă este severă. Chiar și atunci când aceasta se regenerează, dă naștere încă unui țesut de tip fibrocartilaj, mai puțin rezistent și elastic decât originalul; poate, prin urmare, să compromită funcționalitatea articulației și să favorizeze apariția fenomenelor degenerative în timp (artroză sau osteoartrita).
Leziunile de cartilaj sunt o problemă foarte frecventă, ușor de găsit la vârstnici (osteoartrita degenerativă), dar uneori și la tineri, unde leziunile de origine traumatică apar mai frecvent, cu un risc ridicat de evoluție în forme artritice. Până acum câțiva ani, posibilitățile de tratament au fost limitate, iar pacientul a fost condamnat la dizabilități sau, acolo unde este posibil, la înlocuirea articulației cu o proteză articulară. Astăzi, tehnicile chirurgicale moderne asociate cu ingineria țesuturilor oferă mai multă speranță.
Este posibil să se stimuleze măduva osoasă pentru a forma țesut de fibrocartilaj reparator, realizând mai multe găuri mici (perforare), provocând microfracturi sau depunând suprafața osului subcondral (porțiune osoasă sub cartilaj); așa cum am menționat acum câteva linii, țesutul reparator care se formează este de tip fibrocartilaginos (din seria B) și ca atare are o funcționalitate mult mai mică decât cartilajul oferit de natura mamă. Din acest motiv, aceste tehnici sunt indicate în prezent în tratamentul leziunilor condrale superficiale și modeste.
În cazul unor leziuni mai extinse este posibil să se opteze pentru un transplant de cartilaj.
Transplantul de cartilaj
Este bine să clarificăm, în primul rând, că acest termen se referă nu la una, ci la trei tehnici chirurgicale diferite.
→ Implanturi de perichondru sau periost (membrane subțiri care acoperă, respectiv, cartilajul, cu excepția porțiunilor articulare, și oasele, cu excepția suprafețelor articulare și a punctelor de inserție ale tendoanelor). Chirurgul preia clapete din aceste țesuturi și le introduce în zona rănită, unde induc creșterea unui țesut similar cu cartilajul sau fibrocartilajul.
INDICAȚII: Rezultatele pe termen lung sunt contradictorii; din acest motiv nu este o tehnică răspândită.
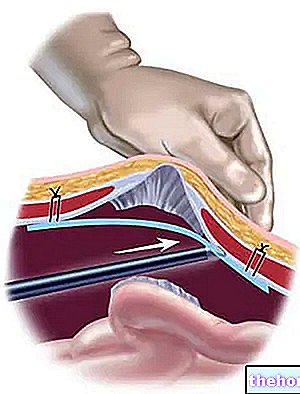
→ Mozaicoplastie sau grefă osteocondrală: implică utilizarea cilindrilor de țesut osteocondral (adică porțiuni osoase cu cartilajul suprapus) prelevate din articulația rănită a aceluiași pacient și presiune grefată în defectul cartilajului.
INDICAȚII: acest transplant de cartilaj poate fi efectuat artroscopic, prin urmare este minim invaziv și nu provoacă probleme de respingere și infecție. Se efectuează în același timp chirurgical și este indicat doar pentru leziunile mici, în timp ce adâncimea nu este un factor limitativ; din motive evidente, materialul osteocondral necesar grefei este de fapt limitat și eșantioanele mai mari ar provoca daune semnificative la locul donatorului. Transplantul de cartilaj este deci rezultatul unui compromis: o "zonă critică pentru funcționalitatea articulației" este " reparat „luând cartilajul dintr-o zonă mai puțin importantă, dar nu pentru acest lucru inutil sau de prisos.
Transplantul de cartilaj nu poate fi efectuat pentru articulații inoperabile, cum ar fi cele de la nivelul degetelor, piciorului sau coloanei vertebrale; este indicat în schimb pentru genunchi, gleznă, umăr și șold.
→ Transplant autolog de condrocite: celulele cartilaginoase sunt recoltate de la pacient prin îndepărtarea unei felii mici de cartilaj într-o zonă fără încărcare. Prin intermediul tehnicilor biotehnologice, condrocitele colectate sunt izolate și cultivate în laborator timp de 2-4 săptămâni, timp în care se diferențiază înmulțind numărul lor. În acest moment, pacientul suferă o nouă operație, în timpul căreia leziunea este curățată și acoperită cu periostul, lăsând o mică gaură prin care celulele cultivate vor fi apoi injectate. Clapeta periostală, preluată de pe suprafața antero-medială a tibiei ipsilaterale, este responsabilă pentru orice complicații care pot apărea într-un timp scurt; în plus, necesită o tehnică chirurgicală destul de complexă, care nu poate fi efectuată artroscopic. Pentru a depăși aceste probleme, implanturile condrocitare autologe pot fi utilizate pe suportul acidului hialuronic de origine biotehnologică, care au și avantajul că necesită o tehnică chirurgicală mai puțin invazivă. Cercetarea vizează în prezent identificarea de noi suporturi biotehnologice, capabile să favorizeze greutatea și proliferarea culturilor de condrocite transplantate, în funcție de caracteristicile cartilajului articular „natural”.
De asemenea, în acest caz, deoarece pacientul este donator și beneficiar în același timp, nu există probleme de respingere sau infecție. Spre deosebire de tehnica anterioară, factorul limitativ nu este atât amploarea leziunii, cât profunzimea acesteia: dacă leziunea se extinde la nivelul osului subiacent (leziuni severe, osteocondrită, artroză avansată), implantul prinde rădăcini cu dificultate, din moment ce lipsește a suportului osos descris în cazul precedent. Prin urmare, se caută materiale biotehnologice care acționează ca un suport adecvat, pentru a evita dispersia condrocitelor în mediul înconjurător și pentru a favoriza creșterea acestora chiar și în prezența unor patologii netratabile în prezent.
NOTE: atât tratamentele pe bază de perforații, abraziuni și microfracturi, cât și cele care implică transplant de cartilaj sunt indicate pacienților cu vârsta sub 40-50, deoarece îmbătrânirea scade capacitatea proliferativă a cartilajului, până la zero. Nici una dintre tehnicile raportate în acest articol este valabil pentru osteoartrita avansată.