Generalitate
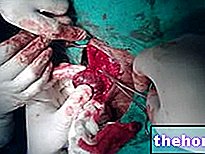
Ileostomia este o procedură chirurgicală delicată și complexă, care constă în devierea ileonului (sau, mai rar, a unei secțiuni de intestin care o precedă) către o deschidere realizată special pe abdomen.

Pentru a face ileostomia necesară pot fi unele boli ale intestinului gros, cum ar fi cancerul colorectal, boala Crohn, colita ulcerativă etc.
Există trei moduri diferite de a efectua o ileostomie; alegerea unei abordări chirurgicale specifice depinde de medic și depinde de severitatea patologiei intestinale, ceea ce face operația esențială.
Scurt memento al anatomiei intestinale
Intestinul este porțiunea sistemului digestiv dintre pilor și orificiul anal. Din punct de vedere anatomic, medicii îl împart în două sectoare principale: intestinul subțire, numit și intestinul subțire, și intestinul gros, numit și intestinul gros.

Intestinul gros este tractul terminal al intestinului și al sistemului digestiv.Începe de la valva ileocecală și se termină la anus; se dezvoltă în 6 secțiuni (cecum, colon ascendent, colon transvers, colon descendent, sigma și rect), are aproximativ 2 metri lungime și are un diametru mediu de aproximativ 7 centimetri (de unde și numele intestinului gros).
Ce este ileostomia
Ileostomia este o procedură chirurgicală delicată care implică devierea intestinului subțire - în general a ileonului - spre o deschidere făcută în abdomen.
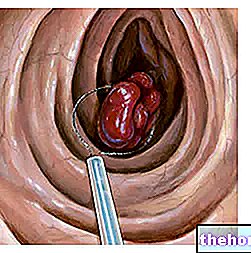
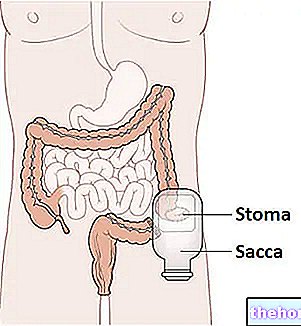
Această deschidere, definită prin numele de stoma, servește pentru evadarea anticipată a fecalelor, adică fără tranzitul lor normal prin intestinul gros și anus.
Din motive evidente, chirurgii realizează stomacul în așa fel încât să poată fi conectat la o „pungă specială impermeabilă, capabilă să găzduiască materialul fecal.
Cu alte cuvinte, ileostomia este operația prin care chirurgii scurtează calea intestinului normal și creează un orificiu pe abdomen, care înlocuiește în mod eficient funcțiile anusului.
Date statistice
Ileostomia este o operație destul de obișnuită. De exemplu, conform unui sondaj anglo-saxon, în Anglia, numărul de ileostomii efectuate anual este de aproximativ 9.900.
ESTE UN REMEDIU TEMPORAR SAU PERMANENT?
Ileostomia poate fi o modificare temporară (ileostomie reversibilă) sau permanentă (ileostomie definitivă) la tranzitul normal al scaunului.

Saci pentru ileostomie
Dacă este o soluție temporară, o altă operație chirurgicală este programată după un timp, timp în care medicul operator pune ileonul în comunicare cu intestinul gros.
Când o faci
Medicii efectuează o „ileostomie” atunci când intestinul gros - în special secțiunea cunoscută sub numele de colon - este deteriorat, inflamat sau nu funcționează corect.
Pentru a provoca această serie de modificări sunt anumite patologii / afecțiuni intestinale, inclusiv:
- Cancer colorectal (sau cancer colorectal). Cancerul colorectal este cea mai frecventă neoplasmă malignă a tractului gastro-intestinal și este o cauză principală de deces prin cancer atât la bărbați, cât și la femei.
Din punct de vedere terapeutic, tratamentul principal este colectomia, în timpul căreia chirurgul operator îndepărtează secțiunea bolnavă a intestinului.
Alegerea de a recurge și la ileostomie depinde de mărimea și poziția secțiunii îndepărtate. Deschiderea poate fi temporară sau permanentă, în funcție de existența sau nu a condițiilor pentru recuperarea funcționalității tractului colorectal rămas. - Boala Crohn. Este o boală autoimună, aparținând categoriei așa-numitelor boli inflamatorii intestinale. Simptomele care o caracterizează sunt diareea, durerile abdominale și senzația de oboseală recurentă.
Ileostomia nu este tratamentul de primă alegere pentru boala Crohn, însă poate deveni astfel în toate cazurile în care, potrivit medicilor, izolarea temporară a intestinului inflamat din scaun este benefică pentru acesta din urmă. - Colită ulcerativă. Este o altă boală cronică inflamatorie a intestinului care afectează în mod specific intestinul gros (în primul rând rectul și apoi colonul). Simptomele sale tipice sunt diareea sângeroasă, durerea abdominală și secreția mucoasă.
Tratamentul așteptat este de obicei farmacologic. De fapt, medicii recurg la ileostomie numai atunci când medicamentele nu produc rezultatele dorite.
Ileostomia poate fi temporară sau permanentă, în funcție de gravitatea inflamației și de posibilitățile mai mult sau mai puțin concrete de reducere a stării inflamatorii. - Obstrucția intestinală. Medicii vorbesc despre obstrucția intestinală atunci când intestinul este blocat și nu permite ca ceea ce curge în interiorul acestuia să progreseze în mod regulat. Obstrucția intestinului este o „urgență medicală, deoarece, acolo unde apare blocajul, pot să apară sângerări, infecții și perforații intestinale.
Tratamentul implică, în general, o colectomie, urmată de o colostomie (adică devierea colonului către o „deschidere făcută în abdomen”) sau o „ileostomie. Alegerea revine ileostomiei atunci când obstrucția intestinală afectează întregul colon”.
Soluția poate avea o durată temporară sau permanentă, în funcție de gravitatea situației. - Polipoză adenomatoasă familială (FAP). Este o patologie intestinală rară, caracterizată prin formarea unor leziuni precanceroase benigne particulare, în interiorul colonului și rectului. Aceste leziuni benigne precanceroase se numesc polipi și au o tendință ridicată de a deveni maligne. De fapt, 99% dintre pacienții cu FAP dezvoltă cancer colorectal mai devreme sau mai târziu pe parcursul vieții.
De obicei, tratamentul constă într-o "operație preventivă de colectomie, urmată de o ileostomie permanentă". - Leziunea intestinală din cauza traumei abdominale. Traumatismele la nivelul abdomenului care pot provoca leziuni intestinale sunt: o „plagă înjunghiată”, o plagă cu arma, un accident la locul de muncă, un accident de mașină și așa mai departe.
Leziunile rezultate din astfel de evenimente traumatice pot necesita o colectomie parțială, urmată de o ileostomie temporară sau, în cazuri deosebit de severe, permanentă.
Pregătirea
Ileostomia este o operație destul de complexă, prin urmare necesită o pregătire specială.
În primul rând, echipa medicală - formată de obicei dintr-un chirurg, asistenți medicali calificați și un anestezist - trebuie să stabilească dacă pacientul candidat este capabil să fie supus unei operații chirurgicale sau nu. Prin urmare, prescrie o serie de teste clinice - inclusiv analize de sânge, analiză de urină, electrocardiogramă, măsurarea tensiunii arteriale, analize ale istoricului clinic etc. - care trebuie efectuate cu câteva zile înainte de data presupusă a intervenției.
Dacă rezultatul acestor teste este pozitiv (deci există condițiile necesare pentru efectuarea unei proceduri chirurgicale), chirurgul și asistenții trec la a doua etapă de pregătire, cea în care ilustrează pacientului recomandările preoperatorii, metodele de intervenție, riscurile posibile, indicațiile postoperatorii și timpul de recuperare canonică.
RECOMANDĂRI PRE-OPERATIVE
Principalele recomandări preoperatorii sunt:
- Cu câteva zile înainte de ileostomie, opriți orice tratament posibil pe bază de medicamente antiplachetare (aspirină), anticoagulante (warfarină) și antiinflamatoare (AINS), deoarece aceste medicamente, prin reducerea capacității de coagulare a sângelui, predispun la sângerări severe.
- În ziua procedurii, continuați postul complet din cel puțin seara precedentă și cu intestinul gol și, eventual, „curat”.
Un astfel de post prelungit se explică prin faptul că ileostomia necesită anestezie generală.
În ceea ce privește golirea și „curățarea” intestinului, pentru primii, medicii recomandă administrarea unei soluții laxative cu câteva ore înainte de operație; pentru cei din urmă, aceștia prescriu antibiotice. - Cereți din timp unei rude sau unui prieten apropiat să fie liber în ziua operației pentru a le oferi asistență, mai ales în momentul externării.
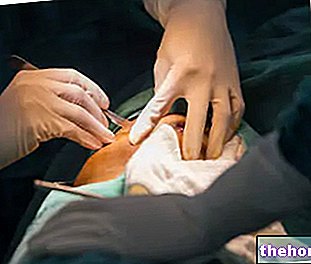
Procedură
Prima fază a procedurii constă în implementarea anesteziei generale, a doua în realizarea deviației intestinale și deschiderea pe abdomen (stomă abdominală).
Există trei tipuri diferite de ileostomie: ileostomie terminală (în engleză, ileostomie finală), „loop ileostomy (în engleză, ansa ileostomie) și anastomoză ileo-anală (în engleză, pungă ileo-anală).
A distinge un tip de ileostomie de altul este modul în care se efectuează ileostomia.
Alegerea tipului de ileostomie de adoptat depinde practic de motivele care fac necesară intervenția.
IMPLICAȚIILE ANESTESIEI GENERALE
Anestezia generală implică faptul că pacientul este adormit și complet inconștient pe parcursul întregii proceduri.
Pentru administrarea medicamentelor anestezice pe cale venoasă sau prin inhalare (N.B: administrarea acestor medicamente durează până la sfârșitul operației), este un medic specializat în practici de anestezie (adică un anestezist).
De obicei, anestezicul funcționează în decurs de 10-15 minute. Numai după ce a adormit, medicul curant are undă verde pentru a începe tratamentul.
Cu puțin înainte de anestezie și pe toată durata acesteia, pacientul rămâne conectat la o serie de instrumente care îi măsoară ritmul cardiac, tensiunea arterială, temperatura corpului și nivelul de oxigen din sânge. Există o monitorizare continuă a vitalității sale. semne și un feedback imediat și în timp real cu privire la orice schimbări minore.
ILEOSTOMIE TERMINALĂ: CE SE ÎNTÂMPLĂ?
Chirurgul începe ileostomia terminală făcând o primă incizie pe abdomen, prin care separă ileonul de partea rămasă a intestinului (adică intestinul gros).
Apoi, face o a doua incizie, mai mică decât cea precedentă, pe regiunea abdominală dreaptă, în corespondență cu punctul de uniune dintre ileon și cecum.intestinului subțire, separat cu puțin înainte, spre viitoarea stomă.
La nivelul stomei, modelează marginile tractului intestinal cu contururile deschiderii de pe abdomen și aplică suturile care servesc la blocarea abaterii.
Butucul intestinului gros, izolat pentru că nu este bolnav, poate suferi două soții diferite:
- Dacă nu există nicio șansă de recuperare (de exemplu în cazul cancerului), chirurgul îl îndepărtează (colectomie).
- Dacă este posibilă o îmbunătățire a stării sale, chirurgul îl lasă la locul său pentru posibila restaurare viitoare a unui canal gastrointestinal normal.
Ileostomia terminală are de obicei un scop permanent și este deosebit de adecvată în cazurile de obstrucție intestinală, cancer colorectal, leziuni traumatice severe și polipoză adenomatoasă familială.
ANSA ILEOSTOMIE: CE SE ÎNTÂMPLĂ?
Chirurgul începe operații de ileostomie prin buclă făcând o incizie pe partea dreaptă a abdomenului, unde intestinul subțire se termină în general.
Apoi, prin această incizie, el „ia” o „buclă a ileonului, îl trage la suprafață (adică în afara cavității abdominale), îl unește cu suturi la marginile inciziei în sine și, în cele din urmă, îl taie în partea superioară pentru a forma două deschideri distincte.O deschidere reprezintă partea terminală a tractului gastro-intestinal suprapus și punctul din care pacientul va expulza scaunul (canalul proximal); cealaltă deschidere este partea inițială a butucului intestinului gros care trebuie izolată, care se termină cu anusul și din care iese doar mucusul (canalul distal).

Practicată mai ales în prezența bolii Crohn și a colitei ulcerative, ileostomia de ansă este, în general, o soluție temporară. Nu este surprinzător, la urma urmei, chirurgii tăie ansa de ileon, astfel încât să fie mai ușor de restabilit bucla. Anatomie intestinală normală.
ANASTOMOZA ILEO-ANALĂ (POUCH ILEO-ANAL): CE SE ÎNTÂMPLĂ?
Anastomoza ileo-anală constă în operația de unire a ileonului cu anusul. La punctul de unire, chirurgul pliază porțiunea terminală a ileonului în două (formând un fel de cot), conectează cele două zone adiacente (astfel încât să dubleze spațiul intern) și face din acestea un fel de buzunar (pungă).
După crearea sa, buzunarul trebuie să rămână izolat câteva săptămâni, astfel încât micile răni chirurgicale și diferitele suturi prezente pe el să se vindece și să se așeze complet.
Toate acestea implică faptul că, în același timp cu anastomoza ilioanală, chirurgul efectuează și o ileostomie cu buclă temporară, pentru a permite pacientului să expulzeze scaunul în timp ce are loc procesul de vindecare.
Semnificația chirurgicală a anastomozei
Anastomoza chirurgicală este mușcătura (adică unirea), după rezecție, a două părți ale aceluiași viscere sau a două viscere diferite.
După procedură
La sfârșitul ileostomiei, se așteaptă o spitalizare care poate dura de la minimum 3 până la maximum 10 zile. Durata spitalizării depinde, în general, de gravitatea problemei intestinale care a făcut necesară intervenția chirurgicală de ileostomie.
În timpul spitalizării, personalul medical asigură scrupulos pacientului:
- Monitorizează periodic, în special în faza inițială, parametrii săi vitali (tensiunea arterială, activitatea cardiacă etc.).
- Îi oferă intravenos toate substanțele nutritive de care are nevoie.
- El îl supune cateterizării (pentru eliminarea fecalelor), cel puțin în primele câteva zile.
- El explică diferitele etape ale recuperării și cele mai importante recomandări postoperatorii.
STOMA DUPĂ FUNCȚIONARE ȘI ÎN URMĂTOARELE URMĂTOARE
Imediat după operație, regiunea ocupată de stomă prezintă semne clare de inflamație și este umflată.
Cu toate acestea, pe măsură ce trec săptămânile, atât inflamația, cât și umflăturile se diminuează treptat, până la dispariția lor definitivă. În general, situația se normalizează după aproximativ 8 săptămâni.
În cele din urmă, este important să ne amintim că, până când rănile chirurgicale s-au vindecat complet, un miros neplăcut poate proveni din stomă.
MANAGEMENTUL PUNGILOR ȘI IGIENEA STOMULUI
În timpul spitalizării, un membru al personalului medical (de obicei o asistentă medicală) îl învață pe pacient cum să aibă grijă de punga pentru scaun (când să o schimbi, când să știi că este plină etc.) și cum să păstrezi curat stomia și zona înconjurătoare ..
O gestionare scrupuloasă a pungii și o „curățare atentă a stomacului reduc riscul de infecție”.
DUPĂ DIMISIUNE
După externare, pacientul trebuie să ducă o viață liniștită, fără efort excesiv, timp de cel puțin 2-3 luni. Neglijarea acestei indicații poate afecta puternic procesul de vindecare și succesul operației.
Flatulența și senzația ciudată de durere în stomac caracterizează foarte des primele săptămâni de la externare.
Riscuri și complicații
Ca și în cazul oricărei intervenții chirurgicale, există și riscul de:
- Hemoragie internă
- Infecții
- Formarea cheagurilor de sânge în vene (tromboză venoasă profundă)
- Accident vascular cerebral sau atac de cord în timpul operației
- Reacție alergică la medicamente anestezice sau sedative utilizate în timpul intervenției chirurgicale
Mai mult, la sfârșitul operației, datorită delicateții extreme care caracterizează intervenția, pot apărea diverse complicații, inclusiv:
- Ocluzia stomei. Stoma ar putea deveni ocluzată datorită acumulării de alimente în interiorul intestinului. În prezența unei ocluzii, simptomele tipice sunt: greață, crampe abdominale și producție redusă de scaun.
Dacă aceste reclamații durează câteva ore, cel mai bine este să vă contactați medicul sau să mergeți la cel mai apropiat spital. - Deshidratare. Intestinul gros este tractul intestinal care absoarbe cea mai mare parte a apei conținute în scaun. La cei supuși unei ileostomii, trecerea fecalelor prin intestinul gros nu mai are loc și acest lucru favorizează pierderea fluidelor utile și deshidratarea. Pentru a evita un astfel de inconvenient, medicii recomandă să beți multă apă.
- Pierderea mucusului din rect (când nu este îndepărtat) .Dacă rectul și sigma sunt încă prezente, este probabil ca, în ciuda faptului că sunt izolate, să producă mucus și să-l disperseze prin anus. Acesta este un inconvenient destul de enervant, deoarece necesită ca pacientul să meargă din când în când la toaletă pentru a curăța diferitele deversări.
- Deficitul de vitamina B12. Adesea, după o ileostomie, partea din intestin care absoarbe cea mai mare parte a vitaminei B12 este izolată sau, în orice caz, nu mai îndeplinește această funcție. Acest lucru poate duce la o deficiență a acestei substanțe organice.
Deficiențele severe de vitamina B12 (sau cobalamină) pot duce la probleme nervoase, cum ar fi afectarea memoriei sau deteriorarea măduvei spinării. - Diverse probleme cu stoma. Principalele sunt: stenoză (sau îngustare) stomală, prolaps stomomatic (sau proeminență a stomei), iritație / inflamație a stomei, hernie parastomală și retracție stomală.
- Fantoma rectului. Este o afecțiune specială care cauzează, la pacientul cu ileostomie, nevoia de a merge la toaletă, ca înainte de operație. Cu toate acestea, nu este o nevoie reală, deoarece intestinul gros și, în special, rectul sunt excluse din trecerea scaunului.
- Pouchite. Este inflamația buzunarului, creată în timpul anastomozei ileo-anale.
- Letargie și oboseală inexplicabilă
- Șuierătoare
- Senzație de leșin recurent
- Durere de cap
- Palpitatii
- Tinnitus
- Pierderea poftei de mâncare
Rezultate și viața de zi cu zi
În ciuda impunerii unor limitări și a unor comportamente rigide, ileostomia vă permite totuși să duceți o viață socială activă și satisfăcătoare.
Pacienții trebuie să acorde o atenție deosebită dietei - în special în prima fază a recuperării postoperatorii - și gestionării sacului de colectare a scaunelor.
În ceea ce privește activitatea fizică, exercițiile fizice și relațiile sexuale, este bine să urmați instrucțiunile date de chirurgul care a efectuat ileostomia la scrisoare. La urma urmei, fiecare procedură reprezintă un caz în sine.