În lecția video anterioară am vorbit despre colita ulcerativă; astăzi vom cunoaște mai îndeaproape o altă boală inflamatorie intestinală importantă, care spre deosebire de cea anterioară poate afecta nu numai colonul și rectul, ci și alte zone ale sistemului digestiv. Vorbesc despre boala Crohn.
Boala Crohn este o boală inflamatorie cronică care afectează sistemul digestiv; în cele mai multe cazuri afectează ultima parte a intestinului subțire, numită ileon, și colonul, cu toate acestea poate afecta oricare parte a sistemului digestiv. Din gură. la anus. Procesul inflamator care caracterizează boala Crohn este însoțit de leziuni „segmentare” și discontinue; aceasta înseamnă că aceste leziuni sunt prezente doar în unele tracturi ale tractului digestiv, care sunt intercalate cu alte segmente în întregime În tractul bolnav există inflamații, umflături și ulcere care afectează întreaga grosime a peretelui intestinal. Din acest motiv, pot fi create perforații sau fistule, adică treceri anormale între intestin și alte organe din apropiere. Crohn nu sunt încă pe deplin cunoscute. Se presupune că reacțiile autoimune stau la baza bolii, probabil declanșate de cele anterioare și infecții intestinale sau din factori genetici sau de mediu, cum ar fi dieta sau utilizarea anumitor medicamente. Simptomele care însoțesc boala Crohn includ dureri abdominale, diaree cu sau fără sânge în scaun, greață, febră, scădere în greutate și stare generală de rău. Boala are un curs intermitent, cu tendința caracteristică de a „reaprinde” în atacurile acute alternând cu perioade de bunăstare. În timp, leziunile intestinale pot provoca complicații digestive și multe altele. Pentru a da un exemplu, procesul inflamator poate provoca dificultăți în asimilarea alimentelor sau chiar îngustarea peretelui intestinal, până la ocluzie. În general, terapia medicamentoasă cu agenți antiinflamatori și imunosupresori permite controlul bolii Crohn și progresia acesteia. În cazurile în care această abordare nu este suficientă, este necesar să se recurgă la intervenție chirurgicală.
Boala Crohn este o boală de origine necunoscută, în sensul că cauzele declanșatoare nu sunt încă bine definite. În prezent, se crede că factorii genetici, de mediu, imunologici și dietetici pot predispune la procesul inflamator cronic care stă la baza bolii. De-a lungul anilor, infecțiile virale și bacteriene au fost de asemenea incendiate, dar dovezile care confirmă această teorie sunt incerte. În mod similar, s-a emis ipoteza că există o „hipersensibilitate genetică a sistemului imunitar la stimulii prezenți în mod normal în sistemul digestiv; în mod specific, anumite molecule dietetice sau componente ale florei microbiene ar determina o„ hiperactivare a sistemului imunitar, care ar transforma împotriva acelorași celule din corp deteriorând tractul digestiv implicat. Acest lucru ar declanșa o reacție inflamatorie și toate daunele și simptomele asociate bolii Crohn. La acești indivizi predispuși genetic, factori precum fumatul, o dietă bogată în zaharuri rafinate și săracă în fructe și legume pot juca un rol decisiv în favorizarea apariției bolii. În sprijinul acestei afirmații, trebuie remarcat faptul că boala Crohn este în continuă creștere în țările industrializate, în timp ce este practic aproape necunoscută în lumea a treia. apar la orice vârstă; totuși, tinde să se prezinte da, mai ales la adolescenți, în anii douăzeci și în grupa de vârstă între 50 și 70 de ani.
Simptomele cu care apare boala Crohn depind de localizarea, amploarea și agresivitatea procesului bolii. Pot fi prezente dureri abdominale și diaree, caracterizate prin 2 până la 10 descărcări diareice pe zi, uneori amestecate cu sânge și mucus. Malabsorbția, greața și vărsăturile, pierderea în greutate, slăbiciunea și stare generală de rău sunt, de asemenea, observate. În plus față de manifestările intestinale, pot apărea erupții cutanate, leziuni orale, dureri la nivelul articulațiilor, inflamație a ochilor și, în ceea ce privește copiii, poate exista o întârziere a creșterii. Pe lângă faptul că este o boală cu evoluție cronică, boala Crohn este recidivantă, deci intercalează perioade de relativă normalitate cu altele de exacerbare care durează zile sau săptămâni. Dacă nu este tratată corespunzător, boala Crohn poate duce la stenoză, adică îngustarea intestinului cu risc de ocluzie și apariția abceselor sau fistulelor, în special în jurul anusului. În plus, boala Crohn crește riscul de cancer colorectal.
Din punct de vedere diagnostic, boala Crohn poate fi suspectată în prezența simptomelor caracteristice; această suspiciune este întărită atunci când analizele de sânge arată o creștere a indicilor inflamatori. Mă refer în special la creșterea ratei de sedimentare a eritrocitelor (cunoscută sub numele de ESR) și a proteinei C reactive (sau PCR). Pentru a risipi orice îndoieli și a ajunge la un diagnostic definitiv, este totuși necesar să se recurgă la investigații instrumentale; printre acestea ne amintim de clisma opacului cu dublu contrast, ecografia intestinală și mai ales de colonoscopia. Acest ultim sondaj, în special, vă permite să apreciați vizual inflamația localizată și posibila prezență a ulcerelor superficiale și profunde. Nu numai că, în timpul examinării există posibilitatea de a efectua biopsii prin prelevarea de probe mici de țesut; după care, analizând aceste probe la microscop, medicul va putea evalua prezența aspectelor tipice ale inflamației cronice și astfel ajunge la un diagnostic definitiv.
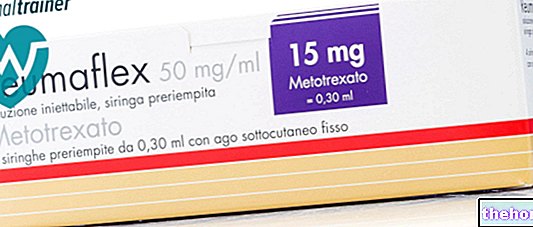
În prezent, boala Crohn nu este vindecabilă. Cu toate acestea, există o serie de abordări terapeutice disponibile pentru a controla simptomele și a preveni agravarea bolii. Scopul tratamentului este de a obține perioade mai lungi de remisie și acuitate mai puțin intensă. Pentru a obține sau menține acest rezultat, în funcție de severitatea procesului inflamator, se utilizează medicamente anti-inflamatorii mai mult sau mai puțin puternice, cum ar fi aminosalicilații și corticosteroizii; printre primii ne amintim de sulfasalazină, mesalazină și „olsalazină; printre cortiscosteroizi îmi amintesc prednisolon și deoximetazonă. În combinație cu medicamente antiinflamatoare, pot fi administrate și antibiotice și medicamente imunosupresoare, care atenuează reacțiile imune ale corpului și blochează în ultimii ani , au fost de asemenea introduse terapii cu medicamente biologice, cum ar fi anticorpii care blochează selectiv TNF-alfa, una dintre principalele molecule implicate în procesul inflamator. Acesta este cazul infliximab și adalimumab, care pentru efectele secundare potențiale sunt utilizate de obicei numai dacă alte abordări de droguri eșuează. În cazurile refractare la terapia medicamentoasă sau când boala este complicată, se folosește o intervenție chirurgicală care implică în general rezecția tractului intestinal afectat de boală. Trebuie menționat, totuși, că acest tip de intervenție nu vindecă definitiv boala, care poate reapărea în alte segmente intestinale.