Cauzele genunchiului umflat includ: leziuni traumatice care subminează integritatea structurilor articulare; unele boli sistemice, cum ar fi osteoartrita, artrita reumatoidă, guta sau boala reumatică; în cele din urmă, unele afecțiuni locale, cum ar fi bursita, chisturile și sinovioamele.
Genunchiul umflat este un simptom care apare aproape întotdeauna în asociere cu alte tulburări; aceste tulburări variază în funcție de starea de la originea umflării articulațiilor.
Pentru a remedia fenomenul umflat al genunchiului, este esențial să identificați factorul cauzal exact și să-l tratați în cel mai potrivit mod.
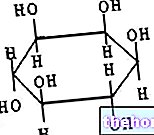
Scurtă amintire anatomică a genunchiului
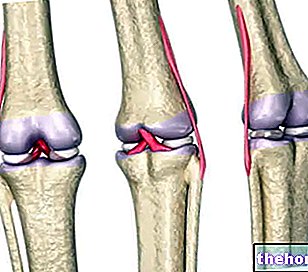
Genunchiul este articulația sinovială importantă a corpului uman, situată între femur (superior), tibia (inferior) și rotula (anterior).
Anatomia sa este destul de complexă și include:
- Cartilajul articular, care acoperă suprafața inferioară a femurului, partea interioară a rotulei și centrul suprafeței superioare a tibiei, protejând toate aceste oase de frecare reciprocă;

- Membrana sinovială, care acoperă articulația din interior și produce lichidul sinovial, un fluid cu acțiune lubrifiantă pentru toate structurile interne ale genunchiului;
- Ligamentele colaterale, ligamentele încrucișate și tendonul rotulian, care, toate împreună, garantează stabilitatea articulației și alinierea corectă între femur și tibie;
- Pungile sinoviale, care sunt saci mici ai membranei sinoviale, umplute cu un fluid lubrifiant foarte similar cu lichidul sinovial;
- Meniscul intern (sau meniscul medial) și meniscul extern (sau meniscul lateral), care sunt tampoane de cartilaj cu funcție de amortizare și anti-frecare, situate pe laturile suprafeței superioare a tibiei.
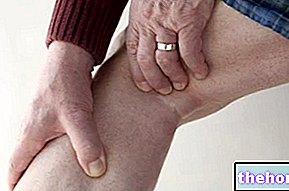
De asemenea, cunoscut sub numele de umflarea genunchiului, genunchiul umflat este un simptom - deci o manifestare a unei afecțiuni medicale - la fel ca febră, cefalee, dureri abdominale, erupții cutanate etc.
Expresia „genunchi umflat” indică umflarea care afectează genunchiul, atunci când acesta din urmă apare, din cauza unor afecțiuni medicale aflate în sarcina sa, o acumulare neobișnuită de lichid.
în general;Leziuni asociate cu genunchiul umflat
Vânătăi, impacturi violente și mișcări nenaturale (entorse) care au genunchiul drept victimă sunt traume capabile să lezeze / răni structurile articulației afectate (oase, ligamente, tendoane, meniscuri etc.).
Leziunile la genunchi de origine traumatică cele mai asociate cu fenomenul umflat al genunchiului includ:
- Ruptura unui menisc (menisc rupt). Din punct de vedere clinic, ruptura meniscului medial este mai puțin severă decât ruptura meniscului lateral;

- Fractura rotulei;
- Tulpina sau ruperea unui ligament. Ligamentele cele mai predispuse la rănire sunt: ligamentul încrucișat anterior (ruptura ligamentului încrucișat anterior), ligamentul colateral medial și ligamentul colateral lateral; dintre aceste ligamente, cel a cărui leziune are cele mai grave consecințe este ligamentul încrucișat anterior;
- Ruptura sau inflamația din cauza supraîncărcării funcționale a unui tendon legat de articulație. Cea mai importantă victimă a leziunilor menționate mai sus este tendonul rotulian; totuși, poate fi implicat și tendonul muscular cvadriceps și tendonul muscular popliteu.
Boli sistemice asociate cu genunchiul umflat
Premisă: o boală este sistemică atunci când implică un număr mare de organe sau țesuturi sau când afectează întregul organism.
Principalele boli sistemice responsabile de umflarea genunchiului sunt:
- Osteoartrita (sau osteoartrita) .Este cea mai răspândită formă de artrită dintre toate; pentru a marca inflamația articulațiilor este degenerarea cartilajului articular, urmată de o frecare a componentelor osoase pe care cartilajul articular menționat mai sus ar trebui să le protejeze (degenerând, cartilajul articular devine mai subțire și acest lucru face ca suprafețele osoase să intre în contact anormal).
Când osteoartrita afectează genunchiul, medicii vorbesc și despre osteoartrita genunchiului sau osteoartrita;

- Artrita reumatoidă. A doua formă de artrită cea mai răspândită după artroză, este o boală inflamatorie progresivă, care atacă mai întâi membrana sinovială a articulațiilor și apoi celelalte structuri articulare (deci ligamente, cartilaj etc.).
Deoarece se datorează unei defecțiuni a sistemului imunitar, artrita reumatoidă este, de asemenea, considerată o boală autoimună; - Gută. Este o formă de artrită, caracterizată prin depunerea la nivel articular a cristalelor de urat monosodic);
- Pseudoguta. Este o formă de artrită, caracterizată prin depunerea de cristale dihidrat de pirofosfat de calciu);
- Boală reumatică (sau febră reumatică sau reumatism articular acut). Este o afecțiune inflamatorie acută, rezultatul unei „infecții streptococice beta-hemolitice din grupa A, care, pe lângă articulații precum genunchiul, poate ataca inima, sistemul nervos central și pielea;
- Boli caracterizate printr-o „alterare a coagulării sângelui. Cel mai reprezentativ exemplu de boală de coagulare asociată cu genunchiul umflat este„ hemofilia;
- Tuberculoza și sifilisul. Ambele sunt infecții de origine bacteriană, prima fiind parte a bolilor pulmonare, iar cea de-a doua parte a bolilor cu transmitere sexuală.
Patologii locale care cauzează umflarea genunchiului
În „lista potențialelor boli locale capabile să provoace umflarea genunchiului, există:
- Bursita genunchiului. În medicină, termenul "bursită" indică inflamația uneia dintre pungile sinoviale caracteristice prezente în articulațiile importante, cum ar fi genunchiul, umărul etc;
- Chisturi ale genunchiului. Cel mai clasic dintre chisturile genunchiului este așa-numitul chist Baker;

- Infecții ale genunchiului. Infecțiile genunchiului reprezintă o posibilă complicație a intervenției chirurgicale articulare;
- Tumori care provin din unele structuri ale articulației. O tumoare de acest fel este sinovomul, care provine din membrana sinovială.
Factori de risc ai genunchiului umflat
Persoanele cele mai predispuse la dezvoltarea unui simptom, cum ar fi un genunchi umflat sunt:
- Persoanele care încep până la bătrânețe, deoarece acestea sunt țintele preferate ale artritei și poliartritei reumatoide (cea mai frecventă și a doua formă de artrită din lume, respectiv);
- Cei care practică sport, cum ar fi fotbal, rugby, schi sau baschet, deoarece sunt activități motorii, este ușor să vă răniți la genunchi sau din cauza unei entorse sau din cauza unei vânătăi puternice;
- Persoanele care sunt supraponderale sau afectate de obezitate, deoarece aceste afecțiuni implică un stres al genunchilor mai mare decât în mod normal și care, pe termen lung, duce la o degenerare a cartilajului articular și a meniscurilor;
Prezența altor simptome, pe lângă genunchiul umflat, și natura acestor simptome este strict dependentă de durerea articulară în curs.
Ce sunt osteofitele?
Similar cu un ghimpe de trandafir, un cioc sau o gheară, osteofitele sunt mici creșteri osoase care se dezvoltă pe suprafețele articulare ale oaselor supuse unor procese erozive și iritante cronice.
Formarea osteofitelor este o consecință tipică a etapelor mai avansate ale osteoartritei și artritei reumatoide.
Cum este lichidul care caracterizează genunchiul umflat?
În funcție de cauza declanșatoare, lichidul care caracterizează genunchiul umflat poate fi pur și simplu seros sau seros amestecat cu sânge.
Primul caz - lichid seros - este un exemplu de hidrarct, în timp ce al doilea caz - lichid seros amestecat cu sânge - este un exemplu de hemartroză.
Când să vezi un doctor?
În prezența unui genunchi umflat, este recomandabil un consult medical atunci când remediile clasice, cum ar fi odihna articulațiilor, pachetele de gheață pe articulație și antiinflamatoarele, sunt ineficiente împotriva umflăturilor și a oricăror simptome asociate.
Complicații
Unele cauze ale genunchiului umflat sunt atât de grave încât pot compromite profund motilitatea articulației și / sau pot modifica drastic anatomia articulației. Când apar una sau ambele circumstanțe, calitatea vieții pacientului suferă foarte mult.
; datorită cunoașterii simptomelor prezente și a caracteristicilor pacientului, de fapt, el este capabil să decidă cu ce alte investigații să-și continue cercetarea.În mod specific, aceste investigații pot include:
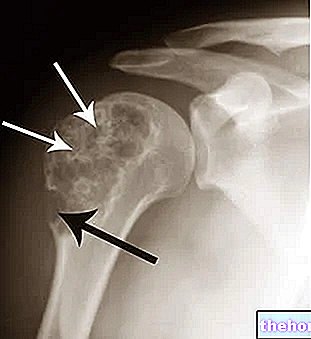
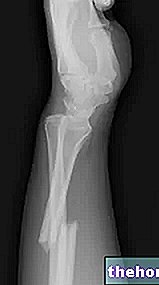
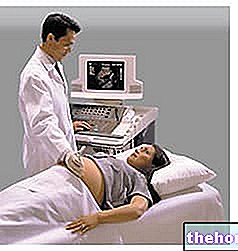
- Testele imagistice, cum ar fi raze X, RMN și / sau ultrasunete.
- Radiografia genunchiului: permit identificarea oricăror fracturi osoase ale rotulei, femurului sau tibiei sau rezultatele degenerării cartilajului articular.
- Ecografie genunchi: vă permite să vedeți poziția exactă a lichidului, nu poate afișa nici o deteriorare a meniscurilor sau ligamentelor.
- RMN al genunchiului: garantează o imagine de ansamblu foarte detaliată asupra articulației; RMN-ul genunchiului relevă deteriorarea ligamentelor, tendoanelor și meniscurilor, precum și fracturi osoase și degenerarea cartilajului articular.
- Analize de sange. Acestea sunt utile atunci când există suspiciunea că se suspectează o afecțiune care poate fi diagnosticată prin analiza compoziției sângelui sau a comportamentului sângelui; unele dintre aceste afecțiuni sunt, de exemplu, artrita reumatoidă, infecții, hemofilie etc.
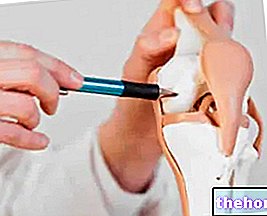
- Artrocenteza diagnostic.Artrocenteza diagnostic a genunchiului constă în aspirarea și analizarea în laborator a unei probe de lichid care caracterizează genunchiul umflat.
Utilizarea artrocentezei diagnostice este utilă atunci când medicul suspectează: o boală de coagulare, o infecție sau o afecțiune precum guta sau pseudoguta. - Artroscopia în scopuri diagnostice Artroscopia genunchiului în scop diagnostic este o intervenție chirurgicală minim invazivă, care permite medicului operator să observe articulația din interior, grație inserării unui instrument echipat cu o cameră (așa-numitul artroscop).
De obicei, medicii folosesc artroscopia diagnosticării genunchiului numai atunci când testele imagistice anterioare nu au furnizat informații clare, lăsând îndoieli cu privire la diagnosticul final.
Pentru a obține beneficiile maxime din crioterapie este esențial să aplicați gheață de 4-6 ori pe zi pentru o perioadă de timp, sub formă de pachet, nu mai puțin de 15 minute și nu mai mult de 30 de minute;
Tratamente medico-chirurgicale
Lista tratamentelor medico-chirurgicale împotriva cauzelor umflării genunchiului include: artrocenteză în scop terapeutic, artroscopie în scop terapeutic, intervenție chirurgicală de înlocuire a genunchiului și sinovectomie.
ARTROCENTEZE TERAPEUTICE
Artrocenteza terapeutică a genunchiului constă în aspirația tuturor fluidelor anormale prezente în interiorul articulației.
În ceea ce privește execuția, această practică este identică cu artrocenteza genunchiului în scop diagnostic.
ARTROSCOPIA TERAPEUTICĂ

Bazat pe aceleași principii ca și artroscopia de diagnosticare a genunchiului, artroscopia terapeutică a genunchiului constă într-o intervenție chirurgicală minim invazivă care are drept scop repararea leziunilor articulare.
Artroscopia terapeutică este esențială atunci când genunchiul umflat este cauzat de leziuni articulare sau leziuni care nu se pot vindeca spontan cu repaus (de exemplu, ruptura ligamentului încrucișat anterior).
PROTEZE GENUNCALE

Operația de înlocuire a genunchiului este o intervenție chirurgicală extrem de invazivă, care presupune înlocuirea articulației originale cu o articulație artificială având aceeași funcție.
Utilizarea protezei de genunchi este indicată în prezența unei degenerări severe a cartilajului articular (de exemplu: gonartroză severă).
Stiai asta ...
Protezele actuale de genunchi pot conține piese metalice și piese din plastic.
Există, de asemenea, proteze totale de genunchi și proteze parțiale de genunchi: primele sunt potrivite acolo unde este necesar să se înlocuiască întreaga articulație; cele din urmă, pe de altă parte, sunt indicate atunci când articulația are încă o parte nedeteriorată.
SINOVIECTOMIE
Sinovectomia genunchiului este operația de îndepărtare a membranei sinoviale a articulației în cauză.
Operația sinovectomiei este utilizată în tratamentul sinovioamelor, adică a tumorilor care provin din membrana sinovială a articulațiilor.