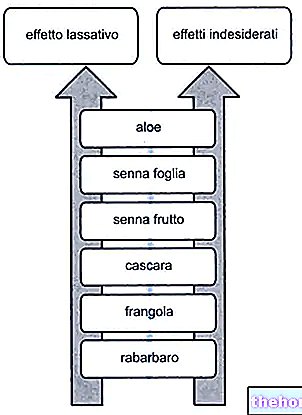
Ingrediente active: Estradiol (estradiol valerat), Dienogest
KLAIRA comprimate filmate
De ce se utilizează Qlaira? Pentru ce este?
- Qlaira este o pastilă contraceptivă și este utilizată pentru prevenirea sarcinii.
- Qlaira este utilizat pentru a trata perioadele grele (care nu sunt cauzate de boli uterine) la femeile care doresc să utilizeze contracepția orală.
- Fiecare tabletă activă colorată conține o cantitate mică de hormoni feminini, valerat de estradiol sau valerat de estradiol combinat cu dienogest.
- Cele 2 tablete albe nu conțin ingrediente active și se numesc tablete inactive.
- Pastilele contraceptive care conțin doi hormoni se mai numesc „pastile combinate”.
Contraindicații Când nu trebuie utilizat Qlaira
Când nu trebuie să luați Qlaira Nu utilizați Qlaira dacă aveți oricare dintre condițiile enumerate mai jos. Dacă aveți oricare dintre condițiile enumerate mai jos, vă rugăm să vă adresați medicului dumneavoastră. Medicul dumneavoastră va discuta cu dumneavoastră alte metode de control al nașterii care ar putea fi mai potrivite pentru dumneavoastră.
Nu luați Qlaira:
- dacă aveți (sau ați avut vreodată) un cheag de sânge într-un vas de sânge al piciorului (tromboză venoasă profundă, TVP), plămân (embolie pulmonară, PE) sau alte organe;
- dacă știți că aveți o tulburare care afectează coagularea sângelui, cum ar fi deficitul de proteină C, deficitul de proteină S, deficitul de antitrombină-III, factorul V Leiden sau anticorpii antifosfolipidici;
- dacă urmează să vi se efectueze o „operație sau dacă urmează să vă întindeți mult timp (vezi secțiunea„ cheaguri de sânge ”);
- dacă ați avut vreodată un atac de cord sau un accident vascular cerebral;
- dacă aveți (sau ați avut vreodată) angină pectorală (o afecțiune care provoacă dureri toracice severe și poate fi primul semn al unui atac de cord) sau atac ischemic tranzitor (TIA - simptome de accident vascular cerebral temporar);
- dacă aveți oricare dintre următoarele boli, care vă pot crește riscul de formare a cheagurilor de sânge în artere: - diabet sever cu afectarea vaselor de sânge - tensiune arterială foarte mare - nivel foarte ridicat de grăsimi (colesterol sau trigliceride) în sânge - o boală cunoscută sub numele de hiperhomocisteinemie
- dacă aveți (sau ați avut vreodată) un tip de migrenă numit „migrenă cu aură”;
- dacă aveți (sau ați avut vreodată) o „inflamație a pancreasului (pancreatită)
- dacă aveți (sau ați avut vreodată) afecțiuni hepatice și funcția ficatului dumneavoastră este încă anormală
- dacă aveți (sau ați avut vreodată) cancer la ficat
- dacă aveți (sau ați avut vreodată) cancer sau dacă sunteți suspectat că aveți cancer de sân sau de organ
- dacă aveți sângerări vaginale inexplicabile
- dacă sunteți alergic (hipersensibil) la valeratul de estradiol sau dienogest sau la oricare dintre celelalte componente ale acestui medicament (enumerate la punctul 6).
Precauții pentru utilizare Ce trebuie să știți înainte de a lua Qlaira
Note generale
Înainte de a începe să utilizați Qlaira, ar trebui să citiți informațiile despre cheagurile de sânge din secțiunea 2. Este deosebit de important să citiți simptomele unui cheag de sânge (vezi secțiunea 2 „cheaguri de sânge”).
Înainte de a lua Qlaira, medicul dumneavoastră vă va pune câteva întrebări despre istoricul dumneavoastră personal de sănătate și cel al membrilor familiei dumneavoastră. De asemenea, medicul vă va măsura tensiunea arterială și, în funcție de situația dvs. personală, poate efectua și alte teste.
Acest prospect descrie diferite situații în care utilizarea Qlaira trebuie întreruptă sau în care fiabilitatea Qlaira poate fi scăzută. În astfel de situații este necesar să se abțină de la actul sexual sau să se ia măsuri contraceptive non-hormonale suplimentare, cum ar fi prezervativele sau alte metode de barieră. Nu utilizați metoda ritmului sau metoda temperaturii bazale. De fapt, aceste metode pot fi insuficiente, deoarece Klaira modifică modificările lunare ale temperaturii corpului și ale mucusului cervical.
Klaira, la fel ca toate contraceptivele hormonale, nu oferă nicio protecție împotriva infecției cu HIV (SIDA) sau a altor boli cu transmitere sexuală.
Avertismente și precauții
Când ar trebui să consultați un medic?
Contactați urgent un medic
- dacă observați semne posibile ale unui cheag de sânge care poate indica faptul că suferiți de un cheag de sânge la nivelul piciorului (tromboză venoasă profundă), un cheag de sânge în plămâni (embolie pulmonară), un atac de cord sau un accident vascular cerebral (vezi secțiunea de mai jos „Cheag de sânge”).
Pentru o descriere a simptomelor acestor reacții adverse grave, accesați secțiunea „Cum să recunoașteți un cheag de sânge”.
Spuneți medicului dumneavoastră dacă vi se aplică oricare dintre următoarele.
În unele situații, trebuie să fiți deosebit de atenți atunci când utilizați Qlaira sau orice alt contraceptiv oral combinat și este posibil ca medicul dumneavoastră să vă vadă în mod regulat. Dacă această afecțiune apare sau se agravează în timp ce utilizați Qlaira, trebuie să spuneți medicului dumneavoastră:
- dacă o rudă apropiată are sau a avut vreodată cancer de sân
- dacă aveți afecțiuni ale ficatului sau vezicii biliare
- dacă aveți icter
- dacă aveți diabet zaharat
- dacă suferiți de depresie
- dacă aveți boala Crohn sau colită ulcerativă (boală inflamatorie cronică a intestinului);
- dacă aveți lupus eritematos sistemic (LES, o boală care afectează sistemul natural de apărare);
- dacă aveți sindrom uremic hemolitic (HUS, o tulburare de coagulare a sângelui care provoacă insuficiență renală);
- dacă aveți anemie falciformă (o boală moștenită a globulelor roșii din sânge);
- dacă aveți un nivel ridicat de grăsimi în sânge (hipertrigliceridemie) sau un „istoric familial al acestei afecțiuni.” Hipertrigliceridemia a fost asociată cu un risc crescut de a dezvolta pancreatită (inflamația pancreasului);
- dacă urmează să vi se efectueze o "operație sau dacă vă veți întinde mult timp (a se vedea secțiunea 2" cheaguri de sânge ");
- dacă tocmai ați născut, riscul de a dezvolta cheaguri de sânge este mai mare. Adresați-vă medicului dumneavoastră cât timp după ce ați avut un copil puteți începe să luați Qlaira;
- dacă aveți „inflamație a venelor de sub piele (tromboflebită superficială);
- dacă aveți varice.
- dacă aveți epilepsie (vezi pct. „Alte medicamente și Qlaira”)
- dacă aveți o boală care a apărut pentru prima dată în timpul sarcinii sau în timpul utilizării anterioare a hormonilor sexuali, de exemplu pierderea auzului, porfiria (o tulburare a sângelui), herpes gestațional (erupție cu vezicule în timpul sarcinii), coreea Sydenham (o boală nervoasă în care corpul brusc mișcări apar)
- dacă aveți (sau ați avut vreodată) pigmentare galben-maronie, cunoscută sub numele de „mască de sarcină”, în special pe față (cloasma). În acest caz, evitați expunerea directă la lumina soarelui sau razele ultraviolete
- dacă suferiți de angioedem ereditar. Dacă observați simptome de angioedem, cum ar fi umflarea feței, limbii și / sau faringelui și / sau dificultăți la înghițire sau urticarie cu dificultăți de respirație, consultați imediat medicul dvs. Medicamentele care conțin estrogen pot induce sau agrava simptomele angioedemului.
- dacă aveți insuficiență cardiacă sau renală.
Consultați-vă medicul înainte de a lua Qlaira.
CHEAGURI DE SÂNGE
Utilizarea unui contraceptiv hormonal combinat, cum ar fi Qlaira, crește riscul de a dezvolta un cheag de sânge comparativ cu neutilizarea acestuia. În cazuri rare, un cheag de sânge poate bloca vasele de sânge și poate provoca probleme grave.
Se pot dezvolta cheaguri de sânge
- în vene (numită „tromboză venoasă”, „tromboembolism venos” sau TEV)
- în artere (denumite „tromboză arterială”, „tromboembolism arterial” sau ATE).
Recuperarea din cheaguri de sânge nu este întotdeauna completă. Rareori, pot apărea efecte severe de lungă durată sau, foarte rar, pot fi fatale.
Este important să ne amintim că riscul general al unui cheag de sânge dăunător asociat cu Qlaira este scăzut.
CUM SE RECUNOAȘTE UN cheag de sânge
Consultați imediat un medic dacă observați oricare dintre următoarele semne sau simptome.
- umflarea unui picior sau de-a lungul unei vene în picior sau picior, mai ales atunci când este însoțită de:
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită doar când stai în picioare sau când mergi
- senzație crescută de căldură la piciorul afectat
- schimbarea culorii pielii de pe picior, cum ar fi deveni palid, roșu sau albastru
- dificultăți de respirație sau respirație rapidă bruscă, inexplicabilă;
- tuse bruscă fără o cauză evidentă, care poate duce la emiterea de sânge;
- durere ascuțită în piept care poate crește odată cu respirația profundă;
- amețeală severă sau amețeli;
- bătăi rapide sau neregulate ale inimii;
- dureri severe în stomac
- pierderea imediată a vederii sau
- estomparea nedureroasă a vederii care poate progresa către pierderea vederii
- dureri în piept, disconfort, senzație de presiune sau greutate
- senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- senzație de plenitudine, indigestie sau sufocare;
- disconfort al corpului superior care radiază spre spate, maxilar, gât, brațe și stomac;
- transpirație, greață, vărsături sau amețeli;
- slăbiciune extremă, anxietate sau dificultăți de respirație;
- bătăi rapide sau neregulate ale inimii
- amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
- confuzie bruscă, dificultăți de vorbire sau înțelegere;
- dificultate bruscă de a vedea în unul sau ambii ochi;
- dificultăți bruște la mers, amețeli, pierderea echilibrului sau coordonării;
- migrenă bruscă, severă sau prelungită fără o cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii.
- umflarea și decolorarea albastru pal a unei extremități;
- dureri severe de stomac (abdomen acut)
CHAGURI DE SÂNGE ÎN VENĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o venă?
- Utilizarea contraceptivelor hormonale combinate a fost legată de un risc crescut de formare a cheagurilor de sânge în vene (tromboză venoasă) .Cu toate acestea, aceste reacții adverse sunt rare.În majoritatea cazurilor apar în primul an de utilizare a unui contraceptiv hormonal combinat.
- Dacă se formează un cheag de sânge într-o venă în picior sau picior, poate provoca o tromboză venoasă profundă (TVP).
- Dacă un cheag de sânge se deplasează de la picior și se depune în plămâni, acesta poate provoca o „embolie pulmonară”.
- Foarte rar, un cheag se poate forma într-un alt organ, cum ar fi ochiul (tromboza venei retiniene).
Când este cel mai mare risc de a dezvolta un cheag de sânge într-o venă?
Riscul de a dezvolta un cheag de sânge într-o venă este cel mai mare în primul an de administrare a contraceptivului hormonal combinat pentru prima dată. Riscul poate fi chiar mai mare dacă reîncepeți să luați un contraceptiv hormonal combinat (același medicament sau un alt medicament) după o pauză de 4 sau mai multe săptămâni.
După primul an, riscul este redus, dar este întotdeauna ușor mai mare decât dacă nu ați utiliza un contraceptiv hormonal combinat.
Când încetați să luați Qlaira, riscul de a dezvolta un cheag de sânge revine la normal în câteva săptămâni.
Care este riscul dezvoltării unui cheag de sânge?
Riscul depinde de riscul natural de TEV și de tipul de contraceptiv hormonal combinat pe care îl luați.
Riscul general de a dezvolta un cheag de sânge la nivelul piciorului sau plămânului (TVP sau PE) cu Qlaira este scăzut.
- Din 10.000 de femei care nu utilizează niciun contraceptiv hormonal combinat și care nu sunt însărcinate, aproximativ 2 vor dezvolta un cheag de sânge într-un an.
- Din 10.000 de femei care utilizează un contraceptiv hormonal combinat care conține levonorgestrel, noretisteronă sau norgestimat, aproximativ 5-7 vor dezvolta un cheag de sânge într-un an.
- Nu se știe încă cum se compară riscul apariției unui cheag de sânge cu Qlaira cu riscul asociat cu un contraceptiv hormonal combinat care conține levonorgestrel.
- Riscul de formare a unui cheag de sânge depinde de istoricul medical (a se vedea la „Factorii care cresc riscul formării unui cheag de sânge”).
Factori care cresc riscul de a dezvolta un cheag de sânge într-o venă
Riscul de a dezvolta un cheag de sânge cu Qlaira este scăzut, dar unele condiții cresc riscul. Riscul său este mai mare:
- dacă sunteți supraponderal (indicele de masă corporală sau IMC peste 30 kg / m2);
- dacă o rudă apropiată a avut un cheag de sânge la picior, plămân sau alt organ la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, ați putea avea o tulburare moștenită de coagulare a sângelui;
- dacă urmează să vi se efectueze o operație sau dacă trebuie să vă întindeți mult timp din cauza unei vătămări corporale sau a unei boli sau dacă aveți un picior în ghips. perioada în care sunteți mai puțin mobil. Dacă trebuie să încetați să luați Qlaira, adresați-vă medicului dumneavoastră când puteți începe să o luați din nou;
- pe măsură ce îmbătrânești (în special peste vârsta de 35 de ani);
- dacă ai născut în urmă cu mai puțin de câteva săptămâni.
Riscul de a dezvolta un cheag de sânge crește cu cât aveți mai multe afecțiuni de acest tip.
Călătoria aeriană (cu o durată> 4 ore) poate crește temporar riscul unui cheag de sânge, mai ales dacă aveți unii dintre ceilalți factori de risc enumerați.
Este important să spuneți medicului dumneavoastră dacă oricare dintre acestea se aplică la dumneavoastră, chiar dacă nu sunteți sigur. Medicul dumneavoastră poate decide că Qlaira trebuie oprit.
Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați Qlaira, de exemplu, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
CHAGURI DE SÂNGE ÎN ARTERĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o „arteră?”
La fel ca cheagurile de sânge dintr-o venă, cheagurile dintr-o arteră pot provoca probleme grave, de exemplu, pot provoca un infarct sau un accident vascular cerebral.
Factori care cresc riscul de a dezvolta un cheag de sânge într-o arteră
Este important de reținut că riscul de infarct miocardic sau accident vascular cerebral asociat cu utilizarea Qlaira este foarte mic, dar poate crește:
- odată cu creșterea vârstei (peste 35 de ani);
- dacă fumezi. Când utilizați un contraceptiv hormonal combinat, cum ar fi Qlaira, vi se recomandă să nu mai fumați. Dacă nu puteți opri fumatul și aveți peste 35 de ani, medicul dumneavoastră vă poate sfătui să utilizați un alt tip de contraceptiv;
- dacă sunteți supraponderal;
- dacă aveți tensiune arterială crescută;
- dacă un membru al familiei dvs. apropiate a avut un atac de cord sau un accident vascular cerebral la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, este posibil să aveți și un risc crescut de a avea un atac de cord sau un accident vascular cerebral;
- dacă dumneavoastră sau o rudă apropiată aveți un nivel ridicat de grăsimi în sânge (colesterol sau trigliceride);
- dacă suferiți de migrene, în special migrene cu aură;
- dacă aveți probleme cardiace (defect valvular, o tulburare a ritmului cardiac numită fibrilație atrială);
- dacă aveți diabet zaharat.
Dacă aveți mai multe dintre aceste afecțiuni sau dacă oricare dintre ele este deosebit de severă, riscul de a dezvolta un cheag de sânge poate fi chiar mai mare.
Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați Qlaira, de exemplu, dacă începeți să fumați, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
Klaira și cancer
Cancerul de sân a fost observat puțin mai des la femeile care utilizează pilula combinată, dar nu se știe dacă acest lucru se datorează tratamentului. De exemplu, mai multe tipuri de cancer pot fi descoperite la femeile care utilizează pilula combinată, deoarece acestea sunt observate mai des. Riscul de cancer mamar scade treptat după oprirea contracepției hormonale combinate. Este important să vă verificați sânii în mod regulat și trebuie să vă adresați medicului dumneavoastră dacă aveți vreun nod.
Tumorile hepatice benigne au fost observate în cazuri rare la femeile care utilizează pilula și chiar mai rar tumori hepatice maligne. În cazuri izolate, aceste tumori au condus la sângerări interne care pun viața în pericol. Adresați-vă medicului dumneavoastră dacă aveți dureri abdominale deosebit de severe.
Unele studii sugerează că utilizarea pe termen lung a pilulei crește riscul de a dezvolta cancer de col uterin. Cu toate acestea, nu este clar în ce măsură comportamentul sexual sau alți factori precum virusul papiloma uman (HPV) cresc acest risc.
Sângerări intermenstruale
În primele câteva luni de administrare a Qlaira, pot apărea sângerări neașteptate. Sângerarea începe de obicei în ziua 26, în ziua în care luați al doilea comprimat roșu închis sau în următoarele zile. Informațiile furnizate de jurnalele păstrate de femei în timpul unui studiu clinic cu Qlaira arată că nu este neobișnuit să existe sângerări neașteptate într-un anumit ciclu (10-18% dintre utilizatori). Dacă sângerările neașteptate apar mai mult de 3 luni consecutive sau dacă acestea apar după câteva luni, medicul trebuie să investigheze cauza.
Ce trebuie făcut dacă menstruația nu apare în ziua 26 sau în următoarele zile
Informațiile furnizate de jurnalele ținute de femei în timpul unui studiu clinic cu Qlaira arată că nu este neobișnuit să nu apară menstruație în ziua 26 (observată în aproximativ 15% din cicluri).
Dacă ați luat toate comprimatele corect, nu ați avut vărsături sau diaree severă și nu ați luat alte medicamente, este foarte puțin probabil să fiți gravidă.
Dacă menstruația dvs. nu apare de două ori la rând sau dacă nu ați luat comprimatele corect, este posibil să fiți gravidă. Adresați-vă imediat medicului dumneavoastră. Nu începeți pachetul următor până nu sunteți sigur că ați exclus sarcina.
Interacțiuni Care medicamente sau alimente pot schimba efectul Qlaira
Spuneți întotdeauna medicului dumneavoastră sau farmacistului dacă luați sau ați luat recent orice alte medicamente sau remedii pe bază de plante, inclusiv cele obținute fără prescripție medicală. De asemenea, spuneți oricărui alt medic sau dentist care vă prescrie alte medicamente (sau farmacistului) că luați Qlaira. Vă pot spune dacă trebuie să luați măsuri contraceptive suplimentare (de exemplu prezervative) și dacă da, pentru cât timp.
Unele medicamente afectează nivelul sanguin al Qlaira și îl pot face mai puțin eficient în prevenirea sarcinii sau pot provoca sângerări neașteptate. Acestea includ:
o medicamente utilizate pentru tratarea:
- epilepsie (ex: primidonă, fenitoină, barbiturice, carbamazepină, oxcarbazepină, topiramat, felbamat),
- tuberculoză (ex: rifampicină),
- Infecția cu HIV și virusul hepatitei C (ritonavir, nevirapină, efavirenz cunoscut sub numele de inhibitori de protează și inhibitori non-nucleozidici ai transcriptazei inverse), alte infecții (griseofulvină).
sau preparate pe bază de sunătoare (Hypericum Perforatum)
Unele medicamente pot crește concentrațiile substanțelor active ale Qlaira în sânge. Spuneți medicului dumneavoastră dacă utilizați:
- medicamente antifungice care conțin ketoconazol,
- antibiotice care conțin eritromicină.
Qlaira poate influența efectul altor medicamente, de exemplu:
- medicamente care conțin ciclosporină,
- lamotrigina antiepileptică (aceasta poate determina creșterea frecvenței convulsiilor).
Adresați-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua orice medicament. Medicul dumneavoastră sau farmacistul vă pot spune dacă trebuie să luați măsuri de protecție suplimentare în timp ce luați Qlaira împreună cu alte medicamente.
Klaira cu mâncare și băutură
Qlaira poate fi luat cu sau fără alimente, dacă este necesar cu o cantitate mică de apă.
Analiza de laborator
Dacă aveți nevoie de un test de sânge sau de alte teste de laborator, spuneți medicului dumneavoastră sau personalului de laborator că luați pilula, deoarece contraceptivele orale pot afecta rezultatele unor teste.
Avertismente Este important să știm că:
Sarcina și alăptarea
În timpul sarcinii, nu trebuie să utilizați Qlaira. Dacă rămâneți gravidă în timp ce luați Qlaira, trebuie să întrerupeți imediat tratamentul și să vă adresați medicului dvs. Dacă doriți să rămâneți gravidă, puteți opri oricând Qlaira (vezi și „Dacă încetați să luați Qlaira”).
Utilizarea Qlaira nu este, în general, recomandată în timpul alăptării. Dacă doriți să luați pilula în timpul alăptării, va trebui să vă contactați medicul.
Adresați-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua orice medicament în timpul sarcinii sau alăptării.
Conducerea vehiculelor și utilizarea utilajelor
Nu există niciun motiv să credem că Qlaira afectează capacitatea de a conduce vehicule sau de a folosi utilaje.
Qlaira conține lactoză
Dacă medicul dumneavoastră v-a spus că aveți „intoleranță la unele zaharuri, contactați medicul înainte de a lua acest medicament.
Doză, metodă și timp de administrare Cum se utilizează Qlaira: Doze
Fiecare pachet conține 26 de comprimate active colorate și 2 comprimate inactive de culoare albă.
Luați câte un comprimat Qlaira în fiecare zi, cu o cantitate mică de lichid, după cum este necesar. Puteți lua comprimatele cu sau fără alimente, dar trebuie să le luați în aceeași oră în fiecare zi.
Pregătirea ambalajului
Pentru a vă ajuta să urmați succesiunea corectă, fiecare pachet de Klaira conține 7 etichete autoadezive cu cele 7 zile ale săptămânii.
Alegeți autocolantul săptămânii care începe cu ziua în care începeți să vă luați comprimatele. De exemplu, dacă începe într-o zi de miercuri, utilizați autocolantul care începe cu „WED”.
Atașați autocolantul săptămânii pe întreaga lungime a vârfului ambalajului Qlaira, unde scrie „Puneți autocolantul aici”, astfel încât prima zi să fie deasupra tabletei marcată cu „1”.
În acest fel, există o zi indicată deasupra fiecărui comprimat și puteți verifica dacă ați luat pastila într-o anumită zi. Urmați direcția săgeții de pe ambalaj până când au fost luate toate cele 28 de comprimate.
Menstruația dvs., numită și sângerare de sevraj, începe de obicei când luați al doilea comprimat roșu închis sau comprimatele albe și este posibil să nu fi terminat înainte de începerea următorului pachet. Unele femei încă au menstruația chiar și după ce au luat primele comprimate din noul pachet.
Începeți următorul pachet fără pauză, adică a doua zi după ce terminați pachetul curent, chiar dacă menstruația dvs. nu s-a terminat încă. în aceleași zile în fiecare lună.
Dacă utilizați Qlaira în acest fel, acțiunea contraceptivă este garantată chiar și în cele 2 zile în care luați comprimatele inactive.
Când puteți porni primul pachet
- Dacă nu ați utilizat un contraceptiv hormonal în luna precedentă, începeți să luați Qlaira în prima zi a menstruației (prima zi a menstruației).
- Schimbarea de la o altă pilulă contraceptivă orală combinată, sau inel vaginal, sau plasture, contraceptiv combinat. Începeți să luați Qlaira a doua zi după ultima tabletă activă (ultimul comprimat care conține ingredientele active) din pastila anterioară. Dintr-un inel sau plasture contraceptiv vaginal, începeți să utilizați Qlaira în ziua îndepărtării sau urmați sfatul medicului dumneavoastră.
- Trecerea de la o metodă numai cu progestogen (pilulă numai cu progestogen, injecție, implant sau IUS care eliberează progestogen) Puteți trece la Qlaira în orice zi de la pilula numai cu progestogen (de la un implant sau IUS în ziua îndepărtării acestuia, de la injectabil când următoarea injecție ar fi programată), dar în toate aceste cazuri trebuie să luați măsuri contraceptive suplimentare (de exemplu prezervative) în primele 9 zile în care utilizați Qlaira.
- După un avort spontan Urmați sfatul medicului dumneavoastră.
- După ce ați născut. Puteți începe să luați Qlaira între 21 și 28 de zile după ce ați născut. Dacă începeți să luați Qlaira mai târziu de a 28-a zi, utilizați o metodă de barieră (de exemplu, prezervativ) în primele câteva zile. Dacă ați avut un copil înainte de a începe Qlaira, trebuie să excludeți sarcina sau să așteptați până la următoarea perioadă. alăptarea ”.
Adresați-vă medicului dumneavoastră pentru sfaturi dacă nu sunteți sigur când să începeți.
Supradozaj Ce trebuie făcut dacă ați luat prea mult Qlaira
Dacă luați mai mult KLAIRA decât trebuie
Nu s-au raportat efecte nocive grave dacă luați mai multe comprimate Qlaira.
Dacă luați mai multe comprimate simultan, este posibil să vă simțiți rău sau să vărsați. The
Fetele tinere pot avea sângerări vaginale. Dacă ați luat prea multe comprimate KLAIRA sau aflați că un copil a luat unele comprimate, discutați imediat cu medicul dumneavoastră sau cu farmacistul.
Dacă uitați să luați QLAIRA
Comprimate inactive: dacă uitați un comprimat alb (cele două comprimate de la sfârșitul ambalajului), nu trebuie să le luați mai târziu, deoarece nu conțin ingrediente active. Cu toate acestea, este important să aruncați comprimatul alb uitat, astfel încât să fiți sigur că numărul de zile de administrare a comprimatelor inactive nu a crescut; acest lucru ar crește riscul de sarcină. Continuați cu următoarea tabletă la ora obișnuită.
Comprimate active: În funcție de ziua ciclului în care a fost uitată o tabletă activă, ea trebuie să ia măsuri contraceptive suplimentare, de exemplu o metodă de barieră, cum ar fi prezervativul. Luați comprimatele urmând instrucțiunile de mai jos. Pentru detalii, consultați și diagrama de mai jos:
- Dacă ați întârziat mai puțin de 12 ore la administrarea unui comprimat, protecția contraceptivă nu este redusă. Luați comprimatul imediat ce vă amintiți și apoi luați următoarele comprimate conform planificării.
- Dacă întârzierea luării unui comprimat este mai mare de 12 ore, protecția contraceptivă poate fi redusă. În funcție de ziua ciclului în care a apărut uitarea, ar trebui utilizate măsuri contraceptive suplimentare, cum ar fi o metodă de barieră, cum ar fi prezervativul. Vezi și diagrama de mai jos.
- Mai multe comprimate uitate într-un pachet Contactați medicul dumneavoastră.
Nu trebuie să luați mai mult de două comprimate active într-o singură zi.
Dacă ați uitat să începeți un nou ambalaj sau dacă ați uitat unul sau mai multe comprimate în zilele 3-9 ale ambalajului, există riscul să rămâneți gravidă (dacă ați făcut sex în cele 7 zile înainte de a uita comprimat) În acest caz, vă rugăm să vă contactați medicul. Cu cât este mai mare numărul de comprimate uitate (în special cele din zilele 3-24) și cu cât acesta este mai aproape de faza de comprimat inactiv, cu atât este mai mare riscul protecției contraceptive reduse. diagrama de mai jos.
Dacă ați uitat oricare dintre comprimatele active dintr-un ambalaj și nu ați avut menstruația la sfârșitul ambalajului, este posibil să fiți gravidă. Discutați cu medicul dumneavoastră înainte de a începe următorul pachet.
Utilizare la copii
Nu există date disponibile la adolescenții cu vârsta sub 18 ani.
Ce trebuie făcut în caz de vărsături sau diaree severă
Dacă vomați în decurs de 3-4 ore de la administrarea unui comprimat activ sau dacă aveți diaree severă, este posibil ca ingredientele active ale pilulei să nu fie complet absorbite de corpul dvs. uitați să luați un comprimat.
După vărsături sau diaree severă, va trebui să luați următorul comprimat cât mai curând posibil. Dacă este posibil în decurs de 12 ore de la ora obișnuită de administrare a pilulei. Dacă acest lucru nu este posibil sau dacă au trecut deja 12 ore, trebuie să urmați instrucțiunile de la „Dacă uitați să luați Qlaira”. Luați comprimatul corespunzător de la altul. ambalaj.
Dacă încetați să luați Qlaira
Puteți înceta oricând să luați Qlaira. Dacă totuși doriți să evitați să rămâneți gravidă, adresați-vă medicului dumneavoastră sfaturi cu privire la alte metode contraceptive sigure. Dacă doriți să rămâneți gravidă, încetați să luați Qlaira și așteptați o perioadă înainte de a încerca. sarcina. Acest lucru vă va permite să calculați mai precis data preconizată de livrare.
Dacă aveți orice întrebări suplimentare cu privire la utilizarea Qlaira, adresați-vă medicului dumneavoastră sau farmacistului.
Efecte secundare Care sunt efectele secundare ale Qlaira
Ca toate medicamentele, Qlaira poate provoca reacții adverse, deși nu apar la toate persoanele. Dacă manifestați orice reacții adverse, mai ales dacă sunt severe sau persistente, sau dacă există vreo modificare a stării de sănătate pe care o credeți că ar putea fi cauzată de Qlaira, vă rugăm să spuneți medicului dumneavoastră.
Un risc crescut de a dezvolta cheaguri de sânge în vene (tromboembolism venos (TEV)) sau cheaguri de sânge în artere (tromboembolism arterial (ATE)) este prezent la toate femeile care iau contraceptive hormonale combinate. Pentru informații mai detaliate cu privire la diferitele riscuri legate de „administrarea de contraceptive hormonale combinate, vezi secțiunea 2„ Ce trebuie să știți înainte de a utiliza Qlaira ”.
Efecte secundare grave
Reacțiile grave asociate cu „utilizarea pilulelor, precum și simptomele conexe, sunt descrise în următoarele secțiuni:„ cheaguri de sânge ”și„ Klaira și cancer. ”Citiți aceste secțiuni cu atenție și consultați imediat medicul dumneavoastră, dacă este necesar.
Alte posibile efecte secundare
Următoarele reacții adverse au fost asociate cu utilizarea Qlaira:
Reacții adverse frecvente (între 1 și 10 utilizatori din 100)
- durere de cap
- dureri abdominale, greață
- acnee
- absența menstruației, disconfort la nivelul sânilor, menstruație dureroasă, perioade neregulate (cu sângerări neregulate abundente)
- creștere în greutate.
Reacții adverse mai puțin frecvente (între 1 și 10 utilizatori din 1000)
- infecție fungică, infecție fungică a vulvei și vaginului, infecție vaginală
- apetit crescut
- depresie, dispoziție depresivă, tulburare emoțională, dificultăți de somn, scăderea dorinței sexuale, tulburări mentale, schimbări ale dispoziției
- amețeli, migrenă
- bufeuri, hipertensiune arterială
- diaree, vărsături
- enzime hepatice crescute
- căderea părului, transpirație excesivă (hiperhidroză), mâncărime, erupții cutanate
- crampe musculare
- mărirea sânilor, bulgări de sân, creșterea anormală a celulelor în colul uterin (displazie cervicală), sângerări genitale disfuncționale, durere în timpul actului sexual, mastopatie fibrocistică, menstruație grea, tulburări menstruale, chist ovarian, dureri pelvine, sindrom premenstrual, tumoare benignă a uterului, contracții a uterului, sângerări uterine / vaginale, inclusiv pete, scurgeri vaginale, uscăciune vulvovaginală
- oboseală, iritabilitate, umflarea unor părți ale corpului, de exemplu glezne (edem)
- scădere în greutate, modificări ale tensiunii arteriale.
Reacții adverse rare (între 1 și 10 utilizatori din 10.000)
- infecție cu candida, herpes oral, boală inflamatorie pelviană, o boală vasculară a ochiului care seamănă cu o infecție fungică (sindrom presupus de histoplasmoză oculară), o infecție fungică a pielii (tinea versicolor), infecție a tractului urinar, inflamație bacteriană a vaginului
- retenție de apă, creșterea anumitor grăsimi din sânge (trigliceride)
- agresivitate, anxietate, senzație de nefericire, dorință sexuală crescută, nervozitate, coșmaruri, neliniște, tulburări de somn, stres
- atenție redusă, senzație de "ace și ace", amețeli
- intoleranță la lentile de contact, ochi uscați, ochi umflați
- atac de cord (infarct miocardic), palpitații
- sângerare de la o vară, tensiune arterială scăzută, inflamație a venelor superficiale, durere în vene
- cheaguri de sânge dăunătoare într-o venă sau arteră, de exemplu: la picior sau picior (TVP), plămân (PE), infarct miocardic, accident vascular cerebral, mini-accident vascular cerebral sau simptome temporare asemănătoare accidentului vascular cerebral, cunoscute sub numele de atac ischemic tranzitor (TIA), cheaguri de sânge în ficat, stomac / intestine, rinichi sau ochi.
Șansa de a dezvolta un cheag de sânge poate fi mai mare dacă aveți orice alte afecțiuni care cresc acest risc (a se vedea secțiunea 2 pentru mai multe informații despre afecțiunile care cresc riscul formării de cheaguri de sânge și simptomele unui cheag de sânge).
- constipație, gură uscată, indigestie, arsuri la stomac
- noduli hepatici (hiperplazie nodulară focală), inflamație cronică a vezicii biliare
- reacții alergice ale pielii, pete galben-maronii (cloasma) și alte tulburări de pigmentare, hirsutism, creștere excesivă a părului, tulburări ale pielii, cum ar fi: dermatită și neurodermatită, mătreață și piele grasă (seboree) și alte afecțiuni ale pielii
- dureri de spate, dureri de maxilar, senzație de greutate
- durere în tractul urinar
- sângerări de sevraj anormale, bulgări benigne de sân, cancer de sân în stadiu incipient, chist mamar, descărcare mamară, polip cervical, roșeață cervicală, sângerare în timpul actului sexual, descărcare spontană de lapte matern, descărcare genitală, menstruație scăzută, întârziere menstruală, chist ovarian rupt, urât mirositor secreție vaginală, senzație de arsură la nivelul vulvei și vaginului, disconfort vulvovaginal
- glandele limfatice mărite,
- astm, dificultăți de respirație, sângerări nazale
- dureri în piept, oboseală și senzație generală de rău, febră
- Papanicolau (frotiu) al colului uterin anormal
Informații suplimentare (preluate din jurnalele ținute de femei în timpul unui studiu clinic cu Qlaira) despre posibilele efecte secundare „menstruație neregulată (cu sângerări neregulate abundente)” și „fără menstruație” pot fi găsite în secțiunile „Sângerări intermenstruale” și „Ce să faceți dacă nu menstruația are loc în ziua 26 sau în următoarele zile ".
Pe lângă efectele secundare enumerate mai sus, la utilizatorii de pastile combinate care conțin etinilestradiol au apărut eritem nodos, eritem multiform, secreție mamară și hipersensibilitate. Deși aceste simptome nu au fost raportate în timpul studiilor clinice cu Qlaira, nu poate fi exclusă posibilitatea ca acestea să apară în timpul tratamentului.
Raportarea efectelor secundare
Dacă manifestați orice reacții adverse, adresați-vă medicului dumneavoastră sau farmacistului, inclusiv orice reacții adverse posibile care nu sunt enumerate în acest prospect. De asemenea, puteți raporta reacțiile adverse direct prin intermediul sistemului național de raportare la https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
Expirare și reținere
Nu lăsați acest medicament la vederea și îndemâna copiilor.
Acest medicament nu necesită condiții speciale de păstrare.
Nu utilizați acest medicament după data de expirare înscrisă pe ambalaj după „EXP”. Data de expirare se referă la ultima zi a lunii.
Medicamentele nu trebuie aruncate pe calea apei uzate sau a reziduurilor menajere. Întrebați farmacistul cum să aruncați medicamentele pe care nu le mai utilizați. Acest lucru va ajuta la protejarea mediului.
Compoziție și formă farmaceutică
Ce conține KLAIRA
Ingredientele active sunt valeratul de estradiol sau valeratul de estradiol combinat cu dienogest.
Un pachet (28 comprimate filmate) de Qlaira conține 26 comprimate active de 4 culori diferite, pe primul, al doilea, al treilea și al patrulea rând și 2 comprimate inactive de culoare albă pe al 4-lea rând.
Compoziția tabletelor colorate care conțin unul sau două ingrediente active:
- 2 comprimate galben închis conținând fiecare 3 mg de valerat de estradiol,
- 5 comprimate roșii conținând câte 2 mg valerat de estradiol și 2 mg dienogest,
- 17 comprimate galben deschis fiecare conținând 2 mg de valerat de estradiol și 3 mg de dienogest,
- 2 comprimate roșii închise conținând fiecare 1 mg de valerat de estradiol.
Compoziția tabletelor albe inactive:
Aceste tablete nu conțin ingrediente active.
Excipienții comprimatelor colorate care conțin ingredientele active sunt:
Miezul tabletei: lactoză monohidrat, amidon de porumb, amidon de porumb pregelatinizat, povidonă K25 (E1201), stearat de magneziu (E572).
Acoperire tablete: hipromeloză tip 2910 (E464), macrogol 6000, talc (E553b), dioxid de titan (E 171), oxid de fier roșu (E172) și / sau oxid de fier galben (E172).
Celelalte componente ale comprimatelor inactive albe sunt:
Miezul tabletei: lactoză monohidrat, amidon de porumb, povidonă K25 (E1201), stearat de magneziu (E572).
Acoperire tablete: hipromeloză tip 2910 (E464), talc (E553b), dioxid de titan (E171).
Cum arată KLAIRA și conținutul ambalajului
Comprimatele Qlaira sunt comprimate filmate; miezul tabletei este acoperit cu un strat de acoperire.
Un pachet (28 comprimate filmate) de Qlaira conține 2 comprimate galben închis în primul rând, 5 comprimate roșii în primul rând, 17 comprimate galben deschis în al doilea, al treilea și al patrulea rând, 2 comprimate roșii închise în al 4-lea rând . Primul rând și 2 tablete albe inactive în cel de-al 4-lea rând.
Tableta de culoare galben închis este rotundă, cu fețe biconvexe, pe una dintre care literele „DD” sunt imprimate într-un hexagon obișnuit.
Tableta roșie este rotundă, cu fețe biconvexe, pe una dintre care literele „DJ” sunt imprimate într-un hexagon obișnuit.
Tableta galben deschis este rotundă, cu fețe biconvexe, pe una dintre care literele „DH” sunt imprimate într-un hexagon obișnuit.
Tableta roșu închis este rotundă, cu fețe biconvexe, pe una dintre care literele „DN” sunt imprimate într-un hexagon obișnuit.
Tableta albă (inactivă) este rotundă, cu fețe biconvexe, pe una dintre care literele „DT” sunt imprimate într-un hexagon obișnuit.
Qlaira este disponibil în pachete de 1, 3 și 6 blistere, fiecare cu 28 de comprimate. Este posibil ca nu toate mărimile de ambalaj să fie comercializate.
Prospect sursă: AIFA (Agenția italiană pentru medicamente). Conținut publicat în ianuarie 2016. Este posibil ca informațiile prezente să nu fie actualizate.
Pentru a avea acces la cea mai actualizată versiune, este recomandabil să accesați site-ul web AIFA (Agenția italiană pentru medicamente). Declinare de responsabilitate și informații utile.
01.0 DENUMIREA PRODUSULUI MEDICAMENTAL
COMPRIMATE KLAIRA ÎMPĂRTATE CU FILM
02.0 COMPOZIȚIA CALITATIVĂ ȘI CANTITATIVĂ
Fiecare pachet calendaristic (28 comprimate filmate) conține în următoarea ordine:
2 comprimate galben închis, fiecare conținând 3 mg valerat de estradiol,
5 comprimate roșii, fiecare conținând 2 mg valerat de estradiol și 2 mg dienogest,
17 comprimate galben deschis, fiecare conținând 2 mg valerat de estradiol și 3 mg dienogest,
2 comprimate roșu închis, fiecare conținând 1 mg valerat de estradiol,
2 comprimate albe care nu conțin ingrediente active.
Excipient cu efect cunoscut: lactoză (nu mai mult de 50 mg pe comprimat).
Pentru lista completă a excipienților, vezi secțiunea 6.1.
03.0 FORMA FARMACEUTICĂ
Comprimat filmat (comprimat).
Comprimat filmat, rotund, de culoare galben închis, cu fețe biconvexe, dintre care unul este în relief cu literele „DD” într-un hexagon obișnuit.
Comprimat rotund, roșu, filmat, cu fețe biconvexe, dintre care una este în relief cu literele „DJ” într-un hexagon obișnuit.
Comprimat rotund, galben deschis, filmat, cu fețe biconvexe, dintre care una este în relief cu literele „DH” într-un hexagon obișnuit.
Comprimat rotund, roșu închis, filmat, cu fețe biconvexe, dintre care una este în relief cu literele „DN” într-un hexagon obișnuit.
Comprimat rotund, alb, filmat, cu fețe biconvexe, dintre care una este în relief cu literele „DT” într-un hexagon obișnuit.
04.0 INFORMAȚII CLINICE
04.1 Indicații terapeutice
Contracepție orală.
Tratamentul fluxurilor menstruale abundente, în absența patologiei organice, la femeile care doresc să recurgă la contracepție orală.
Decizia de a prescrie Qlaira trebuie să ia în considerare factorii de risc actuali ai fiecărei femei, în special cei care se referă la tromboembolismul venos (TEV) și comparația între riscul de TEV asociat cu Qlaira și cel asociat cu alte contraceptive hormonale combinate (COC). secțiunile 4.3 și 4.4).
04.2 Doze și mod de administrare
Mod de administrare
Utilizare orală
Dozare
Cum să luați KLAIRA
Comprimatele trebuie luate cam la aceeași oră în fiecare zi, cu o cantitate mică de lichid, dacă este necesar, și în ordinea în care vin în blister. Administrarea comprimatelor este continuă. Este necesar să luați un comprimat pe zi timp de 28 de zile consecutive. Următorul pachet se începe a doua zi după ultima tabletă din pachetul anterior. Sângerarea de retragere apare de obicei în timpul administrării ultimelor tablete dintr-un pachet calendaristic și este posibil să nu fi terminat înainte de începerea noului pachet calendaristic. La unele femei, sângerarea începe după ce iau primele comprimate din noul pachet calendaristic.
Cum să începeți tratamentul cu KLAIRA
• Fără utilizarea anterioară a contraceptivelor hormonale (în luna precedentă).
Primul comprimat trebuie luat în prima zi a ciclului natural (adică prima zi a menstruației).
• Trecerea de la un contraceptiv hormonal combinat (contraceptiv oral combinat), inel vaginal sau plasture transdermic.
Qlaira trebuie început în ziua următoare ultimului comprimat activ (ultimul comprimat care conține substanțele active) din COC anterior. În caz de inel vaginal sau plasture transdermic, Qlaira trebuie început în ziua îndepărtării.
• Schimbarea dintr-o metodă numai cu progestogen (pilulă numai cu progestogen, injecție, implant) sau dintr-un sistem intrauterin care eliberează progestogen (IUS).
Puteți trece la Klaira în orice moment dacă utilizați pilula numai cu progestogen (dacă treceți de la un implant sau IUS din ziua îndepărtării acestuia; de la un produs pentru utilizare injectabilă din momentul injectării ulterior), totuși în aceste cazuri trebuie utilizată o metodă contraceptivă suplimentară de barieră în primele 9 zile de la administrarea Qlaira.
• După un avort în primul trimestru de sarcină.
Puteți începe imediat. În acest caz, nu este necesară nicio metodă contraceptivă suplimentară.
• După naștere sau după avort în al doilea trimestru de sarcină.
Pentru femeile care alăptează, vezi secțiunea 4.6.
Este recomandabil să începeți între 21 și 28 de zile după naștere sau după un avort în al doilea trimestru de sarcină. În caz de debut ulterior, trebuie utilizată o metodă contraceptivă de barieră suplimentară în primele 9 zile de la administrarea Qlaira. Cu toate acestea, dacă ați avut relații sexuale, sarcina trebuie exclusă înainte de a începe să utilizați contraceptivul oral combinat sau trebuie să așteptați prima menstruație.
Dacă ți-e dor de o tabletă
Orice comprimate placebo (albe) ratate trebuie aruncate, pentru a nu prelungi intervalul dintre perioadele active de administrare a comprimatelor.
Următoarele sfaturi se referă numai la uitarea tabletelor active:
Dacă ați întârziat mai puțin de 12 ore la administrarea unui comprimat, protecția contraceptivă nu este redusă. Trebuie să luați comprimatul imediat ce vă amintiți și apoi luați următoarele comprimate la ora obișnuită.
Dacă ați întârziat mai mult de 12 ore la administrarea unui comprimat, protecția contraceptivă poate fi redusă. Ar trebui să luați comprimatul uitat imediat ce vă amintiți, chiar dacă asta înseamnă să luați două comprimate împreună. Apoi, trebuie să continuați să luați comprimatele. ora obișnuită.
În funcție de ziua ciclului în care tableta a fost uitată (a se vedea tabelul de mai jos pentru detalii), ar trebui utilizate metode contraceptive suplimentare (de exemplu, o metodă de barieră, cum ar fi prezervativele), în conformitate cu următoarele criterii:
Nu trebuie luate mai mult de două comprimate în aceeași zi.
Dacă o femeie a uitat să înceapă un nou pachet calendaristic sau a uitat să ia una sau mai multe comprimate în zilele 3-9 ale pachetului calendaristic, este posibil să fi rămas deja însărcinată). Cu cât sunt uitate mai multe comprimate (dintre cele cu cele două substanțe active asociate în zilele 3-24) și cu cât sunteți mai aproape de zilele de comprimat placebo, cu atât este mai mare riscul de sarcină.
Dacă femeia a uitat comprimatele și ulterior nu prezintă sângerări de retragere la sfârșitul ambalajului calendaristic sau la începutul noului ambalaj, ar trebui luată în considerare posibilitatea sarcinii.
Populația pediatrică
Nu sunt disponibile date privind utilizarea la adolescenți cu vârsta sub 18 ani.
Avertismente în cazul tulburărilor gastro-intestinale
În cazul tulburărilor gastrointestinale severe (de exemplu vărsături sau diaree), absorbția poate fi afectată și trebuie utilizate metode contraceptive suplimentare.
Dacă vărsăturile apar în decurs de 3-4 ore de la administrarea unui comprimat activ, următorul comprimat trebuie luat cât mai curând posibil. Acest comprimat trebuie administrat în termen de 12 ore de la timpul obișnuit de administrare a comprimatului. Dacă întârzierea este mai mare de 12 ore, se aplică instrucțiunile date la punctul 4.2 „Dacă ți-e dor de o tabletă”.
Dacă femeia nu dorește să-și schimbe programul normal de administrare a comprimatelor, va trebui să ia comprimatele necesare dintr-un alt pachet.
04.3 Contraindicații
Contraceptivele hormonale combinate (COC) nu trebuie utilizate în următoarele condiții. Dacă oricare dintre aceste afecțiuni apare pentru prima dată în timpul utilizării COC, tratamentul trebuie oprit imediat.
• Prezența sau riscul de tromboembolism venos (TEV)
- Tromboembolism venos - curent (cu aport anticoagulant) sau TEV anterior (de exemplu, tromboză venoasă profundă [TVP] sau embolie pulmonară [PE])
- Predispoziție cunoscută ereditară sau dobândită la tromboembolism venos, cum ar fi rezistența la proteina C activată (inclusiv factorul V Leiden), deficit de antitrombină III, deficit de proteină C, deficit de proteină S
- Chirurgie majoră cu imobilizare prelungită (vezi pct. 4.4)
- Risc ridicat de tromboembolism venos datorat prezenței mai multor factori de risc (vezi pct. 4.4)
• Prezența sau riscul de tromboembolism arterial (ATE)
- Tromboembolism arterial - tromboembolism arterial curent sau anterior (de exemplu, infarct miocardic) sau afecțiuni prodromale (de exemplu, angina pectorală)
- Boală cerebrovasculară - accident vascular cerebral curent sau anterior sau afecțiuni prodromale (de exemplu, atac ischemic tranzitor (TIA))
- Predispoziție cunoscută ereditară sau dobândită la tromboembolismul arterial, cum ar fi hiperhomocisteinemia și anticorpii antifosfolipidici (anticorpi anticardiolipină, anticoagulant lupus)
- Istoricul migrenei cu simptome neurologice focale
- Risc ridicat de tromboembolism arterial datorat prezenței mai multor factori de risc (vezi pct. 4.4) sau prezenței unui factor de risc grav, cum ar fi:
• diabet zaharat cu simptome vasculare
• hipertensiune arterială severă
• dislipoproteinemie severă
• pancreatită sau istoricul acesteia dacă este asociată cu hipertrigliceridemie severă;
• boli hepatice severe existente sau anterioare, până când valorile funcției hepatice revin la normal;
• tumori hepatice actuale sau anterioare (benigne sau maligne);
• Malignități sexuale dependente de steroizi cunoscute sau suspectate (de exemplu, ale organelor genitale sau ale sânului);
• sângerări vaginale de natură nedeterminată;
• hipersensibilitate la substanțele active sau la oricare dintre excipienții enumerați la pct. 6.1.
04.4 Avertismente speciale și precauții adecvate pentru utilizare
Avertizări
Dacă există oricare dintre condițiile sau factorii de risc menționați mai jos, adecvarea Klaira trebuie discutată cu femeia.
În cazul înrăutățirii sau apariției pentru prima dată a oricăruia dintre acești factori sau condiții de risc, femeia trebuie să contacteze medicul pentru a stabili dacă utilizarea Qlaira trebuie întreruptă.
În cazul VTE sau ATE suspectate sau confirmate, utilizarea COC trebuie întreruptă. În cazul în care se inițiază terapia anticoagulantă, ar trebui utilizată o metodă adecvată de contracepție din cauza teratogenității asociate terapiei anticoagulante (cumarine).
Nu există studii epidemiologice privind efectele contraceptivelor orale combinate care conțin estradiol / estradiol valerat. Toate următoarele avertismente și precauții sunt derivate din datele clinice și epidemiologice ale contraceptivelor orale combinate care conțin etinilestradiol. Nu se știe dacă aceste avertismente și precauții se aplică Qlaira.
• Tulburări circulatorii
Riscul de tromboembolism venos (TEV)
Utilizarea oricărui contraceptiv hormonal combinat (COC) are ca rezultat un risc crescut de tromboembolism venos (TEV) comparativ cu lipsa utilizării. Produsele care conțin levonorgestrel, norgestimat sau noretisteronă sunt asociate cu un risc mai mic de TEV. Nu se știe încă în riscul asociat cu Qlaira se compară cu aceste produse cu risc mai redus. Decizia de a utiliza un alt produs decât cele asociate cu un risc mai mic de TEV trebuie luată numai după discuții cu femeia pentru a se asigura că înțelege riscul de TEV asociat cu CHC, cum factorii săi actuali de risc afectează acest risc și faptul că riscul de a dezvolta un TEV este cel mai mare în primul an de utilizare. Există, de asemenea, unele dovezi că riscul crește la administrarea unui COC se reia după o pauză de 4 sau mai mult săptămâni.
Aproximativ 2 din 10.000 de femei care nu utilizează CHC și care nu sunt însărcinate vor dezvolta un TEV pe o perioadă de un an. Cu toate acestea, la o femeie singură, riscul poate fi mult mai mare, în funcție de factorii de risc care stau la baza acesteia (vezi mai jos).
Studii epidemiologice la femei care utilizează contraceptive orale combinate cu doze mici (
Se estimează că din 10.000 de femei care utilizează un CHC care conține levonorgestrel, aproximativ 6 vor dezvolta un TEV într-un an.
Nu se știe încă dacă riscul de TEV asociat cu COC care conține dienogest în combinație cu estradiol este comparabil cu riscul asociat cu COC care conțin levonorgestrel.
Numărul TEV pe an cu CHC cu doze mici este mai mic decât numărul așteptat la femeile însărcinate sau postpartum.
TEV poate fi fatală în 1-2% din cazuri.
Foarte rar, tromboza a fost raportată la utilizatorii de CHC în alte vase de sânge, de exemplu venele și arterele hepatice, mezenterice, renale sau retiniene.
Factori de risc pentru TEV
Riscul de complicații tromboembolice venoase la utilizatorii de CHC poate crește substanțial dacă sunt prezenți factori de risc suplimentari, mai ales dacă există mai mulți factori de risc (vezi tabelul).
Qlaira este contraindicat dacă o femeie are mai mulți factori de risc care îi cresc riscul de tromboză venoasă (vezi pct. 4.3). Dacă o femeie are mai mult de un factor de risc, este posibil ca riscul crescut să fie mai mare decât suma factorilor individuali; în acest caz, trebuie luat în considerare riscul ei total de TEV. Dacă raportul beneficiu-risc este considerat a fi negativ , nu trebuie prescris un COC (vezi pct. 4.3).
Nu există un acord cu privire la rolul posibil al varicelor și al tromboflebitei superficiale în debutul și progresia trombozei venoase.
Trebuie luat în considerare riscul crescut de tromboembolism în timpul sarcinii, în special perioada de 6 săptămâni a puerperiului (pentru informații despre „Sarcina și alăptarea”, vezi pct. 4.6.
Simptome ale TEV (tromboză venoasă profundă și embolie pulmonară)
Dacă apar simptome de acest tip, femeile trebuie să solicite asistență medicală imediată și să le informeze că iau un CHC.
Simptomele trombozei venoase profunde (TVP) pot include:
- umflarea unilaterală a piciorului și / sau piciorului sau de-a lungul unei vene din picior;
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită numai în picioare sau în mers;
- senzație crescută de căldură la piciorul afectat; pielea roșie sau decolorată a piciorului.
Simptomele emboliei pulmonare (PE) pot include:
- debut brusc și inexplicabil al dificultății de respirație și respirație rapidă;
- tuse bruscă care poate fi asociată cu hemoptizie;
- durere ascuțită în piept;
- amețeală ușoară severă sau amețeli;
- bătăi rapide sau neregulate ale inimii.
Unele dintre aceste simptome (cum ar fi „scurtarea respirației” și „tusea”) sunt nespecifice și pot fi interpretate greșit ca evenimente mai frecvente sau mai puțin grave (de exemplu, infecții ale tractului respirator).
Alte semne de ocluzie vasculară pot include: durere bruscă, umflături sau o decolorare albastru pal a unei „extremități”.
Dacă ocluzia are loc în ochi, simptomele pot varia de la estomparea nedureroasă a vederii până la pierderea vederii. Uneori pierderea vederii apare aproape imediat.
Riscul de tromboembolism arterial (ATE)
Studiile epidemiologice au asociat utilizarea CHC cu un risc crescut de tromboembolism arterial (infarct miocardic) sau de accidente cerebrovasculare (de exemplu atac ischemic tranzitor, accident vascular cerebral). Evenimentele tromboembolice arteriale pot fi fatale.
Factorii de risc ai ATE
Riscul de complicații tromboembolice arteriale sau un accident cerebrovascular la utilizatorii de CHC crește în prezența factorilor de risc (vezi tabelul). Qlaira este contraindicat dacă o femeie are un factor de risc grav sau mai mulți factori de risc pentru ATE care îi cresc riscul de tromboză arterială (vezi pct. 4.3). Dacă o femeie are mai mult de un factor de risc, este posibil ca creșterea riscului să fie mai mare decât suma factorilor individuali; în acest caz, trebuie luat în considerare riscul ei total. Dacă se consideră că raportul beneficiu-risc este negativ, nu trebuie prescris un CHC (vezi pct. 4.3).
Simptomele ATE
Dacă apar simptome de acest tip, femeile trebuie să contacteze imediat un cadru medical și să le informeze că iau un CHC.
Simptomele unui accident cerebrovascular pot include:
• amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
• dificultăți bruște la mers, amețeli, pierderea echilibrului sau coordonării;
• confuzie bruscă, dificultăți de vorbire sau de înțelegere;
• dificultate bruscă de a vedea la unul sau la ambii ochi;
• migrenă bruscă, severă sau prelungită, fără o cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii.
Simptomele temporare sugerează că este un atac ischemic tranzitor (TIA).
Simptomele infarctului miocardic (MI) pot include:
• durere, disconfort, presiune, greutate, senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- disconfort iradiat spre spate, maxilar, gât, brațe, stomac;
• senzație de plenitudine, indigestie sau sufocare;
• transpirații, greață, vărsături sau amețeli;
• slăbiciune extremă, anxietate sau dificultăți de respirație;
• bătăi rapide sau neregulate ale inimii.
• Tumori
Un risc crescut de cancer de col uterin la utilizatorii de COC pentru perioade lungi (> 5 ani) a fost raportat în unele studii epidemiologice, dar este încă controversat în ce măsură aceste constatări pot fi atribuite efectelor confuzive ale comportamentului sexual și al altor comportamente. virusul papilomului uman (HPV).
O meta-analiză a 54 de studii epidemiologice a raportat un risc relativ ușor mai mare (RR = 1,24) de diagnostic al cancerului de sân la femeile care utilizează COC. Acest risc crescut dispare treptat peste 10 ani după oprirea utilizării COC. Deoarece cancerul de sân este rar la femeile cu vârsta sub 40 de ani, numărul suplimentar de cazuri diagnosticate de cancer de sân la femeile care utilizează sau care au utilizat recent COC este mic în raport cu riscul general de cancer de sân. Aceste studii nu oferă dovezi ale unei relații cauzale. Riscul crescut observat se poate datora unui diagnostic mai timpuriu al cancerului de sân la utilizatorii de COC, efectelor biologice ale COC sau unei combinații a ambilor factori. Cancerele de sân diagnosticate la utilizatorii de COC tind să fie mai puține. nu le-am folosit niciodată.
Tumorile hepatice benigne și, chiar mai rar, tumorile hepatice maligne au fost raportate rar la femeile care iau COC. În cazuri izolate, aceste tumori au dus la hemoragii intra-abdominale care pun viața în pericol. Dacă o femeie care ia un contraceptiv oral combinat prezintă dureri abdominale superioare severe, mărirea ficatului sau semne sugestive de hemoragie intraabdominală, prezența cancerului hepatic trebuie luată în considerare în diagnosticul diferențial.
• Alte conditii
Femeile cu hipertrigliceridemie sau cu antecedente familiale pozitive ale afecțiunii, pot avea un risc crescut de pancreatită atunci când utilizează COC.
Deși au fost raportate creșteri mici ale tensiunii arteriale la multe femei care iau COC, rareori apar creșteri relevante clinic. Cu toate acestea, dacă în timpul utilizării unui COC se dezvoltă hipertensiune semnificativă clinic și nivelul tensiunii arteriale rămâne crescut, este prudent ca medicul să oprească COC și să trateze hipertensiunea. Dacă se consideră adecvat, utilizarea COC poate fi reluată dacă terapia antihipertensivă atinge valori normale ale tensiunii arteriale.
S-a raportat că următoarele condiții apar sau se înrăutățesc atât în timpul sarcinii, cât și în utilizarea COC, dar dovezile unei asocieri cu utilizarea COC sunt neconcludente: icter și / sau prurit de colestază; calculii vezicii biliare; porfirie; lupus eritematos sistemic; sindrom hemolitic-uremic; Coreea Sydenham, herpes gestațional, pierderea auzului din otoscleroză.
La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau exacerba simptomele angioedemului.
Tulburările acute sau cronice ale funcției hepatice pot necesita întreruperea tratamentului cu COC până când markerii funcției hepatice au revenit la normal. Revenirea icterului colestatic care apare deja în timpul sarcinii sau în timpul tratamentului anterior cu steroizi sexuali necesită tratament. "Întreruperea contraceptivului oral combinat.
Deși COC-urile pot avea un efect asupra rezistenței la insulină periferice și a toleranței la glucoză, nu există dovezi ale necesității modificării regimului de tratament la femeile diabetice care utilizează COC cu doze mici (care conțin COC).
În timpul utilizării COC a fost raportată agravarea depresiei endogene, a epilepsiei, a bolii Crohn și a colitei ulcerative.
Chloasma poate apărea ocazional, în special la femeile cu antecedente de chloasma gravidarum. Femeile cu tendință la cloasmă trebuie să evite expunerea la soare sau la razele ultraviolete în timpul tratamentului cu COC.
Estrogenul poate provoca retenție de apă și, prin urmare, femeile cu disfuncție renală sau cardiacă trebuie urmate îndeaproape. Femeile cu insuficiență renală în stadiu final trebuie observate cu atenție, deoarece nivelul de estrogeni circulanți poate crește după administrarea Qlaira.
Acest medicament conține nu mai mult de 50 mg de lactoză pe comprimat. Pacienții cu probleme ereditare rare de intoleranță la galactoză, deficit de lactază sau malabsorbție la glucoză-galactoză care urmează o dietă fără lactoză ar trebui să ia în considerare această cantitate.
Examinări / vizite medicale
Înainte de inițierea sau reluarea utilizării Qlaira, ar trebui luate un istoric medical complet (inclusiv antecedente familiale) și sarcina ar trebui exclusă. Tensiunea arterială trebuie măsurată și trebuie efectuat un examen clinic, ghidat de contraindicații (vezi pct. 4.3) și este important să atrageți atenția unei femei asupra informațiilor referitoare la tromboza venoasă sau arterială, inclusiv riscul asociat cu Qlaira comparativ cu alte CHC, simptomele TEV și ATE, factorii de risc cunoscuți și ce trebuie făcut în cazul de suspiciune de tromboză.
Femeia ar trebui, de asemenea, să fie informată cu privire la necesitatea de a citi cu atenție prospectul și de a urma sfaturile acestuia. Frecvența și tipul examinărilor ar trebui să se bazeze pe liniile directoare stabilite și ar trebui să fie adaptate fiecărei femei.
Femeile trebuie informate că contraceptivele hormonale nu protejează împotriva infecțiilor cu HIV (SIDA) și a altor boli cu transmitere sexuală.
Eficacitate redusă
Eficacitatea COC poate fi redusă în următoarele cazuri: uitarea de a lua comprimate active (vezi pct. 4.2), tulburări gastro-intestinale în timpul administrării comprimatelor active (vezi pct. 4.2) sau terapii medicamentoase concomitente (vezi pct. 4.5).
Controlul ciclului
În cazul tuturor COC-urilor, poate să apară sângerări neregulate (sângerări prin depistare sau sângerări inovatoare), în special în primele luni de utilizare. Astfel, evaluarea oricărei sângerări neregulate devine semnificativă după o perioadă de ajustare de aproximativ trei cure de tratament.
Pe baza jurnalelor pacienților dintr-un studiu clinic comparativ, procentul de femei pe ciclu care au avut sângerări intermenstruale a fost de 10-18% pentru utilizatorii de Qlaira.
Amenoreea poate apărea chiar și în absența sarcinii în timpul utilizării Qlaira. Pe baza jurnalelor pacienților, amenoreea apare în aproximativ 15% din cursuri.
Dacă Qlaira a fost luat în conformitate cu instrucțiunile date la pct. 4.2, este puțin probabil ca femeia să fie gravidă. Două cure consecutive, trebuie exclusă sarcina înainte de a continua să utilizați Qlaira.
Dacă pierderea neregulată de sânge persistă sau apare după cicluri anterioare regulate, trebuie luate în considerare cauze non-hormonale și trebuie luate măsuri de diagnostic adecvate pentru a exclude malignitatea sau sarcina. Astfel de măsuri pot include răzuirea.
04.5 Interacțiuni cu alte medicamente și alte forme de interacțiune
Notă: Rezumatul caracteristicilor produsului medicamentului concomitent trebuie consultat pentru a identifica potențialele interacțiuni.
Studiile de interacțiune au fost efectuate numai la adulți.
Următoarele interacțiuni au fost raportate în literatura de specialitate pentru COC în general sau au fost studiate în studii clinice cu Qlaira.
• Efectele altor medicamente asupra Qlaira
Pot apărea interacțiuni cu medicamente care induc enzime microsomale, ducând la eliminarea crescută a hormonilor sexuali și care poate duce la sângerări inovatoare și / sau eșec contraceptiv.
Management
Inducția enzimatică poate fi deja observată după câteva zile de tratament. Inducția maximă a enzimei se observă în general în câteva săptămâni. După întreruperea tratamentului, inducerea enzimei poate persista timp de aproximativ 4 săptămâni.
Tratamentul pe termen scurt
Femeile care urmează tratament cu inductori enzimatici trebuie să utilizeze temporar o metodă de barieră sau o altă metodă de contracepție în plus față de contraceptivul oral combinat. Metoda barieră trebuie utilizată pentru întreaga perioadă de administrare concomitentă de medicament și pentru 28 de zile după întreruperea tratamentului.Dacă terapia continuă după sfârșitul comprimatelor active ale pachetului de COC, comprimatele placebo trebuie aruncate și următorul pachet de COC trebuie început.
Tratament pe termen lung
Pentru femeile care urmează un tratament pe termen lung cu inductori ai enzimelor hepatice, se recomandă o altă metodă de contracepție fiabilă, non-hormonală.
Substanțe care cresc clearance-ul COC (eficacitatea scăzută a COC de către inductorii enzimatici) de ex.:
Barbiturice, carbamazepină, fenitoină, primidonă, rifampicină, medicament HIV ritonavir, nevirapină și efavirenz și posibil felbamat, griseofulvin, oxicarbazepină, topiramat și produse care conțin „sunătoare” (Hypericum perforatum).
Într-un studiu clinic, rifampicina, un puternic inductor al citocromului P450 (CYP) 3A4, a dus la o scădere semnificativă a concentrațiilor la starea de echilibru și la expunerea sistemică la dienogest și estradiol. ASC la starea de echilibru (0-24 ore) a dienogestului și a estradiolului a scăzut cu 83%, respectiv 44%.
Substanțe cu efect variabil asupra eliminării COC:
Atunci când se administrează concomitent cu COC, combinațiile de inhibitori ai proteazei HIV și inhibitori non-nucleozidici ai revers transcriptazei, inclusiv combinații cu inhibitori ai VHC, pot crește sau reduce concentrațiile plasmatice de estrogen sau progestogen. Efectul net al acestor modificări în unele cazuri poate fi relevant din punct de vedere clinic.
În consecință, informațiile de prescriere privind medicamentele concomitente cu HIV / VHC trebuie consultate pentru a identifica interacțiunile potențiale și orice recomandări conexe. În caz de îndoială, femeia care urmează tratament cu inhibitori de protează sau inhibitori non-nucleozidici ai transcriptazei inverse trebuie să utilizeze o metodă de contracepție barieră.
Substanțe care interferează cu metabolismul contraceptivelor hormonale combinate (inhibitori enzimatici):
Dienogest este un substrat al CYP3A4
Inhibitorii cunoscuți ai CYP3A4, cum ar fi antifungicele azolice, cimetidina, verapamilul, macrolidele, diltiazemul, antidepresivele și sucul de grapefruit, pot crește nivelul plasmatic al dienogestului.
Într-un studiu clinic care a evaluat efectul inhibitorilor CYP3A4 (ketoconazol, eritromicină), nivelurile plasmatice de dienogest și estradiol au fost crescute. Administrarea concomitentă cu inhibitorul puternic al CYP3A4 ketoconazol a dus la o creștere cu 186% și 57% a ASC la starea de echilibru (0-24 ore) a dienogestului și respectiv a estradiolului. Administrarea concomitentă a inhibitorului moderat de eritromicină a crescut ASC la starea de echilibru (0-24 ore) a dienogestului și a estradiolului cu 62%, respectiv 33%. Relevanța clinică a acestor interacțiuni este necunoscută.
• Efectele Qlaira asupra altor medicamente
Contraceptivele orale pot afecta metabolismul altor ingrediente active. În consecință, concentrațiile plasmatice și tisulare pot crește (de exemplu ciclosporină) sau scădea (de exemplu lamotrigină).
Farmacocinetica nifedipinei nu a fost afectată de administrarea concomitentă de 2 mg dienogest + 0,03 mg etinilestradiol, confirmând astfel rezultatele studiilor in vitro care indică faptul că este puțin probabil să se producă inhibarea enzimelor CYP de către Klaira.
• Alte forme de interacțiune
Teste de laborator
Utilizarea steroizilor contraceptivi poate afecta rezultatele unor teste de laborator, inclusiv parametrii biochimici referitori la funcția hepatică, tiroidiană, suprarenală și renală, nivelurile plasmatice ale proteinelor (transportoare), cum ar fi globulina de legare. Corticosteroizii și fracțiile lipidice / lipoproteice, parametrii metabolismul glucidic și parametrii coagulării și fibrinolizei Variațiile rămân în general în normele de laborator.
04.6 Sarcina și alăptarea
Sarcina
Qlaira nu trebuie utilizat în timpul sarcinii.
Dacă apare sarcina în timpul utilizării Qlaira, administrarea suplimentară trebuie întreruptă imediat. Cu toate acestea, studii epidemiologice ample cu contraceptive orale combinate care conțin etinilestradiol nu au evidențiat un risc crescut de malformații la copiii născuți de femei care au utilizat contraceptive orale combinate înainte de sarcină, nici efecte teratogene în cazul utilizării accidentale a contraceptivelor orale combinate în timpul sarcinii. . Studiile la animale nu indică riscul de toxicitate asupra funcției de reproducere (vezi pct. 5.3).
Riscul crescut de tromboembolism în perioada postpartum trebuie luat în considerare la repornirea Qlaira (vezi pct. 4.2. Și 4.4).
Timp de hrănire
Alăptarea poate fi afectată de COC, deoarece acestea pot reduce cantitatea și pot modifica compoziția laptelui matern. Prin urmare, nu trebuie recomandată utilizarea COC până la finalizarea înțărcării. Cantități mici de steroizi contraceptivi și / sau metaboliții acestora pot fi excretați în laptele matern și pot afecta nou-născutul.
Fertilitate
Qlaira este indicat pentru prevenirea sarcinii. Pentru informații cu privire la revenirea la fertilitate, vezi secțiunea 5.1.
04.7 Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Qlaira nu afectează capacitatea de a conduce vehicule sau de a folosi utilaje.
04.8 Efecte nedorite
Tabelul de mai jos prezintă reacțiile adverse (RA) clasificate în funcție de sistemul MedDRA organ (MedDRA SOC). Lista conține termenul MedDRA (versiunea 12.0) care este cel mai potrivit pentru a descrie o reacție adversă dată. Simptomele sau afecțiunile conexe nu sunt enumerate, dar ar trebui totuși luate în considerare.
Frecvențele se bazează pe datele din studiile clinice. Reacțiile adverse au fost înregistrate în 5 studii clinice de fază III (n = 2266 femei cu risc de sarcină, n = 264 femei cu sângerări uterine disfuncționale, în absența patologiei organice, care doreau să utilizeze contracepția orală) și se credea că au cel puțin o posibilă legătură cauzală cu utilizarea Klaira. Toate ADR-urile enumerate în categoria „rare” au apărut la 1-2 voluntari, cu o frecvență
N = 2530 femei (100,0%)
1 incluzând candidoză vulvovaginală și ciupercă cervicală identificată într-un specimen
2 inclusiv plânsul și labilitatea emoțională
3 inclusiv pierderea libidoului
4 incluzând modificări ale dispoziției și schimbărilor de dispoziție
5 inclusiv dureri de cap tensionale și cefalee sinusală
6 inclusiv migrenă cu aură și migrenă fără aură
7 inclusiv distensie abdominală, dureri abdominale superioare, dureri abdominale inferioare
8 inclusiv creșterea alaninei aminotransferazei, creșterea aspartatului aminotransferazei, creșterea gammaglutamiltransferazei
9 inclusiv pustule acneice
10 inclusiv mâncărime generalizată și erupții cutanate mâncărime
11 inclusiv erupții cutanate maculare
12 inclusiv dermatită alergică și urticarie
13 inclusiv tensiunea pielii
14 inclusiv dureri de sân, sensibilitate la sân, disconfort și durere la nivelul mamelonului
15 inclusiv menstruația neregulată
16 inclusiv umflarea sânilor
17 inclusiv hemoragia vaginală, hemoragia genitală și hemoragia uterină
18 inclusiv edem periferic
19 au inclus creșterea tensiunii arteriale și scăderea tensiunii arteriale
Descrierea unor reacții adverse
La utilizatorii de CHC a fost observat un risc crescut de evenimente trombotice și tromboembolice arteriale și venoase, inclusiv infarct miocardic, accident vascular cerebral, atacuri ischemice tranzitorii, tromboză venoasă și embolie pulmonară, iar acest risc este discutat mai detaliat în secțiunea 4.4.
Apariția amenoreei și a sângerărilor intra-menstruale, pe baza jurnalelor pacientului, este rezumată în secțiunea 4.4 "Controlul ciclului'.
Următoarele evenimente adverse grave, discutate în secțiunea 4.4, au fost raportate la femeile care utilizează COC „Avertismente speciale și precauții de utilizare”:
• tulburări tromboembolice venoase;
• tulburări tromboembolice arteriale;
• hipertensiune;
• tumori hepatice;
• debutul sau agravarea afecțiunilor pentru care asocierea cu COC este neconcludentă: boala Crohn, colită ulcerativă, epilepsie, migrenă, miom uterin, porfirie, lupus eritematos sistemic, herpes gestațional, coreea Sydenham, sindrom hemolitic - uremic, icter colestatic;
• cloasma;
• Tulburările cronice sau acute ale funcției hepatice pot necesita întreruperea administrării COC până când markerii funcției hepatice au revenit la limitele normale;
• la femeile cu angioedem ereditar, estrogenii exogeni pot induce sau exacerba simptomele angioedemului.
Frecvența diagnosticelor de cancer mamar în rândul consumatorilor de COC a crescut foarte ușor. Deoarece cancerul de sân este rar la femeile cu vârsta sub 40 de ani, numărul de cazuri suplimentare este mic în raport cu riscul general de cancer de sân. Nu se știe dacă există o legătură cauzală cu utilizarea COC-urilor. Pentru informații suplimentare, consultați secțiunile 4.3 și 4.4.
În plus față de reacțiile adverse menționate mai sus, în timpul tratamentului cu contraceptive orale combinate care conțin etinilestradiol au apărut cazuri de eritem nodos, eritem multiform, secreție mamară și hipersensibilitate. Deși aceste simptome nu au fost raportate în timpul studiilor clinice cu Qlaira, nu poate fi exclusă posibilitatea ca acestea să apară și în timpul tratamentului cu acest medicament.
Interacțiuni
Interacțiunea dintre contraceptivele orale și alte medicamente (inductori enzimatici) poate provoca sângerări străvechi și / sau eșecul contracepției (vezi pct. 4.5).
Raportarea reacțiilor adverse suspectate
Raportarea reacțiilor adverse suspectate care apar după autorizarea medicamentului este importantă, deoarece permite monitorizarea continuă a raportului beneficiu / risc al medicamentului. Profesioniștii din domeniul sănătății sunt rugați să raporteze orice reacții adverse suspectate prin intermediul sistemului național de raportare. "Adresa https: //www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
04.9 Supradozaj
Nu au fost raportate efecte nocive grave cauzate de supradozaj. Simptomele care pot apărea la administrarea unui supradozaj de comprimate active sunt: greață, vărsături și, la fete tinere, pierderi ușoare de sânge. Nu există antidoturi și tratamentul trebuie să fie simptomatic.
05.0 PROPRIETĂȚI FARMACOLOGICE
05.1 Proprietăți farmacodinamice
Grupa farmacoterapeutică: preparate secvențiale estrogen-progestativ.
Codul ATC: G03AB08.
În studiile clinice efectuate cu Klaira în Uniunea Europeană și în SUA / Canada au fost calculați următorii indici Pearl:
Indicele Pearl (18-50 de ani)
Eșecul metodei: 0,42 (limită superioară 95% CI 0,77)
Eroare utilizator + eșec metodă: 0,79 (limită superioară 95% CI 1,23)
Indicele Pearl (18-35 ani)
Eșecul metodei: 0,51 (limită superioară 95% CI 0,97)
Eroare utilizator + eroare metodă: 1,01 (limită superioară 95% CI 1,59)
Efectul contraceptiv al COC se bazează pe interacțiunea mai multor factori, principalii fiind inhibarea ovulației, modificări ale mucusului cervical și modificări ale endometrului.
Într-un studiu de inhibare a ovulației cu 3 cicluri, tratamentul cu Qlaira a dus la suprimarea dezvoltării foliculare la majoritatea femeilor. În timpul ciclului post-tratament, activitatea ovariană a revenit la nivelurile de pre-tratament.
Qlaira este formulat cu o doză de estrogen în scădere și o doză de progestogen în creștere. Acest regim poate fi utilizat pentru a trata fluxurile menstruale abundente în absența unei patologii organice, o tulburare denumită uneori sângerare uterină disfuncțională (DUB).
Pentru a evalua siguranța și eficacitatea Qlaira la femeile cu simptome de DUB care doreau să utilizeze contracepția orală, au fost efectuate două studii multicentrice, randomizate, dublu-orb, concepute în mod similar. În general, 269 femei au fost randomizate la tratament cu Klaira și 152 cu placebo .
După 6 luni de tratament, a existat o scădere a pierderii medii relative de sânge menstrual (MBL) de 88%, de la 142 ml la 17 ml, în grupul Klaira, comparativ cu 24%, de la 154 ml la 117 ml, din grupul placebo .
După 6 luni de tratament, procentul de femei care s-au vindecat complet de simptomele DUB a fost de 29% în grupul Klaira, comparativ cu 2% în grupul placebo.
Estrogenul prezent în Klaira este valeratul de estradiol, un ester al 17β-estradiolului uman uman (1 mg de valerat de estradiol corespunde la 0,76 mg de 17β-estradiol). Acest estrogen diferă de estrogenii utilizați în mod normal în contraceptivele orale combinate, care sunt etinilestradiolul sau mestranolul său pro-medicamentos, prin lipsa unei grupări etinil în poziția 17α.
Dienogestul este un derivat al nortestosteronului lipsit de activitate androgenă, dar cu o activitate antiandrogenă egală cu aproximativ o treime din cea a acetatului de ciproteronă. afinitatea sa scăzută pentru receptorul de progesteron, dienogest are un efect progestativ puternic in vivo. Dienogest nu are activitate androgenă semnificativă, mineralocorticoidă sau glucocorticoidă in vivo.
Histologia endometrului a fost studiată la un subgrup de femei (n = 218) într-un studiu clinic, după 20 de cure de tratament. Nu s-au găsit anomalii.
05.2 Proprietăți farmacocinetice
• Dienogest
Absorbţie
După administrarea orală, dienogestul este absorbit rapid și aproape complet. După administrarea orală a unui comprimat Qlaira care conține 2 mg de valerat de estradiol și 3 mg dienogest, nivelurile serice maxime de 90,5 ng / ml sunt atinse în aproximativ 1 oră. Biodisponibilitatea este de aproximativ 91%. Farmacocinetica dienogestului este proporțională cu doza în intervalul 1-8 mg.
Aportul concomitent de alimente nu are niciun efect relevant clinic asupra vitezei sau gradului de absorbție.
Distribuție
O fracțiune relativ mare, egală cu 10%, este prezentă în plasmă sub formă liberă, în timp ce aproximativ 90% este legat nespecific de albumină. Dienogest nu se leagă de proteinele de transport specifice SHBG și CBG. Volumul de distribuție la starea de echilibru (Vd, SS) de dienogest este de 46 l după administrarea intravenoasă de 85 mcg 3H-dienogest.
Biotransformare
Dienogest este aproape complet metabolizat prin căile metabolice deja cunoscute pentru steroizi (hidroxilare, conjugare), în principal prin CYP3A4. Metaboliții inactivi din punct de vedere farmacologic sunt excretați rapid, astfel încât dienogestul este cea mai mare fracție prezentă în plasmă, reprezentând aproximativ 50% din compușii circulanți derivați din dienogest.
Clearance-ul total după administrarea intravenoasă de 3H-dienogest a fost egal cu 5,1 l / h.
Eliminare
Timpul de înjumătățire plasmatică al dienogestului este de aproximativ 11 ore. Dienogest este metabolizat extensiv și doar 1% din medicament este excretat nemodificat. Raportul de excreție urinară / fecală este de aproximativ 3: 1 după administrarea orală de 0,1 mg / kg. După administrarea orală, 42% din doză este eliminată în primele 24 de ore și 63% în 6 zile prin excreție renală. Per total, 86% din doză este excretată în urină și fecale după 6 zile.
Condiții de echilibru
Farmacocinetica dienogestului nu este afectată de nivelurile de SHBG. Starea de echilibru este atinsă după 3 zile, cu o doză constantă de 3 mg dienogest în combinație cu 2 mg de valerat de estradiol. Concentrațiile minime, maxime și medii ale dienogelor serice la starea de echilibru sunt de 11,8 ng / ml, 82,9 ng / ml și, respectiv, 33,7 ng / ml. Raportul mediu de acumulare pentru ASC (0-24 ore) a fost de 1,24.
• Valerat de estradiol
Absorbţie
După administrarea orală, valeratul de estradiol este complet absorbit.Descinderea la estradiol și acidul valeric apare în timpul absorbției din mucoasa intestinală sau în timpul primului pasaj hepatic. Aceasta are ca rezultat o creștere a estradiolului și a metaboliților săi estrona și estriolul. O concentrație serică maximă de estradiol de 70,6 pg / ml este atinsă între 1,5 și 12 ore după o singură ingestie a comprimatului care conține 3 mg de estradiol. Evaluată în ziua 1.
Biotransformare
Acidul valeric este metabolizat foarte rapid. După administrarea orală, aproximativ 3% din doză este direct biodisponibilă ca estradiol. Estradiolul este supus unui efect marcat de primă trecere și o parte considerabilă a dozei administrate este deja metabolizată în mucoasa gastro-intestinală. Împreună cu metabolismul presistemic în ficat, aproximativ 95% din doza administrată oral este metabolizată înainte de a ajunge la circulația sistemică. Principalii metaboliți sunt estrona, sulfatul de estronă și glucuronidul de estronă.
Distribuție
În ser, 38% din estradiol este legat de SHBG, 60% de albumină și 2-3% circulă sub formă liberă. Estradiolul are o activitate moderată de inducție dependentă de doză la concentrațiile serice de SHBG. În ziua 21 a ciclului de tratament, SHBG este de aproximativ 148% față de valoarea inițială și scade la aproximativ 141% din valoarea inițială în ziua 28 (sfârșitul fazei placebo) după administrarea intravenoasă s-a determinat un volum aparent de distribuție de aproximativ 1,2 L / kg.
Eliminare
Timpul de înjumătățire plasmatică al estradiolului circulant este de aproximativ 90 de minute. După administrarea orală, situația este complet diferită. Datorită masei circulante mari de sulfati de estrogen și glucuronide și a circulației enteropatice, timpul de înjumătățire plasmatică al estradiolului reprezintă un parametru compozit, care depinde de toate aceste procese și este în intervalul de aproximativ 13-20 de ore.
Estradiolul și metaboliții săi sunt excretați în principal în urină. Aproximativ 10% se excretă prin fecale.
Condiții de echilibru
Farmacocinetica estradiolului este influențată de nivelurile de SHBG. La femeile tinere, nivelurile măsurate de estradiol în plasmă sunt rezultatul estradiolului endogen și cel generat de Qlaira. În timpul fazei de tratament de 2 mg valerat de estradiol și 3 mg dienogest, concentrațiile serice maxime și medii de estradiol la starea de echilibru sunt de 66,0 pg / ml și respectiv 51,6 pg / ml. Pe parcursul ciclului de 28 de zile, se mențin concentrații stabile de estradiol, cuprinse între 28,7 pg / ml și 64,7 pg / ml.
Populații speciale
Farmacocinetica Qlaira nu a fost studiată la pacienții cu insuficiență renală sau hepatică.
05.3 Date preclinice de siguranță
Datele non-clinice nu au evidențiat niciun risc special pentru om pe baza studiilor convenționale de toxicitate după doze repetate, genotoxicitate, toxicitate asupra funcției de reproducere.
Un studiu de carcinogenitate cu dienogest la șoareci și un studiu mai limitat la șobolani nu a arătat o creștere a tumorilor.
Cu toate acestea, trebuie totuși avut în vedere faptul că, datorită acțiunii lor hormonale, steroizii sexuali pot favoriza creșterea anumitor țesuturi și tumori dependente de hormoni.
06.0 INFORMAȚII FARMACEUTICE
06.1 Excipienți
06.2 Incompatibilitate
Nu este relevant.
06.3 Perioada de valabilitate
5 ani.
06.4 Precauții speciale pentru depozitare
Acest medicament nu necesită condiții speciale de păstrare.
06.5 Natura ambalajului imediat și conținutul ambalajului
Blister transparent din PVC / aluminiu într-un pachet de calendar din carton.
Pachete de:
1x28 comprimate.
3x28 comprimate.
6x28 comprimate.
Fiecare pachet calendaristic (28 comprimate filmate) conține în următoarea ordine: 2 comprimate galben închis, 5 comprimate roșii, 17 comprimate galben deschis, 2 comprimate roșu închis și 2 comprimate albe.
Este posibil ca nu toate mărimile de ambalaj să fie comercializate.
06.6 Instrucțiuni de utilizare și manipulare
Medicamentele neutilizate și deșeurile derivate din acest medicament trebuie eliminate în conformitate cu reglementările locale.
07.0 DEȚINĂTORUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
Bayer S.p.A. - Viale Certosa, 130 - 20156 Milano (MI)
08.0 NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
1x28 comprimate filmate AIC n. 038900015
3x28 comprimate filmate AIC n. 038900027
6x28 comprimate filmate AIC n. 038900039
09.0 DATA PRIMEI AUTORIZAȚII SAU REÎNNOIREA AUTORIZAȚIEI
15 mai 2009/03 noiembrie 2013
10.0 DATA REVIZUIRII TEXTULUI
05/2015