Ingrediente active: Dienogest, Ethinylestradiol
Effiprev 2 mg / 0,03 mg comprimate filmate
De ce se utilizează Effiprev? Pentru ce este?
Lucruri importante de știut despre contraceptivele hormonale combinate (COC):
- Acestea sunt una dintre cele mai fiabile metode contraceptive reversibile, atunci când sunt utilizate corect
- Ele cresc ușor riscul de a avea cheaguri de sânge în vene și artere, în special în primul an de administrare sau la reluarea unui contraceptiv hormonal combinat după o pauză de 4 sau mai multe săptămâni
- Aveți grijă și consultați-vă medicul dacă credeți că aveți simptome ale unui cheag de sânge (vezi secțiunea 2 „cheaguri de sânge”)
Ce este Effiprev și la ce servește
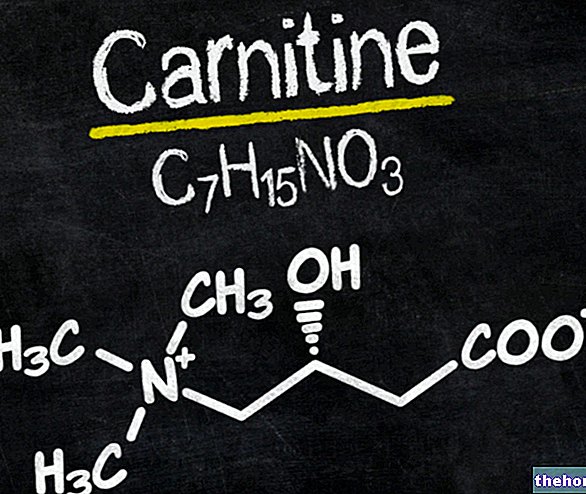
Comprimatele filmate Effiprev (denumite pe scurt Effiprev) sunt un contraceptiv oral care conține o „combinație de doi hormoni.
Effiprev conține două tipuri de hormoni sexuali feminini în cantități mici, și anume etinilestradiol (cu efecte similare cu cele ale estrogenului) și dienogest (care produce efecte similare cu hormonul luteal natural, progesteronul). Având în vedere conținutul scăzut de hormoni, acest medicamentul aparține familiei de „micropilule”, contraceptive hormonale combinate, constând din două tipuri de hormoni, monofazici, adică conținând aceleași cantități în toate comprimatele
Contraindicații Când nu trebuie utilizat Effiprev
Pilule contraceptive orale și risc de cancer
Cancerul de sân a fost găsit ușor mai frecvent la femeile care utilizează pilula decât la femeile care nu o fac, deși nu există nicio certitudine dacă acest lucru trebuie pus pe seama administrării pilulei. într-un stadiu mai timpuriu decât la alte femei cu același cancer.
La 10 ani de la oprirea pilulei, această mică diferență dispare.
În cazuri rare, au fost raportate tumori hepatice benigne - și chiar mai rar tumori hepatice maligne - la femeile care utilizează pilula. Aceste tumori pot provoca sângerări interne (abdominale). Dacă aveți dureri severe la nivelul abdomenului superior, trebuie să vă adresați imediat medicului dumneavoastră.
Unele studii au arătat un număr mai mare de cancer de col uterin la femeile care utilizează pilula pe o perioadă lungă de timp. Cu toate acestea, nu este complet sigur că acest lucru este cauzat de pilulă, deoarece incidența cancerului de col uterin este influențată de mulți alți factori, cum ar fi comportamentul sexual (de exemplu, schimbări frecvente ale partenerilor).
Nu utilizați Effiprev:
Nu utilizați Effiprev dacă aveți oricare dintre condițiile enumerate mai jos. Dacă aveți oricare dintre condițiile enumerate mai jos, vă rugăm să vă adresați medicului dumneavoastră. Medicul dumneavoastră va discuta cu dumneavoastră alte metode de control al nașterii care ar putea fi mai potrivite pentru dumneavoastră.
- dacă aveți (sau ați avut vreodată) un cheag de sânge într-un vas de sânge al piciorului (tromboză venoasă profundă, TVP), plămân (embolie pulmonară, PE) sau alte organe;
- dacă știți că aveți o tulburare care afectează coagularea sângelui, cum ar fi deficitul de proteină C, deficitul de proteină S, deficitul de antitrombină-III, factorul V Leiden sau anticorpii antifosfolipidici;
- dacă urmează să vi se efectueze o „operație sau dacă urmează să vă întindeți mult timp (vezi secțiunea„ cheaguri de sânge ”);
- dacă ați avut vreodată un atac de cord sau un accident vascular cerebral;
- dacă aveți (sau ați avut vreodată) angină pectorală (o afecțiune care provoacă dureri toracice severe și poate fi primul semn al unui atac de cord) sau atac ischemic tranzitor (TIA - simptome de accident vascular cerebral temporar);
- dacă aveți oricare dintre următoarele boli, care ar putea crește riscul formării cheagurilor de sânge în artere:
- diabet sever cu leziuni ale vaselor de sânge
- tensiune arterială foarte mare sau un nivel foarte ridicat de grăsimi (colesterol sau trigliceride) în sânge
- o boală cunoscută sub numele de hiperhomocisteinemie
- dacă aveți (sau ați avut vreodată) un tip de migrenă numit „migrenă cu aură”;
- dacă sunteți alergic la etinilestradiol, dienogest sau la oricare dintre celelalte componente ale acestui medicament (enumerate la punctul 6);
- boală hepatică activă severă, icter în curs sau prezent în istoricul familiei dumneavoastră; icterul sau mâncărimea în tot corpul ar putea fi primele semne ale bolii hepatice;
- tumoare hepatică în fază activă (benignă sau malignă) sau prezentă în istoricul familiei sale;
- cancere cunoscute sau suspectate ale organelor genitale sau ale sânilor;
- sângerări vaginale de origine necunoscută;
- pancreatită sau antecedente de pancreatită dacă este asociată cu hipertrigliceridemie severă;
- insuficiență renală severă sau insuficiență renală acută;
Dacă aveți oricare dintre afecțiunile enumerate mai sus, spuneți medicului dumneavoastră înainte de a începe să luați Effiprev. Este posibil ca medicul dumneavoastră să vă sugereze un alt tip de pilule contraceptive orale sau o altă metodă contraceptivă non-hormonală.
Precauții pentru utilizare Ce trebuie să știți înainte de a lua Effiprev
Înainte de a începe să utilizați Effiprev, ar trebui să citiți informațiile despre cheagurile de sânge. Este deosebit de important să citiți simptomele unui cheag de sânge (vezi secțiunea „cheaguri de sânge”).
În acest prospect de informare pentru pacienți există diferite scenarii cu privire la momentul întreruperii tratamentului cu Effiprev sau în ce situații acțiunea contraceptivă poate fi redusă. În aceste cazuri, trebuie să vă abțineți de la actul sexual sau să utilizați măsuri contraceptive non-hormonale (de exemplu, prezervative) sau o altă metodă de contracepție non-barieră. Nu utilizați metode bazate pe ritmuri biologice sau pe detectarea temperaturii corpului, deoarece aceste metode pot fi nesigure.
Ca și în cazul altor contraceptive orale combinate, administrarea Effiprev nu protejează împotriva infecției cu HIV (SIDA) sau a altor boli cu transmitere sexuală.
Interacțiuni Care medicamente sau alimente pot modifica efectul Effiprev
Alte medicamente și Effiprev
Spuneți medicului dumneavoastră sau farmacistului dacă luați, ați luat recent sau s-ar putea să luați orice alte medicamente.
Unele medicamente pot afecta eficacitatea COC. Unul dintre primele semne ale acestui lucru ar putea fi sângerarea genitală anormală. Aceste medicamente includ următoarele:
- carbamazepină, oxicarbamazepină, topiramat și felbamat);
- medicamente utilizate pentru tratarea tuberculozei (de exemplu, rifampicină);
- antibiotice utilizate pentru tratarea unor infecții (de exemplu ampicilină, tetraciclină, griseofulvină);
- ritonavir, rifabutin, efavirenz, nevirapin, nelvinafir);
- preparatul pe bază de plante numit sunătoare (Hypericum perforatum).
Anumite medicamente și suc de grapefruit pot afecta nivelurile plasmatice ale dienogestului (de exemplu, antifungice azolice, cimetidină, verapamil, diltiazem, macrolide, antidepresive).
COC pot afecta, de asemenea, eficacitatea unor medicamente, de exemplu, medicamente care conțin ciclosporină sau lamotrigină. Compusul progestogen poate afecta efectul unor medicamente antihipertensive (medicamente care scad tensiunea arterială) și medicamente antiinflamatoare nesteroidiene.
Spuneți medicului care vă prescrie alte medicamente și medicului dentist că luați Effiprev. Medicul dumneavoastră vă va spune dacă trebuie să utilizați alte metode contraceptive non-hormonale și pentru cât timp trebuie să le utilizați.
Femeile în tratament pe termen scurt (durata maximă de o săptămână) cu medicamentele de mai sus ar trebui să ia măsuri contraceptive suplimentare, de exemplu. metoda de barieră (prezervativ) în timpul administrării concomitente a medicamentului concomitent și în cele 7 zile de la întreruperea acestuia.
Tratamentul concomitent cu rifampicină necesită adoptarea unor măsuri contraceptive suplimentare (de exemplu, o metodă de barieră) în timp ce luați medicamentul concomitent și timp de 28 de zile de la întreruperea acestuia. Dacă administrarea concomitentă a medicamentului continuă chiar și după încheierea unui pachet contraceptiv hormonal combinat, următorul pachet al contraceptivului hormonal combinat trebuie început fără respectarea intervalului obișnuit fără comprimate.
Spuneți medicului dumneavoastră dacă ați luat medicamente care induc o enzimă hepatică de mult timp (citiți și prospectele celorlalte produse). În unele cazuri, poate fi necesar să alegeți o metodă contraceptivă non-hormonală.
Avertismente Este important să știm că:
Când ar trebui să consultați un medic?
Contactați urgent un medic
- dacă observați semne posibile ale unui cheag de sânge care poate indica faptul că suferiți de un cheag de sânge la nivelul piciorului (tromboză venoasă profundă), un cheag de sânge în plămâni (embolie pulmonară), un atac de cord sau un accident vascular cerebral (vezi secțiunea de mai jos „Cheaguri de sânge”).
Pentru o descriere a simptomelor acestor reacții adverse grave, accesați secțiunea „Cum să recunoașteți un cheag de sânge”.
Spuneți medicului dumneavoastră dacă vi se aplică oricare dintre următoarele situații. Dacă această afecțiune apare sau se agravează în timp ce utilizați Effiprev, trebuie să-i spuneți medicului dumneavoastră.
- dacă aveți boala Crohn sau colită ulcerativă (boală inflamatorie cronică a intestinului);
- dacă aveți lupus eritematos sistemic (LES, o boală care afectează sistemul natural de apărare);
- dacă aveți sindrom uremic hemolitic (HUS, o tulburare de coagulare a sângelui care provoacă insuficiență renală);
- dacă aveți anemie falciformă (o boală moștenită a globulelor roșii din sânge);
- dacă aveți un nivel ridicat de grăsimi în sânge (hipertrigliceridemie) sau un „istoric familial pozitiv al acestei afecțiuni.” Hipertrigliceridemia a fost asociată cu un risc crescut de a dezvolta pancreatită (inflamația pancreasului);
- dacă urmează să vi se efectueze o "operație sau dacă vă veți întinde mult timp (a se vedea secțiunea 2" cheaguri de sânge ");
- dacă tocmai ați născut, riscul de a dezvolta cheaguri de sânge este mai mare. Adresați-vă medicului dumneavoastră cât timp după ce ați născut puteți începe să luați Effiprev;
- dacă aveți „inflamație a venelor de sub piele (tromboflebită superficială);
- dacă aveți varice.
- dacă suferiți de diabet zaharat;
- dacă suferiți de obezitate (indicele de masă corporală peste 30 kg / m2);
- dacă nu a atins înălțimea finală a adultului;
- dacă suferiți de hipertensiune;
- dacă suferiți de boli ale valvei cardiace sau tulburări ale ritmului cardiac;
- dacă vreo rudă apropiată a avut tromboză, infarct miocardic sau accident vascular cerebral;
- dacă suferiți de migrene;
- dacă suferiți de convulsii (epilepsie, coreea Sydenham);
- dacă suferiți de boli hepatice sau tulburări biliare;
- dacă suferiți de icter și / sau mâncărime pe tot corpul;
- dacă suferiți de o tulburare rară a metabolismului hemoglobinei (porfirie);
- dacă suferiți de angioedem ereditar;
- dacă suferiți de depresie endogenă;
- dacă ați avut vreodată o „erupție cu vezicule” în stadiul târziu al sarcinii (herpes gestațional);
- dacă aveți o dificultate auditivă cunoscută sub numele de otoscleroză;
- dacă aveți sau ați avut vreodată pete galben-maronii pe piele, în special pe față (cloasma); dacă această problemă vă afectează, trebuie să evitați expunerea la lumina directă a soarelui sau la lumina ultravioletă;
- dacă fumezi. Fumatul țigării crește riscul de efecte secundare grave asociate cu utilizarea contraceptivelor orale, cum ar fi infarctul și accidentul vascular cerebral. Riscul crește și mai mult dacă sunteți fumători înrăiți și pe măsură ce îmbătrâniți.
Dacă utilizați pilula, nu mai fumați, mai ales dacă aveți peste 35 de ani. Dacă nu intenționați să opriți fumatul, ar trebui să utilizați alte metode de contracepție, mai ales dacă sunt prezenți și alți factori de risc.
Când este oportun să se efectueze controale medicale
Medicul dumneavoastră vă poate recomanda să aveți controale medicale regulate în timp ce luați pilula. Pe baza stării dumneavoastră de sănătate și a stării dumneavoastră, medicul va decide frecvența acestor verificări și tipul de teste care trebuie efectuate.
Adresați-vă medicului dumneavoastră cât mai curând posibil dacă apare oricare dintre următoarele:
- dacă observați orice modificare a stării dumneavoastră de sănătate (verificați în special simptomele descrise în acest prospect) sau dacă tulburările menționate în prospect apar la un membru al familiei dumneavoastră;
- dacă observați un nod la palparea sânului;
- dacă trebuie să luați alte medicamente;
- înainte de o intervenție chirurgicală programată sau în caz de imobilizare (contactați medicul dumneavoastră cu cel puțin 4 săptămâni înainte);
- dacă aveți sângerări vaginale neobișnuit de intense și neregulate;
- dacă ați uitat să luați una sau mai multe pastile în prima săptămână de tratament sau dacă ați avut relații sexuale în ultimele 7 zile;
- dacă nu s-a produs sângerare de sevraj de două ori la rând sau dacă bănuiți că sunteți gravidă (utilizarea COC poate fi reluată dacă medicul dumneavoastră consideră că este adecvat)
CHEAGURI DE SÂNGE
Utilizarea unui contraceptiv hormonal combinat, cum ar fi Effiprev, crește riscul de a dezvolta un cheag de sânge în comparație cu neutilizarea acestuia. În cazuri rare, un cheag de sânge poate bloca vasele de sânge și poate provoca probleme grave.
Se pot dezvolta cheaguri de sânge
- în vene (numită „tromboză venoasă”, „tromboembolism venos” sau TEV)
- în artere (denumite „tromboză arterială”, „tromboembolism arterial” sau ATE).
Recuperarea din cheaguri de sânge nu este întotdeauna completă. Rareori, pot apărea efecte severe de lungă durată sau, foarte rar, pot fi fatale.
Este important să rețineți că riscul general al unui cheag de sânge dăunător asociat cu utilizarea Effiprev este scăzut
CUM SE RECUNOAȘTE UN cheag de sânge
Consultați imediat un medic dacă observați oricare dintre următoarele semne sau simptome.
- umflarea unui picior sau de-a lungul unei vene în picior sau picior, mai ales atunci când este însoțită de:
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită doar când stai în picioare sau când mergi
- senzație crescută de căldură la piciorul afectat
- schimbarea culorii pielii de pe picior, cum ar fi deveni palid, roșu sau albastru
- dificultăți de respirație bruscă și inexplicabile sau respirație rapidă;
- tuse bruscă fără o cauză evidentă, care poate duce la emiterea de sânge;
- durere ascuțită în piept care poate crește odată cu respirația profundă;
- amețeală severă sau amețeli;
- bătăi rapide sau neregulate ale inimii;
- dureri severe în stomac
- pierderea imediată a vederii
- estomparea nedureroasă a vederii care poate progresa către pierderea vederii
- dureri în piept, disconfort, senzație de presiune sau greutate
- senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- senzație de plenitudine, indigestie sau sufocare;
- disconfort al corpului superior care radiază spre spate, maxilar, gât, brațe și stomac;
- transpirație, greață, vărsături sau amețeli;
- slăbiciune extremă, anxietate sau dificultăți de respirație;
- bătăi rapide sau neregulate ale inimii
- amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
- confuzie bruscă, dificultăți de vorbire sau înțelegere;
- dificultate bruscă de a vedea în unul sau ambii ochi;
- dificultăți bruște la mers, amețeli, pierderea echilibrului sau coordonării;
- migrenă bruscă, severă sau prelungită fără o cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii.
- umflarea și decolorarea albastru pal a unei extremități;
- dureri severe de stomac (abdomen acut)
CHAGURI DE SÂNGE ÎN VENĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o venă?
- Utilizarea contraceptivelor hormonale combinate a fost legată de un risc crescut de formare a cheagurilor de sânge în vene (tromboză venoasă) .Cu toate acestea, aceste reacții adverse sunt rare.În majoritatea cazurilor apar în primul an de utilizare a unui contraceptiv hormonal combinat.
- Dacă se formează un cheag de sânge într-o venă în picior sau picior, poate provoca o tromboză venoasă profundă (TVP).
- Dacă un cheag de sânge se deplasează de la picior și se depune în plămâni, acesta poate provoca o „embolie pulmonară”.
- Foarte rar, un cheag se poate forma într-un alt organ, cum ar fi ochiul (tromboza venei retiniene).
Când este cel mai mare risc de a dezvolta un cheag de sânge într-o venă?
Riscul de a dezvolta un cheag de sânge într-o venă este cel mai mare în primul an de administrare a contraceptivului hormonal combinat pentru prima dată.Riscul poate fi chiar mai mare dacă reîncepeți să luați un contraceptiv hormonal combinat (același medicament sau un alt medicament) după o pauză de 4 sau mai multe săptămâni.
După primul an, riscul este redus, dar este întotdeauna ușor mai mare decât dacă nu ați utiliza un contraceptiv hormonal combinat.
Când încetați să luați Effiprev, riscul de a dezvolta un cheag de sânge revine la normal în câteva săptămâni.
Care este riscul dezvoltării unui cheag de sânge?
Riscul depinde de riscul natural de TEV și de tipul de contraceptiv hormonal combinat pe care îl luați.
Riscul general de a dezvolta un cheag de sânge la picior sau plămân (TVP sau PE) cu Effiprev este scăzut.
- Din 10.000 de femei care nu utilizează niciun contraceptiv hormonal combinat și care nu sunt însărcinate, aproximativ 2 vor dezvolta un cheag de sânge într-un an. Din 10.000 de femei care utilizează un contraceptiv hormonal combinat care conține levonorgestrel, noretisteronă sau norgestimat, aproximativ 5-7 vor dezvolta un cheag de sânge într-un an. -
- Nu se știe încă cum se compară riscul apariției unui cheag de sânge cu Effiprev cu riscul asociat cu un contraceptiv hormonal combinat care conține levonorgestrel.
- Riscul de formare a unui cheag de sânge depinde de istoricul medical (a se vedea la „Factorii care cresc riscul formării unui cheag de sânge”).
Factori care cresc riscul de a dezvolta un cheag de sânge într-o venă
Riscul de a dezvolta un cheag de sânge cu Effiprev este scăzut, dar unele condiții determină creșterea acestuia. Riscul său este mai mare:
- dacă sunteți supraponderal (indicele de masă corporală sau IMC peste 30 kg / m2);
- dacă o rudă apropiată a avut un cheag de sânge la picior, plămân sau alt organ la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, ați putea avea o tulburare moștenită de coagulare a sângelui;
- dacă urmează să vi se efectueze o operație sau dacă trebuie să vă întindeți mult timp din cauza unei vătămări corporale sau a unei boli sau dacă aveți un picior în ghips. perioada în care sunteți mai puțin mobil Dacă trebuie să încetați să luați Effiprev, adresați-vă medicului dumneavoastră când puteți începe să îl luați din nou;
- pe măsură ce îmbătrânești (în special peste vârsta de 35 de ani);
- dacă ai născut în urmă cu mai puțin de câteva săptămâni.
Riscul de a dezvolta un cheag de sânge crește cu cât aveți mai multe afecțiuni de acest tip. Călătoria aeriană (cu o durată> 4 ore) poate crește temporar riscul unui cheag de sânge, mai ales dacă aveți unii dintre ceilalți factori de risc enumerați. Este important să spuneți medicului dumneavoastră dacă oricare dintre acestea se aplică la dumneavoastră, chiar dacă nu sunteți sigur. Medicul dumneavoastră poate decide să încetați să luați Effiprev. Dacă oricare dintre afecțiunile de mai sus se schimbă în timp ce utilizați Effiprev, de exemplu, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
CHAGURI DE SÂNGE ÎN ARTERĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o „arteră?”
La fel ca cheagurile de sânge dintr-o venă, cheagurile dintr-o arteră pot provoca probleme grave, de exemplu, pot provoca un infarct sau un accident vascular cerebral.
Factori care cresc riscul de a dezvolta un cheag de sânge într-o arteră
Este important să rețineți că riscul de infarct miocardic sau accident vascular cerebral asociat cu utilizarea Effiprev este foarte mic, dar poate crește:
- odată cu creșterea vârstei (peste 35 de ani);
- dacă fumezi. Atunci când utilizați un contraceptiv hormonal combinat, cum ar fi [numele inventat], vi se recomandă să nu mai fumați. Dacă nu puteți opri fumatul și aveți peste 35 de ani, medicul dumneavoastră vă poate sfătui să utilizați un alt tip de contraceptiv;
- dacă sunteți supraponderal;
- dacă aveți tensiune arterială crescută;
- dacă un membru al familiei dvs. apropiate a avut un atac de cord sau un accident vascular cerebral la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, este posibil să aveți și un risc crescut de a avea un atac de cord sau un accident vascular cerebral;
- dacă dumneavoastră sau o rudă apropiată aveți un nivel ridicat de grăsimi în sânge (colesterol sau trigliceride);
- dacă suferiți de migrene, în special migrene cu aură;
- dacă aveți probleme cardiace (defect valvular, o tulburare a ritmului cardiac numită fibrilație atrială);
- dacă aveți diabet zaharat.
Dacă aveți mai multe dintre aceste afecțiuni sau dacă oricare dintre ele este deosebit de severă, riscul de a dezvolta un cheag de sânge poate fi chiar mai mare. Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați Effiprev, de exemplu, dacă începeți să fumați, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
Sarcina, alăptarea și fertilitatea
Dacă sunteți gravidă sau credeți că ați putea fi, nu luați Effiprev. Dacă apare sarcina în timpul tratamentului cu Effiprev, pilula trebuie întreruptă imediat. Utilizarea Effiprev în timpul alăptării poate reduce volumul și poate modifica compoziția laptelui matern. Cantitățile minime de substanțe active și / sau excipienți sunt excretate în laptele matern, cu efecte potențiale. De aceea, mamelor care alăptează li se recomandă să nu luați Effiprev. Adresați-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua acest medicament.
Conducerea vehiculelor și utilizarea utilajelor
Effiprev nu influențează conducerea vehiculelor și utilizarea mașinilor.
Effiprev conține lactoză
Acest medicament conține lactoză, glucoză și (soia) lecitină. Dacă știți că sunteți hipersensibil la anumite zaharuri, arahide sau soia, discutați cu medicul dumneavoastră înainte de a lua Effiprev.
Dozare și metoda de utilizare Cum se utilizează Effiprev: Doze
Luați întotdeauna Effiprev exact așa cum v-a spus medicul sau farmacistul. Dacă aveți dubii, consultați medicul sau farmacistul.
Fiecare pachet de Effiprev conține 21, 3x21,6x21, 13 x 21 comprimate filmate. Zilele săptămânii în care trebuie luate comprimatele filmate sunt indicate pe ambalaj.
Ar trebui să încercați să luați pilula la aceeași oră în fiecare zi, cu lichid dacă este necesar. Luați o pastilă pe zi, urmând direcția săgeților, până când ați terminat pachetul. Aceasta este urmată de 7 zile în care nu se iau pastile. În acest interval de 7 zile fără medicamente, trebuie să apară sângerări de sevraj, de obicei la 2-3 zile după administrarea ultimei pastile.
Începeți următorul pachet de Effiprev în a 8-a zi după ce ați luat ultima pastilă. Ar trebui să începeți să luați comprimatele din următorul pachet de Effiprev, chiar dacă încă sângerați. Fiecare nou pachet va fi început în aceeași zi a săptămânii anterior, astfel încât va fi mai ușor să vă amintiți când să reluați comprimatele și, de asemenea, ciclul dvs. va avea loc întotdeauna în aceleași zile ale lunii.
Dacă urmați exact instrucțiunile, pilula vă va putea proteja de sarcina nedorită încă din prima zi de tratament.
Luând primul pachet de Effiprev
Fără tratament contraceptiv hormonal în ultima lună:
Un comprimat filmat, începând cu prima zi a menstruației (prima zi a menstruației, definită ca Ziua 1), scoțând pilula marcată cu ziua corectă a săptămânii din blister.
Trecerea de la un contraceptiv combinat la Effiprev (contraceptiv oral combinat, inel vaginal, plasture transdermic):
Primul comprimat filmat de Effiprev trebuie administrat la intervalul obișnuit fără comprimate sau în prima zi imediat după administrarea ultimului comprimat al contraceptivului anterior (fără intervalul „fără comprimate”).
Dacă produsul luat anterior conține comprimate inactive (fără hormoni), administrarea Effiprev trebuie să înceapă cu intervalul obișnuit fără comprimate placebo sau după administrarea ultimului comprimat activ (care conține hormoni) al contraceptivului anterior. Dacă nu sunteți sigur ce comprimate sunteți activ, adresați-vă medicului dumneavoastră sau farmacistului.
Dacă inelul vaginal sau plasturele transdermic a fost utilizat anterior, Effiprev trebuie început în ziua îndepărtării inelului vaginal sau a plasturelui transdermic sau cel târziu în ziua în care este programată noua aplicare.
Trecerea de la o metodă contraceptivă numai cu progestogen (minipilula):
Femeile care iau minipilule numai cu progestogen pot trece oricând la Effiprev, care poate fi luat a doua zi după administrarea contraceptivei anterioare (la ora obișnuită). Este necesară o metodă suplimentară de contracepție, de exemplu metode. Barieră (profilactică) în La 7 zile după administrarea comprimatelor.
Dacă ați utilizat anterior injecții contraceptive sau implanturi contraceptive sau un dispozitiv intrauterin cu eliberare de progestativ (IUS):
Cei care utilizează implanturi sau IUS pot începe în ziua în care implantul sau IUS este îndepărtat. Femeile care primesc injecții pot începe să ia comprimatele filmate în ziua următoarei injectări. Este necesar să se recurgă la o metodă contraceptivă suplimentară, de ex. metode de barieră (profilactice) în termen de 7 zile de la administrarea comprimatelor.
După ce ai avut un copil:
Dacă tocmai ați avut un copil, medicul dumneavoastră vă poate sfătui să luați Effiprev după reluarea primului ciclu menstrual. Cu toate acestea, în unele cazuri, contracepția hormonală poate începe mai devreme: adresați-vă medicului dumneavoastră informații. Dacă luați Effiprev, nu trebuie să vă alăptați copilul decât dacă medicul dumneavoastră vă spune că puteți.
După un avort spontan sau avort spontan: urmați instrucțiunile medicului dumneavoastră.
Dacă uitați să luați Effiprev
Dacă comprimatul uitat este luat în decurs de 12 ore, nu sunt necesare alte măsuri de precauție; comprimatul trebuie luat imediat ce își amintește și comprimatele ulterioare trebuie luate la ora obișnuită. Protecția contraceptivă a Effiprev nu este afectată.
Dacă comprimatul uitat durează peste 12 ore, protecția contraceptivă va fi redusă. Riscul de sarcină nedorită este extrem de mare dacă uitați să luați pilula la începutul sau la sfârșitul ambalajului. În acest caz, trebuie respectate următoarele reguli
Dacă ați uitat să luați o tabletă în prima săptămână:
Trebuie să ia ultimul comprimat omis, chiar dacă acest lucru înseamnă că trebuie să ia două comprimate simultan în aceeași zi și apoi să continue să ia comprimatele conform programului obișnuit. Cu toate acestea, dacă ați avut relații sexuale în ultimele șapte zile, sarcina nu poate fi exclusă, caz în care vă rugăm să informați medicul fără ezitare.
Dacă ați uitat să luați o tabletă în a doua săptămână:
Trebuie să luați ultimul comprimat ratat, chiar dacă acest lucru înseamnă că trebuie să luați două comprimate simultan în aceeași zi și apoi să continuați să luați comprimatele conform programului obișnuit. Dacă ați luat comprimatele în mod regulat în ultimele 7 zile , nu este necesar să se ia măsuri contraceptive suplimentare.
Dacă ați uitat să luați o tabletă în săptămâna 3:
Prin utilizarea următoarelor proceduri, nu este necesar să se recurgă la măsuri contraceptive suplimentare, atât timp cât comprimatele au fost luate în mod regulat în ultimele 7 zile.
Există două opțiuni posibile:
- Trebuie să ia ultimul comprimat ratat, chiar dacă acest lucru înseamnă că trebuie să ia două comprimate simultan în aceeași zi și apoi să continue să ia comprimatele conform programului obișnuit. El trebuie să respecte intervalul de timp obișnuit între un pachet și urmatorul. Este posibil ca sângerarea de retragere să nu apară până la sfârșitul celui de-al doilea ambalaj și este posibil să observați sângerări de retragere sau retragere în zilele de administrare a comprimatelor.
- A doua opțiune este să încetați să luați comprimatele din ambalajul curent, dar să respectați un interval fără comprimate pentru o perioadă maximă de șapte zile (zilele în care a fost omisă comprimatul trebuie să fie numărate) și apoi să continuați cu un nou pachet Dacă doriți să începeți pachetul în ziua obișnuită a săptămânii, intervalul „fără pilule” poate fi mai scurt de 7 zile!
Dacă ați uitat să luați mai multe comprimate:
Discutați cu medicul dumneavoastră. Nu uitați că contracepția eficientă nu este garantată în acest caz. Dacă au fost omise mai multe comprimate din pachetul actual și nu apare sângerare de sevraj în primul interval fără comprimate, posibilitatea sarcinii este mare. Prin urmare, se recomandă să vă adresați medicului dumneavoastră înainte de a începe un nou pachet de Effiprev.
Tulburări gastrointestinale
Dacă apar vărsături sau diaree intensă în decurs de 3-4 ore de la administrarea comprimatului, este posibil ca comprimatul să nu fi fost complet absorbit din tractul gastro-intestinal. Această situație apare similară cu când ați uitat să luați o tabletă. În acest caz, un comprimat trebuie luat cât mai curând posibil, posibil în decurs de 12 ore.
Dacă au trecut mai mult de 12 ore, urmați sfaturile date în secțiunea „Dacă uitați să luați Effiprev” cu privire la administrarea comprimatelor uitate.
Întârziați perioada menstruației
Poate întârzia momentul apariției menstruației dacă, după terminarea ambalajului anterior, continuați să luați Effiprev fără a respecta intervalul fără comprimate. Menstruația poate fi întârziată până la sfârșitul celui de-al doilea ambalaj sau, dacă este necesar, pentru o perioadă mai lungă perioadă mai scurtă. În timp ce luați comprimatele din al doilea ambalaj, este posibil să prezentați sângerări de sângerare sau retragere în zilele de administrare a comprimatelor. După terminarea celui de-al doilea pachet de comprimate, administrarea Effiprev poate fi reluată în mod regulat după o perioadă de 7 zile fără comprimate.
Dacă doriți ca menstruația dvs. să apară într-o altă zi
Dacă ați respectat întotdeauna corect instrucțiunile de administrare a tabletelor, menstruația dvs. va apărea aproximativ în aceeași zi la fiecare patru săptămâni. Dacă doriți ca menstruația dvs. să înceapă într-o altă zi a săptămânii, durata intervalului fără tabletă ar trebui să fie redus la nevoie. Nu prelungiți niciodată perioada fără tabletă! De exemplu, să presupunem că menstruația dvs. apare de obicei vineri, dar doriți să apară marți (deci cu trei zile mai devreme). Pentru a realiza acest lucru, începeți să luați comprimatele din ambalajul următor cu trei zile mai devreme. Cu toate acestea, dacă intervalul fără comprimat este foarte scurtat (3 zile sau mai puțin), nu există oprire a sângerării, ci sângerări de reperare sau de retragere în timp ce luați al doilea pachet.
Ce trebuie făcut dacă sângerarea apare între perioade
În unele cazuri, femeile care iau COC pot prezenta mici sângerări de sevraj sau pete, în special în primele câteva luni de utilizare a produsului. Prin urmare, poate fi necesar să folosiți tampoane sau prosoape igienice; cu toate acestea, trebuie să continuați să luați pastilele. Odată ce corpul dumneavoastră s-a adaptat la efectele comprimatelor filmate, sângerarea neregulată se va opri: durează de obicei trei cursuri pentru ca acest lucru să se întâmple. Dacă sângerarea persistă, apare mai intensă sau revine, contactați medicul.
Ce trebuie făcut dacă nu apare sângerare de sevraj
Dacă comprimatele au fost luate corect, conform instrucțiunilor și dacă nu au apărut vărsături sau diaree, sarcina pare foarte puțin probabilă. Trebuie să continuați să luați Effiprev ca de obicei. Dacă menstruația dvs. nu apare de două ori la rând, este posibil să fiți însărcinată. Adresați-vă medicului dumneavoastră fără ezitare. Puteți continua să luați Effiprev după efectuarea unui test de sarcină, la recomandarea medicului dumneavoastră.
Dacă încetați să luați Effiprev
Puteți înceta să luați Effiprev oricând doriți. Dacă doriți totuși să evitați să rămâneți gravidă, consultați medicul pentru alte metode contraceptive fiabile. Dacă aveți orice întrebări suplimentare cu privire la utilizarea acestui medicament, adresați-vă medicului dumneavoastră sau farmacistului.
Supradozaj Ce trebuie făcut dacă ați luat o supradoză de Effiprev
Dacă luați mai mult Effiprev decât trebuie
Nu există date privind supradozajul cu Effiprev. Conform informațiilor din utilizarea altor contraceptive orale combinate, toxicitatea după supradozaj este foarte scăzută atât la adulți, cât și la copii. Supradozajul poate provoca greață, vărsături și, la fete, sângerări vaginale. Dacă ați luat mai multe comprimate. cereți sfatul medicului dumneavoastră.
Dacă ați observat că un copil a înghițit probabil mai multe comprimate, contactați medicul fără ezitare.
Efecte secundare Care sunt efectele secundare ale Effiprev
Ca toate medicamentele, acest medicament poate provoca reacții adverse, deși nu apar la toate persoanele. Dacă manifestați orice reacții adverse, mai ales dacă sunt severe sau persistente, sau dacă există vreo modificare a stării de sănătate pe care credeți că s-ar putea datora Effiprev, vă rugăm să-i spuneți medicului dumneavoastră.
Un risc crescut de a dezvolta cheaguri de sânge în vene (tromboembolism venos (TEV)) sau cheaguri de sânge în artere (tromboembolism arterial (ATE)) este prezent la toate femeile care iau contraceptive hormonale combinate. Pentru informații mai detaliate cu privire la diferitele riscuri ale administrării de contraceptive hormonale combinate, vezi secțiunea 2 „Ce trebuie să știți înainte de a utiliza Effiprev.
Frecvența efectelor nedorite a fost clasificată după cum urmează:
Femeile care iau contraceptive hormonale prezintă un risc crescut de tromboembolism. Anumiți factori pot crește în continuare acest risc (a se vedea secțiunea 2).
Efecte secundare grave
Pentru reacții adverse mai grave la femeile care iau contraceptive orale combinate, vezi secțiunea „Atenționări și precauții”. Dacă este necesar, solicitați imediat asistență medicală.
Alte posibile efecte secundare
În tabelul de mai jos, efectele nedorite ale Effiprev sunt enumerate în ordinea descrescătoare a frecvenței. Frecvențele indicate se referă la reacții adverse, posibil legate de Effiprev observate în studiile clinice. Niciuna dintre reacțiile adverse nu a apărut cu o frecvență „foarte frecventă”.
Șansa de a dezvolta un cheag de sânge poate fi mai mare dacă aveți orice alte afecțiuni care cresc acest risc (a se vedea secțiunea 2 pentru mai multe informații despre afecțiunile care cresc riscul formării de cheaguri de sânge și simptomele unui cheag de sânge).
- Următoarele reacții adverse au fost observate la femeile care iau COC (vezi secțiunea „Atenționări și precauții”)
- hipertensiune;
- tumori hepatice;
- pete maronii gălbui pe față și corp (cloasma);
- dezvoltarea sau agravarea bolilor a căror origine nu este complet clară, dar care sunt legate de utilizarea contraceptivelor orale combinate:
- boală inflamatorie intestinală (boala Crohn sau colită ulcerativă);
- perturbarea metabolismului hemoglobinei (porfirie);
- unele boli ale sistemului imunitar (lupus eritematos sistemic);
- erupție cutanată cu vezicule în stadiul final al sarcinii (herpes gestațional);
- convulsii, coreea lui Sydenham;
- tulburare de coagulare a sângelui asociată cu boli de rinichi (sindrom hemolitic-uremic);
- angioedem ereditar;
- icter.
Pilula și cancerul de sân
Riscul de cancer mamar este ușor mai mare la femeile care iau COC. Cu toate acestea, deoarece riscul de a dezvolta cancer de sân la femeile cu vârsta sub 40 de ani este scăzut, numărul de cazuri suplimentare este modest în comparație cu riscul general de cancer de sân. Hormonii sexuali afectează glanda mamară. Variațiile în câmpul hormonal (de exemplu datorită utilizării contraceptivelor hormonale) pot crea situații în care sensibilitatea glandelor mamare la alți factori care favorizează dezvoltarea tumorii este sporită, cu o consecință a creșterii probabilității de a dezvolta cancer. Studiile recunosc că dezvoltarea cancerului de sân la femeile de vârstă mijlocie este legată de utilizarea precoce și extinsă a COC.
Dacă manifestați oricare dintre reacțiile adverse, adresați-vă medicului dumneavoastră sau farmacistului. Acest lucru se aplică și efectelor nedorite nemenționate în acest prospect
Raportarea efectelor secundare
Dacă manifestați orice reacții adverse, adresați-vă medicului dumneavoastră sau farmacistului. Aceasta include orice efecte nedorite care nu sunt descrise în prospect. Raportarea acestor efecte poate fi făcută și prin Rețeaua Națională de Raportare. Raportând reacțiile adverse, puteți contribui la furnizarea mai multor informații despre siguranța acestui medicament.
Expirare și reținere
Nu lăsați acest medicament la vederea și îndemâna copiilor.
Nu utilizați acest medicament după data de expirare înscrisă pe cutie și blister după EXP. Data de expirare se referă la ultima zi a lunii respective.
Acest medicament nu necesită condiții speciale de păstrare.
Nu aruncați niciun medicament pe calea apei uzate sau a deșeurilor menajere. Întrebați farmacistul cum să aruncați medicamentele pe care nu le mai utilizați. Acest lucru va ajuta la protejarea mediului.
Prospect sursă: AIFA (Agenția italiană pentru medicamente). Conținut publicat în ianuarie 2016. Este posibil ca informațiile prezente să nu fie actualizate.
Pentru a avea acces la cea mai actualizată versiune, este recomandabil să accesați site-ul web AIFA (Agenția italiană pentru medicamente). Declinare de responsabilitate și informații utile.
01.0 DENUMIREA PRODUSULUI MEDICAMENTAL
COMPRIMATE EFFIPREV ÎNVOLTITE CU FILM
02.0 COMPOZIȚIA CALITATIVĂ ȘI CANTITATIVĂ
Fiecare comprimat filmat conține 2 mg dienogest și 0,03 mg etinilestradiol.
Excipienți cu efecte cunoscute: lactoză monohidrat (54,6 mg), glucoză (0,085 mg) și lecitină din soia (0,031 mg).
Pentru lista completă a excipienților, vezi secțiunea 6.1.
03.0 FORMA FARMACEUTICĂ
Comprimat filmat.
Comprimate filmate, albe sau albe de fildeș, rotunde, biconvexe.
04.0 INFORMAȚII CLINICE
04.1 Indicații terapeutice
Contracepție hormonală.
Decizia de a prescrie EFFIPREV trebuie să ia în considerare factorii de risc actuali ai fiecărei femei, în special cei asociați tromboembolismului venos (TEV) și comparația între riscul de TEV asociat cu EFFIPREV și cel asociat cu alte contraceptive hormonale combinate - CHC (vezi secțiunile 4.3 și 4.4).
04.2 Doze și mod de administrare
Dozare
Comprimatele filmate trebuie luate la aceeași oră în fiecare zi (cu lichid, dacă este necesar), conform secvenței prezentate pe blister. Un comprimat filmat trebuie luat zilnic timp de 21 de zile consecutive. Fiecare pachet ulterior trebuie început după o perioadă de 7 zile fără comprimate; sângerarea de sevraj apare de obicei în această perioadă. Sângerarea începe de obicei la 2-3 zile după ce ați luat ultimul comprimat și poate fi în curs de desfășurare atunci când luați primul comprimat din ambalajul următor.
Mod de administrare
Pentru uz oral
Cum să începeți să luați Effiprev
Fără tratament contraceptiv hormonal (în ultima lună)
Primul comprimat filmat trebuie luat în prima zi a ciclului menstrual natural (prima zi a menstruației, definită ca Ziua 1).
Trecerea de la un contraceptiv combinat (COC, inel vaginal, plasture transdermic) la contracepție orală
Femeia trebuie să înceapă să utilizeze Effiprev a doua zi după intervalul obișnuit de comprimat inactiv sau a doua zi după ultimul comprimat placebo al contraceptivului oral anterior sau a doua zi după administrarea ultimului comprimat activ al contraceptivului oral anterior. Dacă un inel vaginal sau a fost utilizat plasturele transdermic, femeia ar trebui să înceapă să utilizeze Effiprev de preferință în ziua îndepărtării acestor dispozitive sau cel târziu la următoarea aplicare.
Trecerea de la o metodă contraceptivă numai cu progestogen (minipilula, injecție, implant) sau de la un dispozitiv intrauterin care eliberează progestogen (IUS)
Femeile care iau pastile minime numai cu progestativ pot trece oricând la COC. Cei care utilizează implanturi sau IUS pot începe în ziua în care implantul sau IUS este îndepărtat. Femeile care primesc injecții pot începe să ia comprimatele filmate în ziua următoarei injectări. Cu toate acestea, în toate aceste cazuri, se recomandă utilizarea unei metode contraceptive suplimentare de susținere în primele 7 zile de la administrarea comprimatelor.
Pentru alăptare, vezi pct. 4.6.
După un avort în primul trimestru
Comprimatele pot fi luate imediat; nu sunt necesare măsuri contraceptive suplimentare.
După naștere sau avortul al doilea trimestru
Aportul comprimatelor poate fi început la 21-28 de zile de la naștere sau după un avort din al doilea trimestru. Dacă aportul produsului este întârziat, este necesar să se recurgă la o metodă contraceptivă suplimentară (de exemplu, metode de barieră) pentru primele. 7 zile de la administrarea comprimatelor. Cu toate acestea, dacă femeia a avut deja relații sexuale, trebuie exclusă o posibilă sarcină sau trebuie așteptată prima perioadă menstruală înainte de a începe comprimatele filmate.
Comportament în cazul comprimatului uitat
Dacă comprimatul uitat este luat în decurs de 12 ore, nu sunt necesare alte măsuri de precauție; comprimatul trebuie luat imediat ce vă amintiți că l-ați uitat, iar comprimatele ulterioare trebuie luate la ora obișnuită.
Dacă ați întârziat mai mult de 12 ore la administrarea unui comprimat, protecția contraceptivă poate fi redusă. În acest caz, se aplică următoarele principii:
1. Administrarea comprimatelor nu trebuie întreruptă niciodată mai mult de 7 zile.
2. Pentru a realiza „suprimarea adecvată a axei hipotalamo-hipofizo-ovariană, este necesar să luați comprimatele continuu timp de 7 zile.
Pe baza celor de mai sus, pot fi propuse următoarele sugestii pentru practica zilnică:
Prima săptămână
Pacienta trebuie să ia ultimul comprimat ratat imediat ce își amintește, chiar dacă acest lucru implică administrarea a două comprimate în același timp și apoi să continue să ia comprimatele la ora obișnuită în fiecare zi. Măsuri contraceptive suplimentare (de exemplu prezervativ) trebuie utilizate în următoarele 7 zile. Cu toate acestea, dacă femeia a avut relații sexuale în ultimele 7 zile, nu se poate exclude o sarcină. Riscul de sarcină este proporțional cu numărul de comprimate uitate și crește pe măsură ce perioada de uitare se apropie de intervalul lunar fără comprimate.
A doua saptamana
Pacienta trebuie să ia ultimul comprimat ratat imediat ce își amintește, chiar dacă acest lucru implică administrarea a două comprimate în același timp și apoi să continue să ia comprimatele la ora obișnuită în fiecare zi. Dacă femeia a luat corect comprimatele în cele 7 zile anterioare comprimatului uitat, nu este nevoie de măsuri contraceptive suplimentare. Cu toate acestea, dacă s-au omis mai multe comprimate sau dacă aportul de comprimate nu a fost regulat, ar trebui utilizate măsuri contraceptive suplimentare în următoarele 7 zile.
A treia săptămână
În această perioadă, riscul unei fiabilități contraceptive reduse este extrem de ridicat, având în vedere intervalul care se apropie fără comprimate. Cu toate acestea, este încă posibil să se prevină protecția contraceptivă redusă prin schimbarea programului de administrare a tabletelor. Prin adoptarea unuia dintre următoarele protocoale, nu este deci necesar să se ia măsuri contraceptive suplimentare, cu condiția ca femeia să fi luat toate comprimatele în mod regulat în cele 7 zile anterioare primei comprimate ratate. Dacă nu, se recomandă să urmați prima dintre cele două opțiuni și, de asemenea, să utilizați măsuri contraceptive suplimentare pentru următoarele 7 zile.
1. Pacienta trebuie să ia ultimul comprimat ratat imediat ce își amintește, chiar dacă acest lucru implică administrarea a două comprimate în același timp și apoi trebuie să continue să ia comprimatele la ora obișnuită în fiecare zi. Următorul ambalaj trebuie început imediat după terminarea ambalajului curent, adică fără a lăsa niciun spațiu între ambalaje. Este puțin probabil ca pacientul să experimenteze sângerări de retragere înainte de sfârșitul celui de-al doilea ambalaj, totuși, atunci când ia comprimate, poate prezenta pete sau spargere sângerare.
2. A doua posibilitate este să nu mai luați comprimatele din ambalajul curent și să respectați un interval fără comprimate timp de până la șapte zile (inclusiv zilele în care comprimatele au fost uitate) și apoi să continuați cu un nou ambalaj.
Dacă au fost omise multe comprimate din pachetul actual și sângerarea de sevraj nu apare în primul interval regulat fără comprimate, nu poate fi exclusă posibilitatea unei sarcini în curs de desfășurare.
Tulburări gastrointestinale
Dacă apar vărsături sau diaree în decurs de 3-4 ore de la administrarea comprimatului, este posibil ca comprimatul să nu fi fost complet absorbit de organism.În acest caz, trebuie luat un comprimat cât mai curând posibil.
Dacă au trecut mai mult de 12 ore, urmați recomandările din secțiunea 4.2 referitoare la omiterea unor comprimate. Dacă pacientul nu dorește să schimbe programul obișnuit de dozare, comprimatul (sau comprimatele) necesar trebuie retras dintr-un ambalaj nou.
Cum să întârziați sau să modificați perioada de retragere
Pentru a întârzia menstruația, Effiprev trebuie administrat în continuare prin trecerea de la un pachet la altul după terminarea pachetului anterior, fără a respecta intervalul fără comprimate. În timpul utilizării celui de-al doilea ambalaj, pacientul poate observa sângerări de depistare sau sângerare de retragere în zilele de administrare a comprimatelor.
Dacă femeia dorește să își schimbe menstruația într-o altă zi a săptămânii decât se întâmplă odată cu programul curent, durata intervalului fără tablete poate fi scurtată la zilele dorite. Cu toate acestea, cu cât este mai scurtă perioada. , cu atât este mai mare probabilitatea depistării sau sângerării de sevraj în timp ce luați al doilea pachet (similar cu momentul în care doriți să vă întârziați menstruația).
04.3 Contraindicații
În prezența următoarelor tulburări și condiții, este contraindicată utilizarea contraceptivelor orale combinate. În cazul apariției primei tulburări enumerate mai jos în timpul utilizării comprimatelor contraceptive combinate, administrarea trebuie întreruptă imediat.
Contraceptivele hormonale combinate (COC) nu trebuie utilizate în următoarele condiții:
- Prezență sau risc de tromboembolism venos (TEV)
• Tromboembolism venos - curent (cu aport anticoagulant) sau TEV anterior (de exemplu, tromboză venoasă profundă [TVP] sau embolie pulmonară [PE])
• Predispoziție cunoscută ereditară sau dobândită la tromboembolism venos, cum ar fi rezistența la proteina C activată (inclusiv factorul V Leiden), deficit de antitrombină III, deficit de proteină C, deficit de proteină S
• Chirurgie majoră cu imobilizare prelungită (vezi pct. 4.4)
• Risc ridicat de tromboembolism venos datorat prezenței mai multor factori de risc (vezi pct. 4.4)
- Prezență sau risc de tromboembolism arterial (ATE)
• Tromboembolism arterial - tromboembolism arterial curent sau anterior (de exemplu, infarct miocardic) sau afecțiuni prodromale (de exemplu, angina pectorală)
• Boală cerebrovasculară - accident vascular cerebral curent sau anterior sau afecțiuni prodromale (de exemplu atac ischemic tranzitor (atac ischemic tranzitor, TIA))
• Predispoziție cunoscută ereditară sau dobândită la tromboembolismul arterial, cum ar fi hiperhomocisteinemia și anticorpii antifosfolipidici (anticorpi anticardiolipină, lupus anticoagulant)
• Istoricul migrenei cu simptome neurologice focale
• Un risc ridicat de tromboembolism arterial datorat prezenței mai multor factori de risc (vezi pct. 4.4) sau prezenței unui factor de risc grav, cum ar fi:
- diabet zaharat cu simptome vasculare
- hipertensiune arterială severă
- dislipoproteinemie severă
- hipersensibilitate la substanța activă sau la oricare dintre excipienții enumerați la punctul 6.1;
- eveniment cerebrovascular actual sau anterior;
- boală hepatică severă în fază activă sau în istorie, dacă valorile testelor funcției hepatice nu au revenit încă la normal;
- tumoare hepatică în acțiune (benignă sau malignă) sau în anamneză;
- Cancere cunoscute sau suspectate de dependență de steroizi sexuali (cancere ale organelor genitale sau ale sânilor);
- hemoragie vaginală de origine necunoscută;
- pancreatită curentă sau anterioară dacă este asociată cu hipertrigliceridemie severă;
- insuficiență renală severă sau insuficiență renală acută.
04.4 Avertismente speciale și precauții adecvate pentru utilizare
Avertizări
Dacă este prezentă oricare dintre condițiile sau factorii de risc menționați mai jos, adecvarea EFFIPREV trebuie discutată cu femeia.
În cazul înrăutățirii sau apariției pentru prima dată a oricăruia dintre acești factori sau condiții de risc, femeia trebuie să consulte medicul pentru a stabili dacă utilizarea EFFIPREV trebuie întreruptă.
Riscul de tromboembolism venos (TEV)
Utilizarea oricărui contraceptiv hormonal combinat (COC) are ca rezultat un risc crescut de tromboembolism venos (TEV) comparativ cu lipsa utilizării. Produsele care conțin levonorgestrel, norgestimat sau noretisteronă sunt asociate cu un risc mai mic de TEV. Nu se știe încă în riscul asociat cu EFFIPREV se compară cu aceste produse cu risc mai redus. Decizia de a utiliza un alt produs decât cele asociate cu un risc mai mic de TEV trebuie luată numai după discuții cu femeia pentru a se asigura că înțelege riscul TEV asociat cu CHC, modul în care factorii de risc actuali afectează acest risc și faptul că riscul de a dezvolta un TEV este cel mai mare în primul an de utilizare. Există, de asemenea, unele dovezi că riscul crește atunci când se ia un COC este reluat după o pauză de 4 sau mai multe săptămâni.
Având în vedere posibilitatea de a afecta grav sănătatea (vezi pct. 4.8), în cazul persistenței factorilor de risc (cum ar fi varicele, flebita și tromboza avansate, prezența bolilor de inimă, obezitatea, tulburările de coagulare a sângelui), este necesar să se evalueze atenție cu privire la posibilele riscuri și beneficii ale utilizării contraceptivelor orale combinate înainte de a începe tratamentul cu Effiprev.
Aproximativ 2 din 10.000 de femei care nu utilizează CHC și care nu sunt însărcinate vor dezvolta un TEV pe o perioadă de un an. Cu toate acestea, la o femeie singură, riscul poate fi mult mai mare, în funcție de factorii de risc care stau la baza acesteia (vezi mai jos).
Studii epidemiologice la femei care utilizează contraceptive orale combinate cu doze mici (
Se estimează că din 10.000 de femei care utilizează un CHC care conține levonorgestrel, aproximativ 61 vor dezvolta un TEV într-un an.
Date epidemiologice limitate sugerează că riscul de TEV asociat cu COC care conțin dienogest poate fi similar cu riscul asociat cu COC care conține levonorgestrel.
Numărul TEV pe an este mai mic decât numărul așteptat la femeile însărcinate sau postpartum.
TEV poate fi fatală în 1-2% din cazuri.
1 Valoarea medie a intervalului de 5-7 la 10.000 de femei / ani, pe baza unui risc relativ de aproximativ 2,3-3,6 pentru COC care conțin levonorgestrel comparativ cu neutilizarea.
Foarte rar, tromboza a fost raportată la utilizatorii de CHC în alte vase de sânge, de exemplu venele și arterele hepatice, mezenterice, renale sau retiniene.
Factori de risc pentru TEV
Riscul de complicații tromboembolice venoase la utilizatorii de CHC poate crește substanțial dacă sunt prezenți factori de risc suplimentari, mai ales dacă există mai mulți factori de risc (vezi tabelul).
EFFIPREV este contraindicat dacă o femeie are mai mulți factori de risc care îi cresc riscul de tromboză venoasă (vezi pct. 4.3). Dacă o femeie are mai mult de un factor de risc, este posibil ca riscul crescut să fie mai mare decât suma factorilor individuali; în acest caz, trebuie luat în considerare riscul ei total de TEV. Dacă raportul beneficiu-risc este considerat a fi negativ , nu trebuie prescris un CHC (vezi pct. 4.3).
Tabel: Factori de risc pentru TEV
Nu există un acord cu privire la rolul posibil al varicelor și al tromboflebitei superficiale în debutul și progresia trombozei venoase.
Trebuie luat în considerare riscul crescut de tromboembolism în timpul sarcinii, în special în perioada de 6 săptămâni a puerperiului (pentru informații despre „Fertilitatea, sarcina și alăptarea”, vezi pct. 4.6.
Simptome ale TEV (tromboză venoasă profundă și embolie pulmonară)
Dacă apar simptome de acest tip, femeile trebuie să solicite asistență medicală imediată și să le informeze că iau un CHC.
Simptomele trombozei venoase profunde (TVP) pot include:
- umflarea unilaterală a piciorului și / sau piciorului sau de-a lungul unei vene din picior;
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită numai în picioare sau în mers;
- senzație crescută de căldură la piciorul afectat; pielea roșie sau decolorată a piciorului.
Simptomele emboliei pulmonare (PE) pot include:
- debut brusc și inexplicabil al dificultății de respirație și respirație rapidă;
- tuse bruscă care poate fi asociată cu hemoptizie;
- durere ascuțită în piept;
- amețeală ușoară severă sau amețeli;
- bătăi rapide sau neregulate ale inimii.
Unele dintre aceste simptome (cum ar fi „scurtarea respirației” și „tusea”) sunt nespecifice și pot fi interpretate greșit ca evenimente mai frecvente sau mai puțin grave (de exemplu, infecții ale tractului respirator).
Alte semne de ocluzie vasculară pot include: durere bruscă, umflături sau o decolorare albastru pal a unei „extremități”.
Dacă ocluzia are loc în ochi, simptomele pot varia de la estomparea nedureroasă a vederii până la pierderea vederii. Uneori pierderea vederii apare aproape imediat.
Riscul de tromboembolism arterial (ATE)
Studiile epidemiologice au asociat utilizarea CHC cu un risc crescut de tromboembolism arterial (infarct miocardic) sau de accidente cerebrovasculare (de exemplu atac ischemic tranzitor, accident vascular cerebral). Evenimentele tromboembolice arteriale pot fi fatale.
Factorii de risc ai ATE
Riscul de complicații tromboembolice arteriale sau un accident cerebrovascular la utilizatorii de CHC crește în prezența factorilor de risc (vezi tabelul). Effiprev este contraindicat dacă o femeie are un factor de risc grav sau mai mulți factori de risc pentru ATE care îi cresc riscul de tromboză arterială (vezi pct. 4.3). Dacă o femeie are mai mult de un factor de risc, este posibil ca creșterea riscului să fie mai mare decât suma factorilor individuali; în acest caz, trebuie luat în considerare riscul său total. Dacă raportul beneficiu-risc este considerat a fi negativ, nu trebuie prescris un CHC (vezi pct. 4.3).
Tabel: Factori de risc ai ATE
Simptomele ATE
Dacă apar simptome de acest tip, femeile trebuie contactați imediat un profesionist din domeniul sănătății și informați-l că iau un CHC.
Simptomele unui accident cerebrovascular pot include:
- amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
- dificultate bruscă la mers, amețeli, pierderea echilibrului sau coordonării;
- confuzie bruscă, dificultate în elocution sau înțelegere;
- dificultate bruscă de a vedea în unul sau ambii ochi;
- migrenă bruscă, severă sau prelungită fără cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii.
Simptomele temporare sugerează că este un atac ischemic tranzitor (TIA).
Simptomele infarctului miocardic (MI) pot include:
- durere, disconfort, presiune, greutate, senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- disconfort iradiat spre spate, maxilar, gât, brațe, stomac;
- senzație de plenitudine, indigestie sau sufocare;
- transpirații, greață, vărsături sau amețeli;
- slăbiciune extremă, anxietate sau dificultăți de respirație;
- bătăi rapide sau neregulate ale inimii.
Tumori
Un risc crescut de cancer de col uterin a fost raportat în unele studii la femei pe tratament pe termen lung cu COC; cu toate acestea, rămâne încă controversat în ce măsură acest rezultat trebuie atribuit efectelor confuze pentru interpretarea rezultatului în sine (cum ar fi comportamentul sexual, incidența infecției cu papilomavirus uman etc.).
O meta-analiză a 54 de studii epidemiologice a constatat că există un risc relativ ușor crescut (RR = 1,24) de diagnostic al cancerului de sân la femeile care utilizează în prezent COC. Acest risc în exces scade peste 10 ani după întreruperea tratamentului cu COC. Pentru mai multe informații, vezi pct. 4.8.
Cancerul de sân aparține familiei tumorilor maligne hormonodependente. Unele afecțiuni precum menarhul precoce, menopauză târzie (după vârsta de 52 de ani), starea de nuliparitate, prezența ciclurilor anovulatorii etc., au fost recunoscute de mult ca factori de risc pentru dezvoltarea cancerului de sân. Acești factori de risc cresc posibilitatea efectelor hormonale în patogeneza cancerului de sân. Receptorii hormonali joacă un rol central în biologia cancerului de sân. Unii dintre acești receptori hormonali induc factori de creștere, cum ar fi transformarea factorului de creștere alfa (TGF-alfa).
Estrogenul și progestogenul afectează proliferarea celulelor cancerului de sân. Printre altele, aceasta reprezintă rațiunea biologică pentru tratamentul farmacologic al cancerului de sân pozitiv la receptorul hormonal postmenopauzal.
Numeroase studii epidemiologice privind legătura dintre utilizarea contraceptivelor orale combinate și cancerul de sân recunosc că dezvoltarea cancerului de sân la femeile de vârstă mijlocie este legată de utilizarea precoce și extinsă a contraceptivelor orale combinate. Cu toate acestea, acesta este doar un factor printre factorii posibili implicați.
În cazuri rare, s-au observat tumori hepatice benigne și foarte rar tumori hepatice maligne la femeile care au luat contraceptive orale pe termen lung. În cazuri izolate, aceste tumori au dus la o hemoragie abdominală care pune viața în pericol. Posibilitatea de neoplazie hepatică trebuie considerată ca un diagnostic diferențial în prezența durerii severe la nivelul abdomenului superior, hepatomegalie sau semne sugestive de hemoragie intraabdominală.
Alte conditii
Dacă hipertrigliceridemia este prezentă în istoricul personal sau familial al pacientului, utilizarea COC poate crește riscul de a dezvolta pancreatită.
Deși creșterea tensiunii arteriale este o apariție frecventă la femeile care iau COC, creșterea relevantă clinic a tensiunii arteriale este un eveniment rar. Cu toate acestea, dacă hipertensiunea se dezvoltă în timpul tratamentului cu COC, tratamentul trebuie oprit și trebuie instituită o terapie antihipertensivă adecvată. După rezolvarea cu succes a stării hipertensive, va fi posibilă reluarea tratamentului cu contraceptive orale combinate, dacă medicul consideră că este adecvat din punct de vedere clinic.
Dacă, în timpul utilizării unui COC în prezența unei stări hipertensive preexistente, se observă valori crescute constant ale tensiunii arteriale sau o creștere semnificativă a tensiunii arteriale care nu răspund în mod adecvat la tratamentul antihipertensiv, COC trebuie întrerupt.
Dacă se consideră adecvat, utilizarea COC poate fi reluată dacă valorile normotensive sunt înregistrate după terapia antihipertensivă.
Deși nu a fost dovedită nicio relație de cauzalitate, următoarele boli / condiții se agravează atât cu utilizarea COC, cât și cu sarcina: icter colestatic și / sau prurit colestatic, calculi biliari, porfirie, lupus eritematos sistemic, sindrom uremic hemolitic, coreea Sydenham, herpes gestațional, tulburări de auz cauzate prin otoscleroza urechii medii.
Dacă este prezentă boală hepatică activă sau cronică, utilizarea COC trebuie suspendată până când testele funcției hepatice vor reveni la normal.
Repetarea icterului colestatic și / sau a mâncărimii deja manifestate în timpul sarcinii sau în timpul tratamentului anterior cu steroizi sexuali necesită întreruperea contraceptivelor hormonale.
COC-urile pot reduce toleranța la glucoză și pot crește cererea de insulină în țesuturile periferice; cu toate acestea, nu este de obicei necesară schimbarea regimului antidiabetic la femeile care iau COC. Cu toate acestea, femeile diabetice trebuie monitorizate îndeaproape, mai ales la începutul administrării comprimatelor.
Chloasma poate apărea ocazional, în special la femeile cu antecedente de chloasma gravidarum. Femeile cu tendință la cloasmă trebuie să evite expunerea la soare sau radiații ultraviolete în timp ce iau acest medicament.
La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau exacerba simptomele angioedemului.
În timpul utilizării COC a fost raportată agravarea depresiei endogene sau a epilepsiei.
Utilizarea estrogenului la fete poate provoca închiderea prematură a epifizei cu reducerea în consecință a înălțimii finale la vârsta adultă.
Compușii care conțin progestativi pot prezenta proprietăți antagoniste ale aldosteronului, care pot avea un impact major asupra nivelului de potasiu.
Examinări / vizite medicale
Înainte de inițierea sau reluarea utilizării Effiprev, trebuie luate un istoric medical complet (inclusiv antecedente familiale) și trebuie exclusă sarcina. Tensiunea arterială trebuie măsurată și trebuie efectuat un examen clinic, ghidat de contraindicații (vezi pct. 4.3) și este important să atrageți atenția femeii asupra informațiilor referitoare la tromboza venoasă sau arterială, inclusiv riscul asociat cu Effiprev comparativ cu alte CHC, simptomele TEV și ATE, factorii de risc cunoscuți și ce trebuie făcut în cazul de suspiciune de tromboză.
Femeia ar trebui, de asemenea, să fie informată cu privire la necesitatea de a citi cu atenție prospectul și de a urma sfaturile acestuia. Frecvența și tipul examinărilor ar trebui să se bazeze pe liniile directoare stabilite și ar trebui să fie adaptate fiecărei femei.
Femeile trebuie informate că contraceptivele hormonale nu protejează împotriva infecțiilor cu HIV (SIDA) și a altor boli cu transmitere sexuală.
Controalele medicale periodice periodice sunt importante, deoarece unele contraindicații sau factori de risc pot apărea mai întâi în timpul utilizării COC.
Eficacitate redusă
Eficacitatea COC poate fi redusă în următoarele circumstanțe: dacă pacientul nu ia comprimatele în mod regulat, în prezența vărsăturilor sau a diareei severe (vezi pct. 4.2) sau din cauza interacțiunilor cu alte medicamente (vezi pct. 4.5).
Anomalii de control al ciclului
Luarea de contraceptive orale poate provoca sângerări vaginale neregulate (spotting sau sângerări de sevraj), în special în primele luni de utilizare. De aceea, este recomandabil să evaluați orice pierdere neregulată de sânge numai după ce a fost atins un echilibru hormonal, care apare de obicei după trei tratamente. cicluri.
Dacă sângerările neregulate persistă sau apar după cicluri anterioare regulate, trebuie excluse posibile cauze non-hormonale și trebuie puse în aplicare măsuri de diagnostic adecvate, inclusiv posibil chiuretaj de diagnostic, pentru a exclude malignitatea sau sarcina.
Ocazional, sângerarea de sevraj poate să nu apară deloc în zilele libere. Dacă comprimatele au fost luate corect (conform instrucțiunilor de la punctul 4.2), este foarte puțin probabil să fiți gravidă.Dacă sângerarea de retragere nu apare la sfârșitul celui de-al doilea pachet de comprimate sau dacă femeia nu a urmat sfaturile de mai sus, sarcina trebuie exclusă înainte de a începe un nou pachet.
Interacțiunile metabolice care duc la creșterea clearance-ului hormonilor sexuali pot induce sângerări de sevraj sau pot reduce acțiunea contraceptivă (vezi pct. 4.5).
Preparatele pe bază de plante care conțin sunătoare (Hypericum perforatum) nu trebuie administrate concomitent cu Effiprev, deoarece acestea pot duce la o reducere potențială a eficacității contraceptive (vezi pct. 4.5).
Effiprev conține lactoză, glucoză și lecitină (din soia). Pacienții cu probleme ereditare rare de intoleranță la galactoză, deficit de lactază Lapp, malabsorbție la glucoză-galactoză sau alergie la arahide și soia nu trebuie să ia acest medicament.
04.5 Interacțiuni cu alte medicamente și alte forme de interacțiune
Interacțiuni cu alte medicamente
Mai multe medicamente care măresc eliminarea hormonilor sexuali pot induce sângerări de sevraj sau pot reduce acțiunea contraceptivă. Aceste interacțiuni au fost demonstrate în cazul hidantoinei, barbituricelor, primidonei, carbamazepinei și rifampicinei. Se suspectează o interacțiune și în cazul rifabutinei, nevirapină, oxicarbazepină, topiramat, felbamat, ritonavir, nelvinafir, griseofulvină și preparate pe bază de plante care conțin sunătoare (Hypericum perforatum). Aceste medicamente cresc inducția enzimelor hepatice.
O reducere a eficacității COC este posibilă și cu unele antibiotice (cum ar fi ampicilina sau tetraciclina), deși mecanismul acestui efect nu a fost încă elucidat.
Femeile care urmează tratament pe termen scurt (până la o săptămână) cu oricare dintre clasele de medicamente de mai sus, trebuie să utilizeze măsuri contraceptive suplimentare (de exemplu, o metodă de barieră) în timp ce iau medicamentul concomitent și timp de 7 zile după oprirea medicamentului.
Tratamentul concomitent cu rifampicină necesită adoptarea unor măsuri contraceptive suplimentare (de exemplu, o metodă de barieră) în timp ce luați medicamentul concomitent și timp de 4 săptămâni după întreruperea acestuia. Dacă administrarea concomitentă a medicamentului continuă chiar și după sfârșitul ambalajului, următorul ambalaj al acestuia trebuie început fără a respecta intervalul obișnuit de administrare.
În cazul tratamentului de lungă durată cu inductori ai enzimelor hepatice, doza de steroizi contraceptivi trebuie crescută. Dacă doza mare induce efecte secundare (de exemplu, sângerări neregulate) sau dacă pare ineficientă, trebuie utilizată o altă metodă de contracepție non-hormonală.
Inhibitorii cunoscuți ai enzimei CYP3A4, cum ar fi antifungicele azolice, cimetidina, verapamilul, macrolidele, diltiazemul, antidepresivele și sucul de grapefruit pot crește nivelurile plasmatice ale dienogestului.
Contraceptivele orale pot interfera cu metabolismul altor medicamente. În consecință, concentrațiile plasmatice și tisulare pot fi crescute (de exemplu, ciclosporină) sau scăzute (de exemplu, lamotrigină).
Compusul progestogen poate interacționa cu inhibitori ECA, antagoniști ai receptorilor angiotensinei II, diuretice care economisesc potasiu, antagoniști ai aldosteronului și medicamente antiinflamatoare nesteroidiene.
În studii in vitro dienogest nu a inhibat funcția sistemului enzimatic al citocromului P450 la doza utilizată, prin urmare interacțiunile cu privire la acest sistem enzimatic nu sunt concepute.
Teste de laborator
Utilizarea steroizilor contraceptivi poate afecta rezultatele unor teste de laborator, inclusiv parametrii biochimici ai funcției hepatice, tiroidiene, suprarenale și renale, nivelurile proteinelor plasmatice (cum ar fi globulina care leagă corticosteroizii) și fracțiunile lipidice / lipoproteinele, parametrii metabolismului glucozei și cei ai coagulare și fibrinoliză Totuși, aceste variații rămân în limite normale.
Notă: Informațiile privind SMPC ale medicamentelor utilizate concomitent trebuie consultate pentru a identifica interacțiunile potențiale.
04.6 Sarcina și alăptarea
Sarcina
Effiprev nu este indicat în timpul sarcinii.
Dacă sarcina apare în timp ce luați contraceptivul oral, tratamentul trebuie oprit imediat. Studiile epidemiologice extinse nu au arătat un risc crescut de malformații congenitale la copiii născuți de femei care au luat contraceptive orale înainte de sarcină și nici nu au fost găsite efecte teratogene asupra descendenților atunci când medicamentul a fost luat în stadiile incipiente ale gestației Aceste studii nu au fost efectuate cu Effiprev.
Deoarece sunt disponibile doar date limitate privind utilizarea Effiprev în timpul sarcinii, nu se pot trage concluzii cu privire la efectele adverse asupra sarcinii sau asupra sănătății fătului sau a nou-născutului. Până în prezent nu sunt disponibile date epidemiologice.
Studiile la animale au arătat toxicitate asupra funcției de reproducere în timpul sarcinii și alăptării (vezi pct. 5.3). Nu se cunosc efectele asupra omului. Pe baza studiilor disponibile privind utilizarea contraceptivelor orale în timpul sarcinii, nu există indicații ale unor posibile efecte teratogene.
Riscul crescut de tromboembolism în perioada postpartum trebuie luat în considerare la reluarea tratamentului cu Effiprev (vezi pct. 4.2. Și 4.4).
Timp de hrănire
Utilizarea COC în timpul alăptării poate reduce cantitatea și poate modifica compoziția laptelui matern. Cantitățile minime de substanțe active și / sau excipienți sunt excretate în laptele matern, cu efecte potențiale asupra nou-născutului. Prin urmare, mamelor care alăptează li se recomandă să nu utilizeze Effiprev.
04.7 Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Nu s-au observat efecte asupra capacității de a conduce vehicule și de a folosi utilaje.
04.8 Efecte nedorite
Descrierea unor reacții adverse
La utilizatorii de CHC a fost observat un risc crescut de evenimente trombotice și tromboembolice arteriale și venoase, inclusiv infarct miocardic, accident vascular cerebral, atacuri ischemice tranzitorii, tromboză venoasă și embolie pulmonară, iar acest risc este discutat mai detaliat în secțiunea 4.4.
Tabelul de mai jos prezintă efectele nedorite ale comprimatelor care conțin dienogest 2 mg / etinilestradiol 0,03 mg în ordinea descrescătoare a frecvenței. Aceste frecvențe sunt legate de efectele nedorite observate în timpul studiilor clinice cu dienogest 2 mg / etinilestradiol 0,03 mg comprimate (un total de 3590 femei au participat la aceste studii); debutul acestor reacții adverse poate fi legat de utilizarea Effiprev. Deoarece toate efectele secundare au avut o frecvență mai mică de 1/10, niciuna dintre ele nu a fost clasificată ca „foarte frecventă”.
Efectele nedorite au fost clasificate în conformitate cu următoarea convenție de frecvență:
Foarte frecvente (≥ 1/10)
Frecvente (≥ 1/100 până la
Mai puțin frecvente (≥ 1 / 1.000 până la
Rare (≥ 1 / 10.000a
Foarte rar (
Următoarele reacții adverse au fost raportate în timpul studiilor cu Effiprev care conțin dienogest 2 mg / etinilestradiol 0,03 mg:
Următoarele reacții adverse au fost raportate la femeile care iau COC:
- tromboembolism venos sau arterial
- evenimente cerebrovasculare;
- hipertensiune;
- tumori hepatice;
- dezvoltarea sau agravarea bolilor preexistente după utilizarea contraceptivelor orale combinate, precum boala Crohn, colita ulcerativă, porfiria, lupus eritematos sistemic, herpes gestațional, coreea Sydenham, sindromul hemolitic-uremic, icterul colestatic;
- cloasma.
Există un risc ușor crescut de cancer mamar la femeile care iau COC. Cu toate acestea, deoarece riscul de a dezvolta cancer de sân este scăzut la femeile cu vârsta sub 40 de ani, numărul de cazuri suplimentare este modest în comparație cu riscul general de cancer de sân. Pentru mai multe informații, consultați secțiunile 4.3 și 4.4.
La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau exacerba simptomele angioedemului.
Pentru mai multe informații, consultați secțiunile 4.3 și 4.4.
Raportarea reacțiilor adverse suspectate
Este important să raportați reacțiile adverse suspectate după autorizarea medicamentului. Acest lucru permite monitorizarea continuă a raportului beneficiu / risc al produsului. Profesioniștii din domeniul sănătății trebuie să raporteze orice reacții adverse suspectate prin intermediul Rețelei naționale de raportare.
04.9 Supradozaj
Toxicitatea orală acută a dienogestului și a etinilestradiolului este scăzută. Dacă o cantitate considerabilă de Effiprev este luată de un copil mic, posibilitatea de a dezvolta simptome toxice este redusă. Simptomele care pot apărea în caz de supradozaj sunt greața, vărsăturile și, la fetele tinere, sângerarea de sevraj. Nu este necesar un tratament special. Dacă este necesar, poate fi utilizat un tratament simptomatic.
05.0 PROPRIETĂȚI FARMACOLOGICE
05.1 Proprietăți farmacodinamice
Grupa farmacoterapeutică: progestativi și estrogeni, combinație fixă.
Codul ATC: G03AA.
Effiprev este un contraceptiv oral combinat cu efect anti-androgen care conține etinilestradiol ca estrogen și dienogest ca progestin.
Mecanism de acțiune
Efectul contraceptiv al Effiprev se bazează pe interacțiunea mai multor factori, dintre care cei mai importanți sunt inhibarea ovulației și modificările mucusului cervical.
Etinilestradiolul este un estrogen sintetic puternic, activ pe cale orală. La fel ca estradiolul natural, etinilestradiolul are un efect proliferativ în epiteliul organelor genitale feminine. Stimulează producția de mucus cervical, reduce vâscozitatea și mărește fibrozitatea. L "Etinilestradiolul favorizează creșterea canalele de lapte și inhibă alăptarea. "Etinilestradiolul stimulează retenția de apă extracelulară. Etinilestradiolul influențează parametrii metabolismului lipidelor și carbohidraților, hemostazei, sistemului renină-angiotensină-aldosteron și legării proteinelor.
Dienogest este un derivat al nortestosteronului, care are o afinitate de 10-30 de ori mai mică față de receptorii de progesteron in vitro decât alți progestativi sintetici. In vivo dienogest nu a prezentat efecte semnificative androgenice, mineralocorticoide sau glucocorticoide.
Administrat ca monoterapie, dienogest inhibă ovulația la o doză de 1 mg / zi.
05.2 Proprietăți farmacocinetice
Etinilestradiol
Absorbţie
Etinilestradiolul administrat oral este absorbit rapid și complet.După administrarea Effiprev, concentrațiile serice maxime de aproximativ 67 pg / ml sunt atinse în 1,5-4 ore. După „absorbție și„ primul efect de trecere ”, etinilestradiolul este metabolizat pe scară largă, cu o biodisponibilitate orală medie de aproximativ 44%.
Distribuție
Etinilestradiolul se leagă puternic, dar nu în mod specific de albumina serică (aproximativ 98%) și crește nivelul seric al globulinei care leagă hormonii steroizi (SHBG). Etinilestradiolul are un volum aparent de distribuție de aproximativ 2,8-8,6 l / kg.
Biotransformare
Etinilestradiolul este conjugat atât în mucoasa intestinului subțire, cât și în ficat. Etinilestradiolul este metabolizat prin hidroxilare aromatică, cu toate acestea se generează diferite tipuri de metaboliți hidroxilați și metilați care sunt prezenți ca metaboliți liberi sau ca conjugați glucuronid sau sulfat.
Eliminare
Nivelurile serice de etinilestradiol sunt reduse după două faze cinetice diferite caracterizate prin înjumătățiri de 1 oră și 10-20 ore. Medicamentul nemodificat nu este supus excreției. Metaboliții etinilestradiolului sunt excretați în urină și bilă cu un raport de 4: 6 și un timp de înjumătățire de aproximativ 1 zi.
Stare echilibrată
Starea de echilibru este atinsă în a doua jumătate a perioadei de tratament, când nivelul seric este de două ori valoarea unei singure doze.
Dienogest
Absorbţie
Dienogest administrat pe cale orală este absorbit rapid și complet.După administrarea Effiprev, concentrațiile serice maxime de aproximativ 51 pg / ml sunt atinse în 2,5 ore. În asociere cu etinilestradiol, biodisponibilitatea medie este de aproximativ 96%.
Distribuție
Dienogest se leagă de albumina serică, dar nu de SHBG sau de globulina care leagă corticosteroizii (CBG).
Dienogest are un volum aparent de distribuție de aproximativ 37-45 l.
Biotransformare Dienogestul este metabolizat în principal prin hidroxilare; totuși, conjugarea joacă, de asemenea, un rol important în crearea de metaboliți inactivi endocrinologic. Acești metaboliți sunt eliminați rapid din plasmă, astfel încât, în afară de porțiunea neschimbată a dienogestului, nu sunt detectabile cantități semnificative de metaboliți ai acesteia în plasma umană. Clearance-ul total (Cl / F) după administrarea unei doze unice este de 3,6 l / oră.
Eliminare
Dienogest are un "timp de înjumătățire de 8,5-10,8 ore. Doar cantități neglijabile de dienogest sunt excretate nemodificate prin rinichi. După administrarea unei doze de 0,1 mg / kg, raportul dintre excreția renală și fecală este egal cu 3: 1. După administrarea orală, 86% din doză este eliminată în decurs de 6 zile; o porție considerabilă este excretată în primele 24 de ore, în principal în urină.
Stare echilibrată
Profilul farmacocinetic al dienogestului nu este afectat de nivelurile serice de SHBG. Odată cu aportul zilnic, nivelurile serice de dienogest sunt crescute de o dată și jumătate, iar starea de echilibru este atinsă după 4 zile.
05.3 Date preclinice de siguranță
În studiile pe animale s-a observat că efectul etinilestradiolului și dienogestului este limitat la proprietățile farmacologice ale ingredientelor active.
Studiile de toxicitate asupra funcției de reproducere efectuate cu dienogest au arătat efectele tipice ale progestogenilor: creșterea anomaliilor pre și postimplantare, prelungirea perioadei de gestație, creșterea mortalității neonatale la pui. Administrarea unei doze mari de dienogest la animale la sfârșitul sarcinii și alăptării poate duce la afectarea fertilității descendenților.
Etinilestradiolul reprezintă componenta estrogenică prezentă în majoritatea COC. Embriototoxicitatea a fost demonstrată la doze mari și s-au observat efecte dăunătoare asupra diferențierii organelor urogenitale.
Nu există date preclinice de toxicitate obținute pe baza studiilor convenționale care relevă riscuri particulare de genotoxicitate și potențial cancerigen după administrarea repetată a preparatului, altele decât cele raportate mai sus legate de utilizarea contraceptivelor orale combinate.
Cu toate acestea, trebuie subliniat faptul că hormonii sexuali pot favoriza creșterea țesuturilor și tumorilor specifice hormonodependente.
06.0 INFORMAȚII FARMACEUTICE
06.1 Excipienți
Miezul tabletei
Lactoză monohidrat
Stearat de magneziu
Amidon de porumb
Povidonă 30
Talc
Strat
Opaglos 2 clar, conținând:
Croscarmeloză sodică
Glucoză
Maltodextrină
Citrat de sodiu dihidrat
Lecitina din soia
06.2 Incompatibilitate
Nu este relevant.
06.3 Perioada de valabilitate
3 ani.
06.4 Precauții speciale pentru depozitare
Acest medicament nu necesită condiții speciale de păstrare.
06.5 Natura ambalajului imediat și conținutul ambalajului
Blistere din PVC / PVDC / aluminiu, ambalaje: 21 și 3x21 și 6x21 și 13 X21 comprimate filmate.
Este posibil ca nu toate mărimile de ambalaj să fie comercializate.
06.6 Instrucțiuni de utilizare și manipulare
Nu există instrucțiuni speciale pentru eliminare.
07.0 DEȚINĂTORUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
EFFIK ITALIA SpA
Via Lincoln 7 / A
20092 Cinisello Balsamo, Milano
08.0 NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
042101016 - 2 mg / 0,03 mg comprimate filmate "1 x 21 comprimate în blister din PVC / PVDC / AL
042101028- 2 mg / 0,03 mg comprimate filmate "3 x 21 comprimate în blistere din PVC / PVDC / AL
042101030 - 2 mg / 0,03 mg comprimate filmate "6 x 21 comprimate în blister din PVC / PVDC / AL
042101042- 2 mg / 0,03 mg comprimate filmate "13 x 21 comprimate în blister din PVC / PVDC / AL
09.0 DATA PRIMEI AUTORIZAȚII SAU REÎNNOIREA AUTORIZAȚIEI
ianuarie 2013