În acest videoclip vom vorbi despre unul dintre cei mai subtili dușmani ai sănătății femeilor, pe care multe femei au învățat să-l cunoască și să lupte pentru a se apăra de infecții și pentru a preveni complicațiile. Vorbesc despre virusul papiloma uman (numit și HPV), pe care în timpul lecției îl vom învăța mai strâns împreună cu consecințele infecției genitale de care este responsabilă. În primul rând, este important să clarificăm că nu există un singur tip de virus al papilomului. HPV se caracterizează de fapt printr-o variabilitate genetică, motiv pentru care cunoaștem peste 100 de serotipuri care pot infecta oamenii. Unele virusuri HPV sunt responsabile de leziuni benigne ale pielii și ale mucoaselor, precum negii, negii sau papiloamele. Alte tulpini virale, pe de altă parte, au potențial oncogen, adică sunt capabili să producă leziuni care se pot transforma într-o tumoare. Virusul papilomului, în special, este principalul factor de risc pentru cancerul de col uterin, care este diagnosticat în fiecare an la aproximativ 3.500 de italiene. Din fericire, doar o mică parte din femeile care au intrat în contact cu virusul papilomului vor avea probleme de acest tip. Aceasta este din două motive. În primul rând, în majoritatea cazurilor (aproximativ 70-90%), infecția cu HPV este eliminată de sistemul imunitar fără a provoca daune. Mai mult, în al doilea rând, în cazurile rare în care virusul supraviețuiește atacului imunitar, cancerul de col uterin se dezvoltă foarte lent și este precedat de modificări precanceroase, numite displazii. pot fi tratate eficient, înainte ca acestea să evolueze într-o tumoare, prin îndepărtarea doar a părții afectate a mucoasei, fără a compromite fertilitatea femeii.
Se estimează că peste 75% dintre femeile active sexual contractează o „infecție genitală cu HPV în timpul vieții lor, în special la începutul actului sexual”. Cu toate acestea, așa cum am văzut, doar într-o minoritate de cazuri această infecție este persistentă și poate duce la dezvoltarea unei tumori. Infecția cu virusul papilomului genital se transmite în principal prin contact sexual vaginal, anal și oral.Dintre metodele de contagiune, trebuie incluse și contactele intime manuale și schimbul de jucării sexuale contaminate de persoane infectate. Utilizarea prezervativelor, în acest caz, este, prin urmare, doar parțial eficient în prevenirea infecției, deoarece contactul cu virusul poate apărea între părțile care nu sunt acoperite de prezervativ. pielii sau membranelor mucoase. Transmiterea virusului HPV poate avea loc și indirect. În mod special expuse riscului sunt locurile care găzduiesc multe persoane, precum băi publice, vestiare sau piscine, unde este posibil contactul cu suprafețele utilizate anterior de purtătorii infecției. Prin urmare, am văzut că, în majoritatea cazurilor, infecția cu HPV este tranzitorie și se rezolvă spontan, fără a lăsa consecințe. Apărările corpului, de fapt, sunt în general capabile să reacționeze împotriva virusului, eliminându-l înainte ca acesta să poată provoca leziuni majore. nu se întâmplă, sistemul imunitar este incapabil să eradice virusul, care în acest mod, deși foarte lent, este capabil să provoace treptat probleme destul de grave. În special, dacă infecția persistă și devine cronică, după aproximativ 5 ani, leziuni precanceroase poate apărea în membrana mucoasă care acoperă colul uterin, cunoscut și sub numele de col uterin. La rândul lor, odată cu trecerea timpului (aproximativ peste 7-15 ani) aceste leziuni se pot transforma într-o tumoare. Cu toate acestea, trebuie remarcat faptul că această evoluție malignă se observă mai ales la femeile infectate cu tulpini de HPV cu un risc oncogen ridicat. În special, dintre cele peste 100 cunoscute, cele mai periculoase în acest sens sunt genotipurile 16 și 18. Cele asociate cu verucile cutanate și genitale, de exemplu, au un potențial oncogen foarte scăzut.
Pe lângă cancerul de col uterin, virusurile papilomului uman pot da naștere și altor manifestări clinice la nivel genital.Am menționat deja, de fapt, cum unele tulpini virale sunt implicate în apariția negi genitale, numite și negi ascuțite sau cozi de cocoș. despre genotipuri, altele decât cele care provoacă leziuni tumorale. În general, acești viruși se reproduc prin exploatarea celulelor pielii și a membranelor mucoase, favorizând o creștere excesivă, numită hiperplazie, care determină creșterile tipice și inestetice. Negii genitali pot fi localizați pe exterior organele genitale, în vagin, în jurul anusului și pe perineu. Negii genitali se transmit, de asemenea, prin actul sexual cu un partener infectat. Au aspectul unor mici excrescențe sau protuberanțe, ridicate sau plate, uneori dispuse în grupuri. În majoritatea cazurilor, nu provoacă durere, dar pot provoca disconfort, mâncărime sau disconfort. Aceste leziuni au un potențial oncogen foarte mic. Cu toate acestea, sunt foarte infecțioși, deci trebuie tratați. Vă reamintim că negii pot apărea și în locurile extra-genitale, cum ar fi în cavitatea bucală și pe mâini, picioare sau față. Îmi amintesc, de asemenea, cum, spre deosebire de cancerul de col uterin, negii genitali afectează și bărbații.
După această digresiune necesară asupra condiloamelor acute, să revenim la discuțiile despre cele mai periculoase tulpini de HPV, deoarece acestea sunt potențial oncogene. Acești viruși produc o infecție subtilă, deoarece, spre deosebire de negi, nu se manifestă clar. De fapt, se caracterizează prin modificări asimptomatice care afectează membranele mucoase genitale, de obicei ale gâtului uterin. Absența simptomelor, printre altele, favorizează răspândirea lor, deoarece majoritatea persoanelor afectate nu sunt conștiente de procesul infecțios în desfășurare. Cu toate acestea, există unele semne care pot sugera o „infecție uterină și vă pot pune în alertă. Simptomele frecvente includ sângerări neobișnuite, în special după actul sexual, și dureri la nivelul spatelui inferior, la urinare sau în timpul actului sexual. În prezența acestor manifestări, este recomandabil să vă adresați medicului dumneavoastră sau ginecologului.
În timpul unui examen ginecologic, medicul caută orice modificări asociate cu infecția cu virusul papiloma. Testul Pap își asumă o importanță deosebită, pe care o vom discuta mai detaliat în următorul videoclip. De fapt, această examinare, dacă este efectuată în mod regulat, permite excluderea prezenței celulelor maligne, prin urmare poate identifica o leziune genitală „periculoasă” timpuriu, chiar înainte de a evolua în carcinom. Din acest motiv, frotiul Papanicolau face parte din programul de screening al cancerului de col uterin. Dacă, din rezultatele testului pap, există indicații ale leziunilor demne de studiat în continuare, ginecologul poate verifica colixul uterin cu o colposcopie. Examenul colposcopic permite vizualizarea mărită a țesuturilor și aprofundează analiza leziunilor suspecte. În timpul colposcopiei, se pot efectua biopsii vizate, adică prelevarea unei cantități mici de țesut de pe suprafața gâtului și din canalul cervical al uterului. Aceste probe vor fi apoi supuse unor analize citologice și teste pentru căutarea ADN-ului viral.
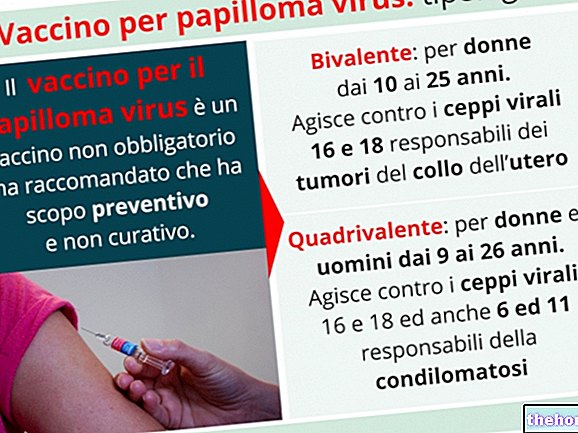
În prezent nu există nici un remediu pentru infecția cu HPV. Cu toate acestea, este posibil să se trateze cu succes leziunile pretumore cauzate de virus. Amintiți-vă că leziunile HPV suferă adesea regresie spontană, astfel încât multe cazuri de displazie ușoară nu sunt tratate, ci sunt monitorizate doar în timp. Atunci când este necesar, leziunile precanceroase ale colului uterin sunt înlăturate cu mici proceduri chirurgicale conservatoare sau prin terapie cu laser. În cazurile în care tumora s-a dezvoltat deja, opțiunile terapeutice includ îndepărtarea parțială sau totală a uterului, chimioterapia și radioterapia.În ceea ce privește verucile genitale, o aplicare de soluții chimice sau un tratament cu laser. După cum vom vedea în următorul videoclip, de câțiva ani, este disponibil un vaccin care protejează colul uterin de cele mai periculoase tulpini de HPV, util mai ales dacă este efectuat înainte de începerea vieții sexuale.