În ultimul episod am văzut ce sunt diverticulii, de ce se formează în colon și în ce condiții se pot inflama. Astăzi vom investiga care tulburări pot determina diverticulita și cum „poate fi diagnosticată și tratată. Cu toate acestea, înainte de a continua, este utilă o scurtă revizuire.
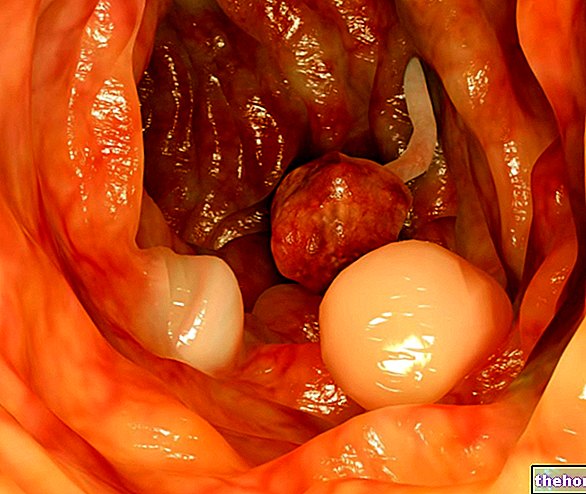
Diverticulele colonului sunt mici proeminențe, asemănătoare buzunarelor sau sacilor, prezente de-a lungul pereților intestinului. Prezența acestor diverticuli este indicată de termenul medical diverticuloză și, în general, nu creează tulburări semnificative pacientului. diverticulul se datorează în esență adăugării a doi factori: pe de o parte avem slăbirea stratului muscular prezent în pereții colonului, pe de altă parte o creștere a presiunii care vine din interior. Datorită acestei creșteri a presiunii, adesea legată de probleme de constipație, există o prăbușire a peretelui intestinal în punctele de rezistență minimă, astfel încât mucoasa este extrovertită, originând diverticulul. Diverticulele se pot forma în diferite secțiuni ale tractului digestiv, dar sunt mai frecvente în ultima secțiune a intestinului. Prin urmare, în aceste episoade, ne concentrăm exclusiv asupra diverticulilor colonului. În sine, diverticuloza nu ar fi deosebit de problematică, cu excepția faptului că în anumite condiții diverticulul se poate inflama. În astfel de circumstanțe, nu mai vorbim de diverticuloză, ci de diverticulită, o patologie care poate avea consecințe grave pentru pacient. Diverticulita este o boală infecțioasă; de fapt, procesul inflamator este legat de proliferarea excesivă a anumitor bacterii, care găsesc un habitat ideal în materialul fecal care stagnează în diverticuli.
Tocmai pentru că prezența diverticulilor este adesea asimptomatică, în multe cazuri descoperirea lor este complet cauzală. De exemplu, medicul poate observa diverticuli grație unui examen radiologic al sistemului digestiv sau în timpul unei colonoscopii efectuate din alte motive. Pe de altă parte, când diverticulii se inflamează, pacientul însuși își dă seama că ceva din intestin nu funcționează corect. De fapt, diverticulita este însoțită de mai multe simptome. Cea mai frecventă este, fără îndoială, durerea abdominală, care apare brusc și deseori tinde să se concentreze în abdomenul stâng și inferior, unde se află sigma. Vă reamintesc că sigma este una dintre ultimele întinderi ale intestinului și datorită presiunea cea mai mare reprezintă un loc preferențial pentru formarea diverticulilor. În plus față de durerile abdominale, diverticulita poate fi asociată cu greață, vărsături, febră, balonare, balonare și alternare constipație-diaree. În multe cazuri, aceste simptome sunt confundate cu cele ale altor tulburări intestinale și, din acest motiv, sunt cel mai adesea subestimate de pacient.
Păcat, totuși, că neglijarea inflamației diverticulului poate fi foarte riscantă. La rândul său, diverticulita poate duce la diverse complicații, de la extinderea procesului inflamator la structurile din apropiere până la perforarea peretelui intestinal. Să le vedem pe scurt în detaliu. În primul rând, dacă infecția care cauzează diverticulită se agravează, aceasta poate provoca formarea abceselor locale, care sunt buzunare mici umplute cu puroi. Dacă aceste saci izbucnesc, pot da naștere la fistule, care sunt canaliculi care leagă partea afectată a colonului și un organ din apropiere, cum ar fi vezica urinară sau pielea. Episoadele repetate de diverticulită pot duce la apariția altor complicații, cum ar fi ocluzia lumenului intestinal; această obstrucție este legată de creșterea țesutului inflamator, asemănător cicatricilor. Leziunile pot sângera și ele, iar această sângerare este adesea evidentă în prezența sângelui în scaun. În cazuri severe, dar din fericire rare, ruperea unui diverticul inflamat se poate transforma în peritonită. De fapt, bacteriile pot scăpa de deschiderea intestinală și prin peritoneu se pot răspândi în alte organe și în întregul organism provocând așa-numita septicemie, o infecție generalizată care este adesea letală.
În ceea ce privește diagnosticul, prezența diverticulilor poate fi evidențiată prin diferite examinări instrumentale. Acestea includ așa-numita clismă cu bariu cu dublu contrast și tomografia computerizată pe care o cunoaștem cu toții sub denumirea de CT. Colonoscopia poate evidenția și prezența diverticulitei și a oricăror leziuni ale peretelui intestinal. Cu toate acestea, trebuie remarcat faptul că colonoscopia și clisma de bariu nu sunt recomandate în faza acută a diverticulitei, din cauza riscului de perforare a colonului. În aceste cazuri, este de preferat să se recurgă la CT, care este esențială pentru a exclude alte patologii, pentru a evalua gradul de severitate al bolii și pentru a ghida managementul terapeutic.
În general, în fața diverticulitei, medicul recomandă terapia medicamentoasă susținută de o dietă lipsită de iritanți și inițial săracă în fibre. Având în vedere natura infecțioasă a bolii, cele mai frecvent utilizate medicamente sunt antibioticele. În plus, pot fi indicate și medicamente care ajută la controlul durerii și spasmului colic, prin urmare, analgezice și antispastice. Doar în unele cazuri selectate, este necesar să se recurgă la o intervenție chirurgicală. De exemplu, intervenția chirurgicală poate fi luată în considerare atunci când episoadele de diverticulită sunt recurente și dacă au apărut complicații periculoase. În funcție de caz, intervenția poate include îndepărtarea colonului bolnav, cu reunirea celor două părți sănătoase rămase, drenarea unui abces sau o colostomie temporară. În acest din urmă caz, colonul este făcut să curgă spre exterior, prin peretele abdominal, pentru a devia conținutul intestinal pentru a permite timp bolii să se vindece fără contaminarea scaunului. A doua intervenție chirurgicală pentru restabilirea pasajului intestinal normal.
Prevenirea diverticulilor de colon și a complicațiilor acestora înseamnă adoptarea unor reguli comportamentale corecte, atât la masă, cât și în viața de zi cu zi. Pentru a menține intestinul cât mai regulat posibil, se recomandă o dietă echilibrată și un aport bun de fibre, însoțit de un aport abundent de apă. Deși este recomandată o dietă bogată în fibre, nu exagerați. În special, o regulă dietetică clasică prevede limitarea tuturor acelor legume sau fructe care lasă o componentă mare de fibre în intestin, cum ar fi cele bogate în semințe. Prin urmare, alimentele precum leguminoasele, roșiile, căpșunile, kiwii, castraveții, strugurii, smochinele și fructele uscate ar trebui să fie limitate. Anghinarea și feniculul pot complica, de asemenea, starea inflamației. Toate aceste recomandări ar fi justificate de faptul că excesul de semințe și fibre tinde să se stabilească în diverticuli, favorizând creșterea bacteriilor și inflamația acestora. Cu toate acestea, nu toți medicii sunt de acord că această regulă dietetică este utilă. Fibrele deoparte, este. este, de asemenea, important să urmați o dietă fără iritanți, cum ar fi condimentele picante, alcoolul, ceaiul, cafeaua, băuturile carbogazoase, ciocolata și în special alimentele grase. Aceste alimente ar putea, de fapt, să promoveze inflamația diverticulului. timp până la activitatea fizică regulată: plimbările lungi sunt, de asemenea, bune, deoarece mișcarea ajută la menținerea tonusului mușchilor peretelui abdominal și, de asemenea, îmbunătățește motilitatea intestinală.