Ingrediente active: etinilestradiol, acetat de clormadinonă
BELARA 0,03 mg / 2 mg comprimate filmate
De ce se folosește Belara? Pentru ce este?
Lucruri importante de știut despre contraceptivele hormonale combinate (COC):
- Acestea sunt una dintre cele mai fiabile metode contraceptive reversibile, atunci când sunt utilizate corect
- Ele cresc ușor riscul de a avea cheaguri de sânge în vene și artere, în special în primul an de administrare sau la reluarea unui contraceptiv hormonal combinat după o pauză de 4 sau mai multe săptămâni
- Aveți grijă și consultați-vă medicul dacă credeți că aveți simptome ale unui cheag de sânge (vezi secțiunea „cheaguri de sânge”)
BELARA este un contraceptiv hormonal oral. Aceste produse care conțin doi hormoni, cum ar fi BELARA, sunt numite și contraceptive hormonale combinate (COC). Cele 21 de tablete ale unui blister conțin aceeași cantitate din cei doi hormoni și, prin urmare, BELARA este numită și „pilula monofazică”.
Alte contraceptive hormonale, cum ar fi BELARA, nu vă protejează de SIDA (infecția cu HIV) sau de alte boli cu transmitere sexuală. Numai prezervativele vă pot ajuta să vă protejați.
Contraindicații Când Belara nu trebuie utilizat
Note generale
Înainte de a începe să utilizați BELARA, ar trebui să citiți informațiile despre cheagurile de sânge din secțiunea 2. Este deosebit de important să citiți simptomele unui cheag de sânge (vezi secțiunea „cheaguri de sânge”).
Înainte de a lua BELARA, medicul dumneavoastră va fi supus unui examen general și ginecologic amănunțit, va exclude sarcina, va lua în considerare contraindicațiile și măsurile de precauție și, în cele din urmă, va decide dacă BELARA este potrivit pentru dumneavoastră. Această vizită trebuie făcută în fiecare an în timp ce luați BELARA.
Nu luați BELARA
Nu luați BELARA dacă aveți oricare dintre condițiile enumerate mai jos. Dacă aveți oricare dintre condițiile enumerate mai jos, vă rugăm să vă adresați medicului dumneavoastră. Medicul dumneavoastră va discuta cu dumneavoastră alte metode de control al nașterii care ar putea fi mai potrivite pentru dumneavoastră.
- dacă sunteți alergic la etinilestradiol sau acetat de clormadinonă sau la oricare dintre celelalte componente ale acestui medicament
- dacă aveți (sau ați avut vreodată) un cheag de sânge într-un vas de sânge al piciorului (tromboză venoasă profundă, TVP), plămân (embolie pulmonară, PE) sau alte organe;
- dacă simțiți primele semne ale unui cheag de sânge, inflamație a venelor sau embolie, cum ar fi dureri de înjunghiere tranzitorii sau opresiune în piept;
- dacă știți că aveți o tulburare care afectează coagularea sângelui, cum ar fi deficitul de proteină C, deficitul de proteină S, deficitul de antitrombină-III, factorul V Leiden sau anticorpii antifosfolipidici;
- dacă urmează să vi se efectueze o "operație sau dacă veți fi întins mult timp (a se vedea secțiunea" cheaguri de sânge ");
- dacă aveți diabet sau dacă nivelul zahărului din sânge este incontrolabil;
- dacă aveți hipertensiune arterială dificil de controlat sau crește semnificativ (valori peste 90/140 mm Hg);
- dacă ați avut vreodată un atac de cord sau un accident vascular cerebral;
- dacă aveți (sau ați avut vreodată) angină pectorală (o afecțiune care provoacă dureri toracice severe și poate fi primul semn al unui atac de cord) sau atac ischemic tranzitor (TIA - simptome de accident vascular cerebral temporar);
- dacă aveți oricare dintre următoarele boli, care ar putea crește riscul formării cheagurilor de sânge în artere:
- diabet sever cu leziuni ale vaselor de sânge
- tensiune arterială foarte mare
- nivel foarte ridicat de grăsimi (colesterol sau trigliceride) în sânge
- o boală cunoscută sub numele de hiperhomocisteinemie
- dacă aveți (sau ați avut vreodată) un tip de migrenă numit „migrenă cu aură”;
- dacă aveți inflamație hepatică (de exemplu cauzată de un virus) sau icter și valorile funcției hepatice nu au revenit încă la normal;
- dacă suferiți de mâncărime răspândită sau tulburări biliare, în special dacă acestea au apărut în timpul unei sarcini anterioare sau în timpul tratamentului anterior cu estrogen;
- dacă bilirubina (un produs al descompunerii pigmentării sângelui) în sânge depășește valorile normale, de exemplu datorită tulburărilor congenitale ale excreției biliare, cum ar fi sindromul Dubin-Johnson sau sindromul rotor;
- dacă aveți sau ați avut în trecut cancer de ficat;
- dacă suferiți de dureri severe de stomac, ficat mărit sau aveți semne de sângerare abdominală;
- dacă dezvoltați sau aveți noi episoade de porfirie (tulburare a metabolismului pigmentului sanguin);
- dacă aveți sau ați avut în trecut sau ați suspectat o afecțiune malignă dependentă de hormoni, de ex. cancer de sân sau uter;
- dacă suferiți de tulburări severe ale metabolismului grăsimilor;
- dacă aveți inflamație a pancreasului sau ați suferit de aceasta în trecut și în același timp suferiți de o creștere severă a grăsimilor din sânge (trigliceride);
- dacă suferiți de dureri de cap severe, frecvente și de lungă durată;
- dacă aveți o perturbare bruscă a percepției (vederea sau auzul);
- dacă aveți o tulburare de mișcare (în special semne de paralizie);
- dacă observați o agravare a atacurilor de epilepsie;
- dacă suferiți de depresie severă;
- dacă suferiți de un tip de surditate (otoscleroză) care s-a agravat în timpul sarcinilor anterioare;
- dacă din motive necunoscute nu ați avut menstruația;
- dacă suferiți de îngroșare anormală a mucoasei uterului (hiperplazie a endometrului);
- în caz de sângerare vaginală de origine necunoscută.
Dacă apare oricare dintre aceste afecțiuni în timp ce luați BELARA, încetați imediat să luați BELARA.
Nu trebuie să luați BELARA sau trebuie să o opriți imediat dacă aveți un risc grav sau factori de risc multipli pentru tulburări de coagulare a sângelui (vezi pct. 2).
Precauții pentru utilizare Ce trebuie să știți înainte de a lua Belara
Discutați cu medicul dumneavoastră sau farmacistul înainte de a lua Belara.
Când ar trebui să consultați un medic?
Contactați urgent un medic
- dacă observați semne posibile ale unui cheag de sânge care poate indica faptul că suferiți de un cheag de sânge la nivelul piciorului (tromboză venoasă profundă), un cheag de sânge în plămâni (embolie pulmonară), un atac de cord sau un accident vascular cerebral (vezi secțiunea de mai jos „Cheag de sânge (tromboză)”).
Pentru o descriere a simptomelor acestor reacții adverse grave, accesați secțiunea „Cum să recunoașteți un cheag de sânge”.
Spuneți medicului dumneavoastră dacă vi se aplică oricare dintre următoarele.
- Dacă ești fumător. Fumatul crește riscul de efecte secundare grave asupra inimii și vaselor de sânge atunci când se utilizează contraceptive hormonale combinate. Riscul crește odată cu vârsta și cu numărul de țigări. Acest lucru se aplică în special femeilor cu vârsta peste 35 de ani. Femeile care fumează cu vârsta peste 35 de ani ar trebui să utilizeze alte metode de contracepție.
Dacă această afecțiune apare sau se agravează în timp ce utilizați BELARA, trebuie să spuneți medicului dumneavoastră:
- Dacă aveți tensiune arterială crescută, niveluri ridicate de grăsimi în sânge, dacă aveți greutate în exces sau dacă sunteți diabetic. În aceste cazuri, riscul de reacții adverse (de exemplu atac de cord, embolie, accident vascular cerebral sau cancer la ficat) este crescut prin utilizarea de contraceptive hormonale - dacă aveți boala Crohn sau colită ulcerativă (boală cronică inflamatorie intestinală);
- dacă aveți lupus eritematos sistemic (LES; o boală care afectează sistemul natural de apărare);
- dacă aveți sindrom uremic hemolitic (HUS - o tulburare de coagulare a sângelui care provoacă insuficiență renală);
- dacă aveți anemie falciformă (o boală moștenită a globulelor roșii din sânge);
- dacă aveți un nivel ridicat de grăsimi în sânge (hipertrigliceridemie) sau un „istoric familial pozitiv al acestei afecțiuni.” Hipertrigliceridemia a fost asociată cu un risc crescut de a dezvolta pancreatită (inflamația pancreasului);
- dacă urmează să vi se efectueze o „operație sau dacă urmează să vă întindeți mult timp (vezi secțiunea„ cheaguri de sânge ”);
- dacă tocmai ați născut, riscul de a dezvolta cheaguri de sânge este mai mare. Întrebați-l pe medicul dumneavoastră cât timp după ce ați născut puteți începe să luați BELARA;
- dacă aveți „inflamație a venelor de sub piele (tromboflebită superficială);
- dacă aveți varice.
CHEAGURI DE SÂNGE
Utilizarea unui contraceptiv hormonal combinat, cum ar fi BELARA, crește riscul de a dezvolta un cheag de sânge comparativ cu neutilizarea acestuia. În cazuri rare, un cheag de sânge poate bloca vasele de sânge și poate provoca probleme grave.
Se pot dezvolta cheaguri de sânge
- în vene (numită „tromboză venoasă”, „tromboembolism venos” sau TEV)
- în artere (denumite „tromboză arterială”, „tromboembolism arterial” sau ATE).
Recuperarea din cheaguri de sânge nu este întotdeauna completă. Rareori, pot apărea efecte severe de lungă durată sau, foarte rar, pot fi fatale.
Este important să ne amintim că riscul general al unui cheag de sânge dăunător asociat cu BELARA este scăzut.
CUM SE RECUNOAȘTE UN cheag de sânge
Consultați imediat un medic dacă observați oricare dintre următoarele semne sau simptome.
- umflarea unui picior sau de-a lungul unei vene în picior sau picior, mai ales atunci când este însoțită de:
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită doar când stai în picioare sau când mergi
- senzație crescută de căldură la piciorul afectat
- schimbarea culorii pielii de pe picior, cum ar fi deveni palid, roșu sau albastru
- dificultăți de respirație bruscă și inexplicabile sau respirație rapidă;
- tuse bruscă fără o cauză evidentă, care poate duce la emiterea de sânge;
- durere ascuțită în piept care poate crește odată cu respirația profundă;
- amețeală severă sau amețeli;
- bătăi rapide sau neregulate ale inimii;
- dureri severe în stomac
- pierderea imediată a vederii sau
- estomparea nedureroasă a vederii care poate progresa către pierderea vederii
- dureri în piept, disconfort, senzație de presiune sau greutate
- senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- senzație de plenitudine, indigestie sau sufocare;
- disconfort al corpului superior care radiază spre spate, maxilar, gât, brațe și stomac;
- transpirație, greață, vărsături sau amețeli;
- slăbiciune extremă, anxietate sau dificultăți de respirație;
- bătăi rapide sau neregulate ale inimii
- amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
- confuzie bruscă, dificultăți de vorbire sau înțelegere;
- dificultate bruscă de a vedea în unul sau ambii ochi;
- dificultăți bruște la mers, amețeli, pierderea echilibrului sau coordonării;
- migrenă bruscă, severă sau prelungită fără o cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii.
- umflarea și decolorarea albastru pal a unei extremități;
- dureri severe de stomac (abdomen acut)
CHAGURI DE SÂNGE ÎN VENĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o venă?
- Utilizarea contraceptivelor hormonale combinate a fost legată de un risc crescut de formare a cheagurilor de sânge în vene (tromboză venoasă) .Cu toate acestea, aceste reacții adverse sunt rare.În majoritatea cazurilor apar în primul an de utilizare a unui contraceptiv hormonal combinat.
- Dacă se formează un cheag de sânge într-o venă în picior sau picior, poate provoca o tromboză venoasă profundă (TVP).
- Dacă un cheag de sânge se deplasează de la picior și se depune în plămâni, acesta poate provoca o „embolie pulmonară”.
- Foarte rar, un cheag se poate forma într-un alt organ, cum ar fi ochiul (tromboza venei retiniene).
Când este cel mai mare risc de a dezvolta un cheag de sânge într-o venă?
Riscul de a dezvolta un cheag de sânge într-o venă este cel mai mare în primul an de administrare a contraceptivului hormonal combinat pentru prima dată. Riscul poate fi chiar mai mare dacă reîncepeți să luați un contraceptiv hormonal combinat (același medicament sau un alt medicament) după o pauză de 4 sau mai multe săptămâni.
După primul an, riscul este redus, dar este întotdeauna ușor mai mare decât dacă nu ați utiliza un contraceptiv hormonal combinat.
Când încetați să luați BELARA, riscul de a dezvolta un cheag de sânge revine la normal în câteva săptămâni.
Care este riscul dezvoltării unui cheag de sânge?
Riscul depinde de riscul natural de TEV și de tipul de contraceptiv hormonal combinat pe care îl luați.
Riscul general de a dezvolta un cheag de sânge la nivelul piciorului sau plămânului (TVP sau PE) cu BELARA este scăzut.
- Din 10.000 de femei care nu utilizează niciun contraceptiv hormonal combinat și care nu sunt însărcinate, aproximativ 2 vor dezvolta un cheag de sânge într-un an.
- Din 10.000 de femei care utilizează un contraceptiv hormonal combinat care conține levonorgestrel, noretisteronă sau norgestimat, aproximativ 5-7 vor dezvolta un cheag de sânge într-un an.
- Nu se știe încă cum se compară riscul apariției unui cheag de sânge cu [numele inventat] cu riscul asociat cu un contraceptiv hormonal combinat care conține levonorgestrel.
- Riscul de formare a unui cheag de sânge depinde de istoricul medical (a se vedea la „Factorii care cresc riscul formării unui cheag de sânge”).
Dacă observați o creștere a frecvenței sau intensității atacurilor de migrenă în timp ce luați BELARA (care poate indica o perturbare a alimentării cu sânge a creierului), consultați-vă medicul cât mai curând posibil. Medicul dumneavoastră vă poate sfătui să opriți imediat BELARA.
Factori care cresc riscul de a dezvolta un cheag de sânge într-o venă
Riscul de a dezvolta un cheag de sânge cu BELARA este scăzut, dar unele condiții determină un risc crescut. Riscul său este mai mare:
- dacă sunteți supraponderal (indicele de masă corporală sau IMC peste 30 kg / m2);
- dacă o rudă apropiată a avut un cheag de sânge la picior, plămân sau alt organ la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, ați putea avea o tulburare moștenită de coagulare a sângelui;
- dacă urmează să vi se efectueze o operație sau dacă trebuie să vă culcați mult timp din cauza unei vătămări corporale sau a unei boli sau dacă aveți un picior într-o piesă. perioada în care sunteți mai puțin mobil. Dacă trebuie să încetați să luați BELARA, adresați-vă medicului dumneavoastră când puteți începe să o luați din nou;
- pe măsură ce îmbătrânești (în special peste vârsta de 35 de ani);
- dacă ai născut în urmă cu mai puțin de câteva săptămâni
Riscul de a dezvolta un cheag de sânge crește cu cât aveți mai multe afecțiuni de acest tip.
Călătoria aeriană (cu o durată> 4 ore) poate crește temporar riscul unui cheag de sânge, mai ales dacă aveți unii dintre ceilalți factori de risc enumerați.
Este important să spuneți medicului dumneavoastră dacă oricare dintre acestea se aplică la dumneavoastră, chiar dacă nu sunteți sigur. Medicul dumneavoastră poate decide că BELARA trebuie oprită.
Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați BELARA, de exemplu, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
CHAGURI DE SÂNGE ÎN ARTERĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o „arteră?”
La fel ca cheagurile de sânge dintr-o venă, cheagurile dintr-o arteră pot provoca probleme grave, de exemplu, pot provoca un infarct sau un accident vascular cerebral.
Factori care cresc riscul de a dezvolta un cheag de sânge într-o arteră
Este important să rețineți că riscul de infarct miocardic sau accident vascular cerebral asociat cu utilizarea BELARA este foarte mic, dar poate crește:
- odată cu creșterea vârstei (peste 35 de ani);
- dacă fumezi. Atunci când utilizați un contraceptiv hormonal combinat, cum ar fi BELARA, vi se recomandă să nu mai fumați. Dacă nu puteți opri fumatul și aveți peste 35 de ani, medicul dumneavoastră vă poate sfătui să utilizați un alt tip de contraceptiv;
- dacă sunteți supraponderal;
- dacă aveți tensiune arterială crescută;
- dacă un membru al familiei dvs. apropiate a avut un atac de cord sau un accident vascular cerebral la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, este posibil să aveți și un risc crescut de a avea un atac de cord sau un accident vascular cerebral;
- dacă dumneavoastră sau o rudă apropiată aveți un nivel ridicat de grăsimi în sânge (colesterol sau trigliceride);
- dacă suferiți de migrene, în special migrene cu aură;
- dacă aveți probleme cardiace (defect valvular, o tulburare a ritmului cardiac numită fibrilație atrială);
- dacă aveți diabet zaharat.
Dacă aveți mai multe dintre aceste afecțiuni sau dacă oricare dintre ele este deosebit de severă, riscul de a dezvolta un cheag de sânge poate fi chiar mai mare.
Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați BELARA, de exemplu, dacă începeți să fumați, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
- Tumora
S-a raportat că la femeile cu infecție a colului uterin de la anumite virusuri cu transmitere sexuală (virusul papilomului uman) care utilizează contraceptive hormonale mult timp, poate exista un factor de risc pentru dezvoltarea cancerului de col uterin. Cu toate acestea, nu este clar în ce măsură acest se datorează altor factori (de exemplu, diferențe în numărul de parteneri sexuali sau utilizarea mijloacelor contraceptive mecanice).
Studiile au arătat că contraceptivele hormonale pot determina o creștere modestă a riscului de cancer mamar. Pe parcursul celor 10 ani de la încetarea utilizării COC, acest risc crescut revine treptat la nivelurile de risc legate de vârstă. Deoarece riscul de cancer mamar este rar la femeile cu vârsta sub 40 de ani, numărul excesiv de diagnostice de cancer mamar la femeile care au utilizat recent sau utilizează COC este mic în comparație cu riscul general de cancer mamar. În cazuri rare, benigne și chiar mai rar maligne, s-au găsit tumori hepatice cu utilizarea contraceptivelor hormonale, care pot provoca sângerări interne.În cazul durerilor intense de stomac care nu se rezolvă spontan, medicul trebuie informat.
- Alte afectiuni
Multe femei experimentează o ușoară creștere a tensiunii arteriale în timp ce iau contraceptive hormonale. Dacă tensiunea arterială crește foarte mult în timp ce utilizați BELARA, medicul vă va sfătui să nu mai luați BELARA și vă va prescrie medicamente pentru scăderea tensiunii arteriale. Când tensiunea arterială a revenit la normal, puteți începe să luați din nou BELARA.
Dacă ați suferit de herpes într-o sarcină anterioară, acest lucru se poate repeta atunci când luați un contraceptiv hormonal.
Dacă aveți un nivel anormal de grăsime din sânge (hipertrigliceridemie) sau dacă membrii familiei dumneavoastră suferă de acesta, există un risc crescut de boală pancreatică. până când valorile ficatului au revenit la normal. Dacă aveți un nou episod de icter care a apărut deja în timpul unei sarcini anterioare sau cu utilizarea altor contraceptive hormonale, medicul dumneavoastră vă va sfătui să încetați să utilizați BELARA.
Dacă sunteți diabetic și nivelul zahărului din sânge este sub control și luați BELARA, medicul dumneavoastră vă va monitoriza îndeaproape atât timp cât luați BELARA. Tratamentul antidiabetic poate fi necesar să fie schimbat.
În cazuri rare, pot apărea pete maronii pe piele (cloasma), mai ales dacă au apărut deja în timpul unei sarcini anterioare. Dacă aveți tendința de a avea aceste pete, nu stați mult timp la soare și nu vă expuneți razelor ultraviolete în timp ce luați BELARA.
- Tulburări care pot fi afectate negativ
De asemenea, este necesară supravegherea medicală:
- dacă suferiți de epilepsie;
- dacă suferiți de scleroză multiplă;
- dacă suferiți de crampe musculare severe (tetanie);
- dacă suferiți de migrene
- dacă suferiți de astm;
- dacă suferiți de probleme cardiace sau renale
- dacă suferiți de dansul Sfântului Vitus (coreea minoră);
- dacă sunteți diabetic
- dacă aveți boli de ficat
- dacă aveți tulburări ale metabolismului grăsimilor
- dacă aveți o boală a sistemului imunitar (inclusiv lupus eritematos)
- dacă sunteți supraponderal semnificativ;
- dacă aveți tensiune arterială crescută
- dacă aveți endometrioză (țesutul care acoperă cavitatea uterului, numit endometru, se află în afara acestei căptușeli)
- dacă aveți varice sau suferiți de inflamație a venelor
- dacă aveți tulburări de coagulare a sângelui
- dacă suferiți de probleme cu sânii (mastopatie);
- dacă aveți o tumoare benignă (miom) al uterului;
- dacă ați suferit de vezicule (herpes gestațional) într-o sarcină anterioară;
- dacă suferiți de depresie
- dacă suferiți de boli inflamatorii cronice intestinale (boala Crohn, colită ulcerativă).
Consultați-vă medicul dacă aveți sau ați avut în trecut oricare dintre afecțiunile de mai sus sau dacă dezvoltați un tratament cu BELARA.
Eficacitate
Dacă ați uitat să luați comprimate, aveți vărsături sau diaree după ce ați luat comprimatul sau luați alte medicamente, eficacitatea unui contraceptiv hormonal poate fi redusă. În cazuri foarte rare, tulburările metabolice pot afecta eficacitatea contraceptivă. Chiar dacă luați corect comprimatele, un contraceptiv hormonal nu poate garanta controlul nașterii complet.
Ciclul neregulat
În special în primele câteva luni de administrare a contraceptivelor hormonale, pot apărea sângerări neregulate din vagin (sângerări / descărcări intermenstruale). Dacă sângerările neregulate continuă timp de 3 luni sau reapar în ciclurile regulate ulterioare, trebuie să vă adresați medicului dumneavoastră.
Scurgerile pot fi, de asemenea, un simptom al unui efect contraceptiv scăzut.
În unele cazuri, după ce ați luat BELARA timp de 21 de zile, este posibil să nu existe sângerări de sevraj. Dacă ați luat pastilele conform instrucțiunilor din secțiunea 3, este puțin probabil să fiți gravidă. Dacă BELARA nu a fost luată conform instrucțiunilor instrucțiuni înainte de absența sângerării de sevraj, sarcina trebuie exclusă în siguranță înainte de a continua utilizarea.
Ce medicamente sau alimente pot modifica efectul?
Spuneți medicului dumneavoastră sau farmacistului dacă luați, ați luat recent sau s-ar putea să luați orice alte medicamente. Efectul contraceptiv al BELARA poate fi modificat dacă luați alte medicamente în același timp.
Acestea includ medicamente pentru epilepsie (de exemplu, fenitoină, carbamazepină și topiramat), medicamente pentru tratamentul tuberculozei (de exemplu, rifampicină, rifabutină), unele antibiotice, cum ar fi ampicilina, tetracicline și griseofulvină, barbiturice, primidonă, barbesaclonă, modafinil, unele medicamente pentru tratarea infecției cu HIV (de exemplu ritonavir) și produse care conțin sunătoare (hypericum perforatum). Medicamentele care stimulează peristaltismul intestinal (de exemplu, metoclopramida) și cărbunele activ pot reduce absorbția ingredientelor active ale BELARA.
Nu trebuie să luați medicamente pe bază de plante care conțin sunătoare împreună cu BELARA.
Dacă luați un medicament care conține oricare dintre aceste substanțe (cu excepția sunătoare) sau începeți tratamentul, puteți continua să luați BELARA, dar, în timp ce luați aceste medicamente, trebuie să utilizați și o metodă contraceptivă mecanică (de exemplu prezervative). Dacă luați aceste medicamente, trebuie să utilizați o metodă contraceptivă mecanică timp de cel puțin 7 zile sau până la 28 de zile după terminarea tratamentului. Dacă este necesar un tratament pe termen lung cu substanțele active de mai sus, trebuie să utilizați contraceptive non-hormonale. medicului dumneavoastră sau farmacistului pentru sfaturi.
Dacă administrarea concomitentă de medicament continuă după terminarea comprimatelor din blisterul COC, următorul pachet trebuie început fără intervalul obișnuit de sevraj.
Spuneți medicului dumneavoastră dacă luați insulină sau alte medicamente pentru a reduce nivelul zahărului din sânge. Este posibil să fie necesară modificarea dozelor acestor medicamente.
Atunci când se utilizează un contraceptiv hormonal, excreția diazepamului, ciclosporinei, teofilinei sau prednisolonului poate fi redusă, rezultând că efectul acestor substanțe va fi mai mare și va dura mai mult. Efectul preparatelor care conțin clofibrat, paracetamol, morfină sau lorazepam poate fi redus dacă este utilizat concomitent cu BELARA.
Amintiți-vă că aceste date sunt valabile chiar dacă ați luat unul dintre aceste medicamente cu puțin timp înainte de a începe terapia BELARA.
Anumite teste de laborator pentru a verifica funcția ficatului, a suprarenalei și a glandelor tiroide, a anumitor proteine din sânge, a metabolismului carbohidraților și a coagulării sângelui pot fi modificate atunci când luați BELARA. Deci, înainte de a face un test de sânge, spuneți medicului dumneavoastră că luați BELARA.
Avertismente Este important să știm că:
Sarcina și alăptarea
BELARA nu este indicat în timpul sarcinii. Dacă rămâneți gravidă în timp ce luați BELARA, trebuie să opriți imediat terapia. Utilizarea BELARA înainte de sarcină nu justifică avortul. Dacă luați BELARA în timpul alăptării, trebuie să vă amintiți că cantitatea de lapte poate fi redusă și calitatea acestuia poate fi modificată. Cantități mici de substanțe active trec în lapte. Contraceptivele hormonale, cum ar fi BELARA, trebuie luate numai după oprirea alăptării.
Conducerea vehiculelor și utilizarea utilajelor
Nu se cunosc efecte negative ale contraceptivelor hormonale combinate asupra capacității de a conduce vehicule sau de a folosi utilaje
BELARA conține lactoză monohidrat
BELARA conține lactoză monohidrat. Dacă medicul dumneavoastră v-a spus că aveți „intoleranță la unele zaharuri, contactați medicul înainte de a lua BELARA.
Dozare și metoda de utilizare Cum se utilizează Belara: Doze
Luați întotdeauna acest medicament exact așa cum v-a spus medicul dumneavoastră. Dacă aveți dubii, consultați medicul sau farmacistul.
Metoda de recrutare
Oral.
Când și cum trebuie luată BELARA?
Luați prima tabletă dintre cele marcate cu ziua corespunzătoare a săptămânii (de exemplu, Soare pentru duminică) și înghițiți-o fără a mesteca. Apoi luați câte un comprimat în fiecare zi în direcția săgeții, dacă este posibil la aceeași oră a zilei, de preferință seara. Dacă este posibil, intervalul dintre două comprimate ar trebui să fie de 24 de ore. Indicarea zilelor tipărite pe ambalaj vă va ajuta să verificați dacă ați luat comprimatul în acea zi specifică.
Luați 1 comprimat în fiecare zi timp de 21 de zile. După aceea va fi o pauză de 7 zile. În mod normal, la 2-4 zile după administrarea ultimului comprimat, va începe o sângerare de sevraj asemănătoare menstruației. După o pauză de 7 zile, continuați să luați comprimatele din noul pachet BELARA fără să vă faceți griji dacă menstruația dvs. nu a terminat.
Când pot începe să iau BELARA?
Dacă nu luați un contraceptiv hormonal (în timpul ultimului ciclu menstrual)
Luați prima tabletă BELARA în prima zi a perioadei. Contracepția începe în prima zi de administrare și continuă în pauza de 7 zile.
Dacă menstruația dvs. a început deja, luați prima tabletă din ziua 2 până în ziua 5 a menstruației, chiar dacă menstruația dvs. nu a terminat încă. În acest caz, totuși, trebuie să utilizați și un alt sistem contraceptiv în primele 7 zile (regula de 7 zile).
Dacă menstruația dvs. a început mai mult de 5 zile, trebuie să așteptați următoarea perioadă și apoi să începeți să luați BELARA.
Dacă luați un alt contraceptiv hormonal combinat
Luați toate tabletele medicamentului anterior ca de obicei. Trebuie să începeți să luați comprimatul BELARA în ziua următoare opririi sau intervalului de comprimat placebo al contraceptivului hormonal combinat anterior.
Dacă luați un contraceptiv hormonal numai cu progestativ (minipilula)
Dacă utilizați un contraceptiv hormonal care conține doar progestine, este posibil să nu aveți o perioadă. În acest caz, primul comprimat BELARA trebuie administrat a doua zi după „ultima” pastilă. Totuși, o altă metodă contraceptivă va trebui folosită și în primele 7 zile.
Dacă utilizați un contraceptiv hormonal injectabil sau un contraceptiv implantar
Luați primul comprimat BELARA în ziua în care a fost îndepărtat implantul sau în ziua în care ar fi trebuit să vi se administreze noua injecție. Totuși, va trebui să utilizați și o altă metodă de control al nașterii în primele 7 zile.
Dacă ați avut chiuretaj sau avort spontan în primul trimestru de sarcină
După un chiuretaj sau avort spontan, puteți începe să luați BELARA imediat. În acest caz nu este necesar să se utilizeze în plus o altă metodă contraceptivă.
După naștere sau după avort în al doilea trimestru de sarcină
Dacă nu alăptați, puteți începe să luați BELARA la 21-28 de zile după ce ați născut. Nu este necesar să utilizați în plus o altă metodă contraceptivă.
Dacă au trecut mai mult de 28 de zile de la naștere, va trebui să utilizați o altă metodă de control al nașterii în plus în primele șapte zile.
Dacă ați avut deja relații sexuale, trebuie să excludeți sarcina sau să așteptați următorul flux menstrual înainte de a începe să luați BELARA.
Amintiți-vă că nu puteți lua BELARA dacă alăptați (vezi secțiunea Sarcină și alăptare).
Cât timp să luați BELARA?
Puteți lua BELARA atât timp cât doriți, atâta timp cât aportul nu este limitat de niciun risc pentru sănătate. După ce încetați să luați BELARA, următoarea perioadă poate fi întârziată aproximativ o săptămână. Ce trebuie făcut în caz de vărsături sau diaree în timpul tratamentului cu BELARA? Dacă aveți episoade de vărsături sau diaree în decurs de 4 ore de la administrarea unui comprimat, este posibil ca substanțele active conținute în BELARA să nu fie complet absorbite. Această situație este similară cu cea a comprimatului uitat și, prin urmare, trebuie să luați imediat un comprimat nou din Dacă este posibil, luați noul comprimat în termen de 12 ore de la administrarea ultimului comprimat și continuați să luați BELARA la ora obișnuită. Dacă acest lucru nu este posibil sau au trecut deja mai mult de 12 ore, urmați secțiunea 3 „Dacă uitați să luați BELARA "sau contactați medicul dumneavoastră.
Supradozaj Ce trebuie făcut dacă ați luat prea mult Belara
Dacă luați mai multă BELARA decât ar trebui
Nu există dovezi ale simptomelor severe de intoxicație cauzate de ingestia mai multor comprimate într-o singură doză la un moment dat. Se pot produce greață, vărsături și, la fetele tinere, pierderi ușoare de sânge. În acest caz, consultați un medic care, dacă este necesar, va verifica echilibrul apei și electroliților și funcția ficatului.
Dacă uitați să luați BELARA
Dacă ați uitat să luați un comprimat la ora obișnuită, trebuie să îl luați cel târziu în următoarele 12 ore. În acest caz, nu este necesar să utilizați în plus alte metode contraceptive și puteți continua să luați celelalte comprimate ca de obicei.
Dacă întârzierea este mai mare de 12 ore, efectul contraceptiv al BELARA nu mai este garantat. În acest caz, trebuie să luați imediat comprimatul uitat și să continuați să luați BELARA ca de obicei, chiar dacă acest lucru înseamnă că trebuie să luați două comprimate într-un singur Cu toate acestea, va trebui, de asemenea, să utilizați o altă metodă de contracepție (de exemplu, prezervativ) pentru următoarele 7 zile. Dacă rămâneți fără comprimate în ambalaj în aceste 7 zile, începeți imediat să utilizați comprimatele din următorul ambalaj de BELARA fără a respecta pauza de 7 zile (regula de 7 zile). Debitul de suspensie probabil nu va avea loc până când noul pachet nu este terminat; totuși, poate apărea accentuarea sângerării sau descărcării intermenstruale în timpul administrării comprimatelor. ambalaj nou.
Cu cât ați uitat mai multe comprimate, cu atât este mai mare riscul ca protecția împotriva sarcinii să fie redusă. Dacă ați uitat unul sau mai multe comprimate în prima săptămână și ați avut relații sexuale în săptămâna anterioară uitării, ar trebui să luați în considerare riscul de a rămâne gravidă. Același lucru se aplică dacă uitați una sau mai multe comprimate și dacă nu aveți o „sângerare în intervalul de sevraj”. În astfel de cazuri, contactați medicul dumneavoastră.
Dacă doriți să vă întârziați menstruația
Deși nu este recomandat, este posibil să amânați ciclul menstrual (sângerare de sevraj) trecând direct la un nou pachet de BELARA în locul perioadei de întrerupere, până la finalizarea celui de-al doilea pachet. Este posibil să prezentați scurgeri (picături sau pete de sânge) sau sângerări de sevraj în timpul utilizării celui de-al doilea ambalaj. După perioada obișnuită de 7 zile de sevraj, continuați cu ambalajul următor. doriți să vă mutați în prima zi a menstruației Dacă luați comprimatele conform instrucțiunilor, perioada / sângerarea de întrerupere va începe în perioada de întrerupere. Dacă doriți să vă deplasați în această zi, puteți face acest lucru prin scurtarea perioadei de întrerupere (dar De exemplu, dacă perioada de retragere începe într-o zi de vineri și doriți să o mutați marți (cu 3 zile mai devreme), trebuie să începeți un pachet nou cu 3 zile mai devreme decât de obicei. Dacă scurtați prea mult perioada de retragere ( de exemplu, până la 3 zile sau nu) atunci este posibil să nu aveți sângerări în această perioadă de sevraj. lampă suspendată.
Dacă nu sunteți sigur cum să procedați, cereți sfatul medicului dumneavoastră.
Dacă încetați să luați BELARA
Când încetați să luați BELARA, ovarele dvs. revin rapid la activitate completă și puteți rămâne gravidă. Dacă aveți orice întrebări suplimentare cu privire la acest medicament, adresați-vă medicului dumneavoastră sau farmacistului.
Efecte secundare Care sunt efectele secundare ale Belara
Ca toate medicamentele, acest medicament poate provoca reacții adverse, deși nu apar la toate persoanele. Dacă manifestați orice reacții adverse, mai ales dacă sunt severe sau persistente, sau dacă există vreo modificare a stării de sănătate pe care o credeți că ar putea fi cauzată de BELARA, vă rugăm să spuneți medicului dumneavoastră.
Un risc crescut de a dezvolta cheaguri de sânge în vene (tromboembolism venos (TEV)) sau cheaguri de sânge în artere (tromboembolism arterial (ATE)) este prezent la toate femeile care iau contraceptive hormonale combinate. Pentru informații mai detaliate cu privire la diferitele riscuri din „administrarea de contraceptive hormonale combinate, consultați secțiunea„ Ce trebuie să știți înainte de a utiliza BELARA ”.
Frecvențele efectelor nedorite raportate sunt definite după cum urmează:
Foarte frecvente: pot afecta mai mult de 1 din 10 persoane
Frecvente: pot afecta până la 1 din 10 persoane. creșterea în greutate, creșterea tensiunii arteriale Mai puțin frecvente: poate afecta până la 1 din 100 persoane scurgeri de la nivelul sânilor, modificări benigne ale țesutului conjunctiv al sânilor, infecții fungice ale vaginului, scăderea libidoului, tendință de transpirație, modificări ale grăsimilor din sânge, inclusiv creșterea trigliceridelor
Rare: pot afecta până la 1 din 1000 de persoane.
Cheaguri de sânge nocive într-o venă sau arteră, de exemplu:
- într-un picior sau picior (TVP)
- într-un singur plămân (PE)
- infarct
- accident vascular cerebral
- mini-accident vascular cerebral sau simptome temporare asemănătoare accidentului vascular cerebral, cunoscut sub numele de atac ischemic tranzitor (TIA)
- cheaguri de sânge în ficat, stomac / intestine, rinichi sau ochi.
Șansa de a dezvolta un cheag de sânge poate fi mai mare dacă aveți orice alte afecțiuni care cresc acest risc (a se vedea secțiunea pentru mai multe informații despre afecțiunile care cresc riscul formării de cheaguri de sânge și simptomele unui cheag de sânge).
Urticarie, eczeme, piele inflamată, mâncărime, înrăutățirea psoriazisului, exces de păr corporal sau facial, sânii măriți, inflamația vaginului, menstruație mai lungă și / sau mai intensă, sindrom premenstrual (probleme fizice și emoționale înainte de apariția menstruației), apetit crescut.
Foarte rare: pot afecta până la 1 din 10.000 de persoane
Eritem nodos
Contraceptivele hormonale combinate au fost, de asemenea, corelate cu un risc crescut de boli grave și efecte secundare:
- Risc de blocare a venelor și arterelor
- Risc de boală a tractului biliar
- Risc de tumori (de exemplu, tumori hepatice, care, în cazuri izolate, au provocat hemoragii severe și fatale în cavitatea abdominală, cancerele de col uterin și de sân;
- Agravarea bolii inflamatorii cronice intestinale (boala Crohn, colită ulcerativă)
Citiți cu atenție informațiile din secțiunea 2 și consultați imediat medicul dacă este necesar.
Raportarea efectelor secundare
Dacă manifestați orice reacții adverse, adresați-vă medicului dumneavoastră sau farmacistului, inclusiv orice reacții adverse posibile care nu sunt enumerate în acest prospect. De asemenea, puteți raporta reacțiile adverse direct prin intermediul sistemului național de raportare la https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
Expirare și reținere
A nu se păstra la temperaturi peste 30 ° C. Nu lăsați acest medicament la vederea și îndemâna copiilor.
Nu utilizați acest medicament după data de expirare înscrisă pe cutie și blister (cursul terapiei) după EXP. Data de expirare se referă la ultima zi a lunii respective.
Nu aruncați niciun medicament pe calea apei uzate sau a deșeurilor menajere. Întrebați farmacistul cum să aruncați medicamentele pe care nu le mai utilizați. Acest lucru va ajuta la protejarea mediului.
Ce conține BELARA
- Ingredientele active sunt etinilestradiol și acetat de clormadinonă. Un comprimat filmat conținând 0,030 mg etinilestradiol și 2,0 mg acetat de clormadinonă
- Celelalte ingrediente sunt:
Miezul tabletei: lactoză monohidrat, amidon de porumb, povidonă K 30, stearat de magneziu
Acoperire: hipromeloză, lactoză monohidrat, macrogol 6000, propilen glicol, talc, dioxid de titan (E171), oxid de fier roșu (E172)
Descrierea aspectului BELARA și conținutul ambalajului
BELARA este disponibil în cutii cu 21 de comprimate rotunde, ușor roz, filmate pentru fiecare blister (curs de terapie).
Dimensiuni ambalaj: 1x21, 3x21, 6x21, 13x21 comprimate filmate.
Este posibil ca nu toate mărimile de ambalaj să fie comercializate.
Prospect sursă: AIFA (Agenția italiană pentru medicamente). Conținut publicat în ianuarie 2016. Este posibil ca informațiile prezente să nu fie actualizate.
Pentru a avea acces la cea mai actualizată versiune, este recomandabil să accesați site-ul web AIFA (Agenția italiană pentru medicamente). Declinare de responsabilitate și informații utile.
01.0 DENUMIREA PRODUSULUI MEDICAMENTAL
BELARA
02.0 COMPOZIȚIA CALITATIVĂ ȘI CANTITATIVĂ
Un comprimat filmat conține: 2 mg acetat de clormadinonă, 0,030 mg etinilestradiol
Pentru excipienți, vezi pct. 6.1.
03.0 FORMA FARMACEUTICĂ
Comprimate filmate.
Comprimate filmate rotunde, ușor roz.
04.0 INFORMAȚII CLINICE
04.1 Indicații terapeutice
Contracepție hormonală.
04.2 Doze și mod de administrare
Administrarea comprimatelor
Fiecare comprimat trebuie luat la aceeași oră în fiecare zi (de preferință seara) timp de 21 de zile consecutive. Administrarea trebuie suspendată pentru următoarele 7 zile; sângerarea menstruală ar trebui să înceapă la două până la patru zile după administrarea ultimului comprimat. Administrarea trebuie reluată după 7 zile de suspendare, utilizând un nou blister de BELARA, indiferent dacă sângerarea sa oprit sau continuă.
Comprimatele trebuie scoase din blister și înghițite întregi, dacă este necesar cu puțină apă, alegându-l pe cel marcat cu ziua corespunzătoare a săptămânii. Comprimatele trebuie luate zilnic în direcția săgeții.
Începutul terapiei
Când nu a fost luat niciun alt contraceptiv hormonal (în timpul ultimului ciclu menstrual)
Primul comprimat trebuie luat în prima zi a perioadei. Dacă primul comprimat este luat în prima zi a menstruației, eficacitatea contraceptivă începe din prima zi de terapie și continuă chiar și în timpul celor 7 zile libere.
Primul comprimat poate fi, de asemenea, luat din ziua 2 până în ziua 5 a perioadei menstruale, indiferent dacă sângerarea sa oprit sau nu. În acest caz, vor trebui luate măsuri contraceptive suplimentare în primele 7 zile de administrare.
Dacă menstruația a început mai mult de 5 zile, trebuie să așteptați următoarea perioadă menstruală pentru a începe terapia cu BELARA.
Trecerea la BELARA de la un alt contraceptiv hormonal
Trecerea de la un contraceptiv hormonal la 22 de zile sau 21 de zile: toate comprimatele contraceptive anterioare trebuie luate ca de obicei. Prima tabletă BELARA trebuie luată a doua zi. În acest caz nu există niciun interval între cele două tratamente și nu trebuie să așteptați următoarea perioadă menstruală pentru a începe terapia cu BELARA. Nu sunt necesare alte măsuri contraceptive.
Schimbarea de la un contraceptiv hormonal în pachete de 28 de comprimate: BELARA trebuie să înceapă după terminarea "ultimei" tablete active "din pachet (adică după ce ați luat cea de-a 21-a sau a 22-a tabletă). Primul comprimat BELARA trebuie luat a doua zi. Nu trebuie să existe niciun decalaj între cele două. Tratamente și nu trebuie să așteptați până la următoarea perioadă menstruală pentru a începe terapia cu BELARA Nu sunt necesare alte măsuri contraceptive.
Schimbarea de la un contraceptiv numai cu progestativ (mini pastilă): primul comprimat de BELARA trebuie administrat a doua zi după oprirea contraceptivului progestativ. Alte măsuri contraceptive trebuie utilizate în primele șapte zile.
Schimbarea de la un contraceptiv hormonal injectabil sau implant: Puteți începe cu BELARA în ziua îndepărtării implantului sau în ziua în care a fost programată următoarea injecție. Trebuie luate măsuri contraceptive suplimentare în primele 7 zile.
După un chiuretaj sau avort în primul trimestru
După chiuretaj sau avort în primul trimestru, administrarea BELARA poate fi începută imediat. Nu sunt necesare alte măsuri contraceptive.
După naștere sau după chiuretaj sau avort în al doilea trimestru
După naștere, administrarea mamelor care nu alăptează poate începe cu 21-28 de zile după naștere; în acest caz nu este necesară nicio altă măsură contraceptivă.
Dacă administrarea începe la mai mult de 28 de zile de la naștere, sunt necesare măsuri contraceptive suplimentare pentru primele 7 zile de tratament cu BELARA. Dacă pacientul a avut relații sexuale între timp, ar trebui exclusă o posibilă sarcină înainte de a începe terapia sau de a aștepta următoarea perioadă menstruală.
Alăptarea (a se vedea 4.6)
BELARA nu trebuie utilizat la femeile care alăptează.
După întreruperea BELARA
După oprirea terapiei cu BELARA, primul ciclu menstrual poate fi întârziat cu aproximativ 1 săptămână.
Presupunere incorectă
Dacă ați uitat să luați o tabletă, dar să o luați în continuare în 12 ore, nu sunt necesare măsuri contraceptive suplimentare.
Comprimatele ulterioare trebuie luate normal.
Dacă au trecut mai mult de 12 ore de la uitare, efectul contraceptiv este redus. Comprimatul uitat trebuie luat imediat. Următoarele comprimate trebuie luate la ora obișnuită. În plus, trebuie luate măsuri contraceptive mecanice suplimentare, cum ar fi prezervativele, pentru următoarele 7 zile. Dacă aceste 7 zile depășesc sfârșitul pachetului utilizat, următorul pachet de BELARA trebuie început imediat după terminarea celei anterioare, adică fără nicio întrerupere (regula de 7 zile). Fluxul menstrual probabil nu va apărea decât după terminarea celui de-al doilea pachet. Cu toate acestea, în timpul administrării comprimatelor pot apărea sângerări intermenstruale sau „pete”. Dacă fluxul eșuează după terminarea celui de-al doilea pachet, trebuie efectuat un test de sarcină.
Instrucțiuni în caz de vărsături
Dacă vărsăturile apar în decurs de 3-4 ore de la administrarea comprimatului sau dacă apare diaree severă, absorbția poate fi incompletă și "nu este asigurată o contracepție adecvată. În acest caz, trebuie respectate instrucțiunile date în paragraful de mai sus." Presupunere incorectă ".
Administrarea BELARA trebuie continuată, însă trebuie luate măsuri contraceptive mecanice suplimentare pentru restul ciclului.
04.3 Contraindicații
COC-urile nu trebuie utilizate în condițiile enumerate mai jos. În plus, utilizarea BELARA trebuie oprită imediat în cazul uneia dintre aceste situații:
• Tromboză venoasă sau arterială anterioară sau actuală (de exemplu, tromboză venoasă profundă, embolie pulmonară, infarct miocardic, accident vascular cerebral)
• prodrom sau primele semne de tromboză, tromboflebită sau simptome embolice, de exemplu atac ischemic tranzitor, angină pectorală
• intervenție chirurgicală programată (cu cel puțin 4 săptămâni înainte de operație) și pentru perioade de imobilitate, de exemplu după accidente (de exemplu, gipsuri după un accident)
• diabet zaharat cu suferință vasculară
• diabet necontrolat
• hipertensiune arterială necontrolată sau creștere semnificativă a tensiunii arteriale (valori constant peste 140/90 mm Hg)
• hepatită, icter, afectarea funcției hepatice până când valorile funcției hepatice au revenit la normal
• mâncărime generalizată, colestază, în special în timpul unei sarcini anterioare sau a terapiei cu estrogeni
• Sindrom Dubin-Johnson, sindrom Rotor, tulburări ale fluxului biliar
• antecedente de cancer hepatic anterior sau actual
• durere epigastrică severă, mărirea ficatului sau simptome de sângerare intraabdominală (vezi pct. 4.8)
• debutul sau recidiva porfiriei (toate cele 3 forme, în special porfiria dobândită)
• prezența sau istoricul tumorilor maligne hormon-sensibile de ex. sân sau uter
• modificări severe ale metabolismului lipidic
• pancreatită sau antecedente de pancreatită dacă este asociată cu hipertrigliceridemie severă
• apariția migrenelor sau atacuri mai frecvente de cefalee de intensitate neobișnuită
• antecedente de migrenă cu simptome neurologice focale (migrenă însoțită)
• tulburări senzoriale cu debut acut, de ex. tulburări de vedere sau auz
• tulburări motorii (în special pareza)
• creșterea frecvenței crizelor epileptice
• depresie severa
• otoscleroza agravată în timpul sarcinilor anterioare
• amenoree de cauză necunoscută
• hiperplazie endometrială
• sângerări genitale de o cauză necunoscută
• hipersensibilitate la acetat de clormadinonă, etinilestradiol sau excipienți
Prezența unui factor de risc grav sau a mai multor factori de risc pentru tromboza venoasă sau arterială poate constitui o contraindicație (vezi pct. 4.4).
04.4 Avertismente speciale și precauții adecvate pentru utilizare
Avertizări
Fumatul crește riscul de efecte secundare cardiovasculare severe atunci când este asociat cu utilizarea contraceptivelor orale combinate (COC) .Riscul crește odată cu vârsta și cu numărul de țigări și este foarte pronunțat la femeile cu vârsta peste 35 de ani. Pacienții care fumează cu vârsta peste 35 de ani trebuie să utilizeze alte metode de contracepție.
Administrarea COC prezintă un risc crescut de boli severe, cum ar fi infarctul miocardic, tromboembolismul, accidentul vascular cerebral sau cancerul hepatic.
Alți factori de risc, cum ar fi hipertensiunea, hiperlipidemia, obezitatea și diabetul, cresc în mod distinct riscul de morbiditate și mortalitate.
În prezența oricăreia dintre următoarele condiții sau factori de risc, beneficiul administrării BELARA trebuie să fie cântărit în raport cu riscurile și discutat cu pacientul înainte de a începe terapia. Dacă se observă agravarea oricăreia dintre aceste boli sau factori de risc în timpul tratamentului, pacientul trebuie să contacteze medicul. Medicul va trebui apoi să decidă dacă tratamentul trebuie oprit.
Tromboembolism și alte tulburări vasculare
Rezultatele studiilor epidemiologice indică o corelație între utilizarea contraceptivelor orale și riscul crescut de tromboză venoasă și arterială și tromboembolism, cum ar fi infarct miocardic, accident vascular cerebral, tromboză venoasă profundă și embolie pulmonară. Aceste evenimente sunt rare.
Utilizarea contraceptivelor orale combinate (COC) prezintă un risc crescut de tromboembolism venos (TEV) comparativ cu cei care nu le utilizează. Riscul de TEV este mai mare în primul an de utilizare a unui contraceptiv oral combinat. Acest risc crescut de TEV este mai mică decât cea asociată sarcinii, estimată în 60 de cazuri la 100.000 de sarcini. Rezultatul TEV este fatal în 1-2% din cazuri.
Nu se știe dacă BELARA afectează apariția acestor evenimente în comparație cu alte COC.
Riscul tromboembolic venos este crescut de următorii factori:
• vârsta
• antecedente familiale pozitive (de exemplu, tromboză venoasă sau arterială la frați sau părinți la o vârstă relativ mică). Dacă se suspectează o predispoziție ereditară, este de preferat să solicitați un examen de specialitate înainte de a decide cu privire la utilizarea COC.
• imobilizare prelungită (vezi pct. 4.3)
• obezitate (indice de masă corporală> 30 Kg / m2).
Riscul de tromboembolism arterial crește odată cu:
• vârsta
• fum
• dislipoproteinemie
• obezitate (indicele de masă corporală> 30 kg / m2)
• hipertensiune
• disfuncție a valvei cardiace
• fibrilatie atriala
• antecedente familiale de tromboembolism arterial la frați sau părinți la o vârstă relativ mică. Dacă se suspectează predispoziție ereditară, este de preferat să solicitați un examen de specialitate înainte de a decide cu privire la utilizarea COC.
Alte afecțiuni medicale legate de circulația sângelui sunt: diabetul zaharat, LES, sindromul hemolitic uremic, boala inflamatorie cronică a intestinului (boala Crohn, colita ulcerativă), anemia seceră.
Având în vedere raportul beneficiu / risc, trebuie avut în vedere faptul că tratamentul adecvat al bolilor de mai sus poate reduce riscul de tromboză.
Factorii biochimici, care indică o predispoziție ereditară sau dobândită la tromboza venoasă sau arterială, sunt: rezistența la APC (proteină C activată), hiperhomocistinemie, deficit de antitrombină III, deficit de proteină C, deficit de proteină S, anticorpi anti-fosfolipidici (anticorpi anti-cardiolipin , anticoagulante lupice).
Trebuie luat în considerare riscul tromboembolic crescut în timpul puerperiului.
Nu există o opinie comună cu privire la posibila relație dintre tromboflebită superficială și / sau varice și etiologia tromboembolismului venos.
Simptomele unei tromboze venoase sau arteriale ar putea fi:
• durere și / sau umflături la un picior
• dureri toracice bruște și severe cu sau fără iradiere la brațul stâng
• respirație șuierătoare bruscă, atac de tuse bruscă de cauză necunoscută
• dureri de cap intense și persistente neașteptate
• pierderea bruscă parțială sau totală a vederii, diplopie, disartrie sau afazie
• amețeli, pierderea cunoștinței care în unele cazuri pot include un atac de epilepsie focală
• slăbiciune bruscă sau amorțeală a unei părți a corpului sau a unei părți a acestuia
• tulburări motorii
• dureri abdominale acute.
Femeile care iau COC trebuie să fie avertizate că trebuie să se consulte cu medicul în caz de posibile simptome de tromboză. BELARA trebuie întreruptă dacă se suspectează sau se confirmă tromboza.
Creșterea frecvenței și intensității atacurilor de migrenă în timpul tratamentului cu BELARA (care poate fi un semn prodromal al unui accident cerebrovascular) poate fi un motiv pentru întreruperea imediată a utilizării COC.
Tumori
Studiile epidemiologice au arătat un risc crescut de cancer de col uterin în raport cu utilizarea prelungită a contraceptivelor orale la pacienții cu infecții cu papilomavirus uman, dar se discută rolul altor factori în această apariție (de exemplu, numărul de parteneri sau „utilizarea contraceptivelor mecanice) (vezi și „Verificări medicale”).
O meta-analiză a 54 de studii epidemiologice a constatat că, odată cu utilizarea contraceptivelor orale, există o ușoară creștere a riscului de cancer de sân (RR = 1,24). medicament.tratament. Aceste studii nu oferă nicio indicație a cauzelor. Riscul crescut observat poate fi atribuit detectării precoce a cancerului de sân la pacienții care iau COC, efectelor biologice ale COC sau ambelor.
În cazuri rare, s-au găsit tumori hepatice benigne și, în cazuri și mai rare, tumori maligne la pacienții care au luat contraceptive orale. În cazuri izolate, aceste tumori au provocat hemoragii intraabdominale severe. În caz de durere abdominală severă, care nu dispare spontan, de hepatomegalie sau semne de hemoragie intraabdominală, trebuie luată în considerare posibilitatea cancerului hepatic, iar BELARA trebuie întreruptă.
Alte conditii
Creșteri modeste ale tensiunii arteriale au fost observate la mulți pacienți care iau contraceptive orale, dar creșteri semnificative clinic sunt rare. Corelația dintre utilizarea contraceptivelor orale și hipertensiunea manifestată clinic nu a fost confirmată până acum. Dacă în timpul tratamentului cu BELARA creșterea tensiunii arteriale este relevantă din punct de vedere clinic, medicul va trebui să oprească BELARA și să înceapă terapia antihipertensivă.
La pacienții cu antecedente de herpes gestațional poate exista recurență atunci când se iau COC. La pacienții cu hipertrigliceridemie sau cu antecedente familiale de hipertrigliceridemie, riscul de pancreatită tratată cu CHC este crescut. Tulburările hepatice acute sau cronice pot necesita întreruperea tratamentului cu COC până la normalizarea valorilor funcției hepatice.tratamentul cu COC.
Contraceptivele orale pot modifica rezistența la insulină periferică sau toleranța la glucoză. Prin urmare, pacienții diabetici care utilizează contraceptive orale trebuie monitorizați îndeaproape.
În cazuri rare, poate apărea chloasma, în special la femeile cu antecedente de chloasma gravidarum. Pacienții cu tendință la cloasma trebuie să evite expunerea la soare și la razele ultraviolete în timp ce utilizează contraceptive orale.
Pacienții cu probleme ereditare rare de intoleranță la galactoză, deficit de lactază Lapp sau malabsorbție la glucoză-galactoză nu trebuie să ia acest medicament.
Precauții
Administrarea de estrogen sau COC poate avea efecte negative asupra unor afecțiuni sau boli.
O „observație medicală atentă este necesară în aceste cazuri:
• epilepsie
• scleroză multiplă
• tetanie
• migrenă (vezi pct. 4.3)
• astm
• insuficiență cardiacă sau renală
• coreea minoră
• diabet zaharat (vezi pct. 4.3)
• boală hepatică (vezi pct. 4.3)
• modificări ale metabolismului lipidic (vezi pct. 4.3)
• boli autoimune (inclusiv lupus eritematos sistemic)
• obezitate
• hipertensiune arterială (vezi pct. 4.3)
• endometrioză
• varice
• flebită (vezi secțiunea 4.3)
• tulburări de sângerare (vezi pct. 4.3)
• mastopatie
• mioame uterine
• herpes gestațional
• depresie (vezi pct. 4.3)
boală inflamatorie cronică a intestinului (boala Crohn, colită ulcerativă, vezi pct. 4.3)
Verificări medicale
Înainte de prescrierea contraceptivelor orale, trebuie luat un istoric medical personal și familial complet, luând în considerare contraindicațiile (vezi pct. 4.3) și factorii de risc (vezi pct. 4.4) și trebuie efectuat un examen medical. Controlul trebuie repetat cel puțin o dată pe an în timpul utilizării BELARA. Monitorizarea periodică a stării generale de sănătate este, de asemenea, importantă, deoarece unele contraindicații (de exemplu, atacuri ischemice tranzitorii) sau unii factori de risc (de exemplu, antecedente familiale de tromboză venoasă sau arterială) pot apărea pentru prima dată în timpul terapiei contraceptive orale. Vizita trebuie să includă controlul tensiunii arteriale, examinarea sânilor și a abdomenului, examenul ginecologic, frotiu vaginal, precum și teste de laborator adecvate.Pacienții trebuie informați că contraceptivele orale, inclusiv BELARA, nu protejează împotriva infecției cu HIV (SIDA) sau a altor boli cu transmitere sexuală.
Reducerea eficacității
Lipsa unui comprimat (vezi „Aportul incorect”), vărsături sau boli intestinale care duc la diaree, administrarea prelungită a anumitor medicamente (vezi pct. 4.5) sau, rareori, tulburări metabolice pot reduce eficacitatea contraceptivă.
Modificări ale ciclului
Pete intermenstruale sau sângerări
Toate contraceptivele orale pot provoca sângerări neregulate (spotting sau sângerări intermenstruale), în special în primele luni de utilizare. De aceea, trebuie efectuată o evaluare medicală a neregulii ciclului după o perioadă de stabilizare de aproximativ trei cicluri. Dacă sângerarea intermenstruală persistă sau apare după ciclurile anterioare regulate în timpul administrării BELARA, trebuie efectuat un control medical pentru a exclude sarcina sau boala organică. După excluderea sarcinii sau a bolii organice, administrarea BELARA poate fi continuată sau este posibilă trecerea la utilizarea unui alt produs. Sângerările intermenstruale pot indica „eficacitate contraceptivă insuficientă” (vezi „Utilizare incorectă”, „Instrucțiuni în caz de vărsături” și secțiunea 4.5).
Absența fluxului menstrual
După 21 de zile de la administrare, apare de obicei o „sângerare de sevraj”. Ocazional, mai ales în primele luni de terapie, fluxul poate să nu apară; acest fenomen nu trebuie interpretat ca eficacitate contraceptivă redusă. Dacă fluxul nu apare după un ciclu în care nu s-au uitat comprimate, intervalul de 7 zile nu a fost prelungit, nu s-au luat alte medicamente și nu s-au produs vărsături sau diaree, concepția nu este probabilă și BELARA poate fi continuată. Dacă BELARA nu a fost luată conform instrucțiunilor înainte de sângerarea de sevraj pierdută sau dacă sângerarea de sevraj nu are loc timp de două cicluri consecutive, sarcina trebuie exclusă înainte de continuarea administrării. nu trebuie utilizat concomitent cu terapia BELARA (vezi pct. 4.5).
04.5 Interacțiuni cu alte medicamente și alte forme de interacțiune
Interacțiunea etinilestradiolului, componenta estrogenică a BELARA, cu alte medicamente poate crește sau reduce concentrațiile plasmatice ale etinilestradiolului. Dacă este necesară o terapie pe termen lung cu aceste substanțe active, trebuie utilizate metode contraceptive non-hormonale. Concentrații reduse ale concentrațiilor plasmatice ale etinilestradiolului crește sângerarea intermenstruală și tulburările ciclului și reduce eficacitatea contraceptivă a BELARA; niveluri plasmatice crescute de etinilestradiol pot crește incidența și severitatea efectelor secundare.
Următoarele medicamente sau substanțe active pot reduce concentrația plasmatică a etinilestradiolului:
• toate medicamentele care cresc motilitatea gastro-intestinală (de exemplu, metoclopramidă) sau reduc absorbția (de exemplu, cărbune activ)
• substanțe active care induc enzime microsomale hepatice, precum rifampicină, rifabutină, barbiturice, antiepileptice (cum ar fi carbamazepina, fenitoina și topiramatul), griseofulvina, barbexaclonă, primidonă, modafinil, unii inhibitori de protează (de exemplu ritonavir) și Hypericum perforum ) 4.4).
• unele antibiotice (de exemplu ampicilină, tetraciclină) la unii pacienți, posibil datorită circulației enteropatice reduse a estrogenilor.
În cazul tratamentului concomitent cu aceste medicamente sau substanțe active și BELARA, ar trebui utilizate metode contraceptive mecanice suplimentare în timpul perioadei de tratament și timp de șapte zile după aceea. În cazul substanțelor active care reduc concentrația plasmatică a etinilestradiolului prin inducerea enzimelor microsomale hepatice, ar trebui utilizate metode contraceptive mecanice suplimentare până la 28 de zile după terminarea tratamentului.
Următoarele medicamente sau substanțe active pot crește concentrația plasmatică a etinilestradiolului:
• substanțe active care inhibă sulfarea etinilestradiolului în peretele intestinal (de exemplu, acid ascorbic sau paracetamol)
• atorvastatină (crește ASC a etinilestradiolului cu 20%)
• substanțe active care inhibă enzimele microsomale hepatice, cum ar fi imidazol, antifungice (de exemplu fuconazol), indinavir sau troleandomicină.
Etinilestradiolul poate modifica metabolismul altor substanțe active:
• inhibarea enzimelor microsomale hepatice și în consecință creșterea concentrației plasmatice a substanțelor active precum diazepam (și alte benzodiazepine metabolizate prin hidroxilare), ciclosporină, teofilină și prednisolonă
• inducerea glucuroconjugării hepatice și, prin urmare, reducerea concentrației plasmatice de clofibrat, paracetamol, morfină și lorazepam.
Necesitatea insulinei sau a antidiabeticelor orale se poate modifica ca urmare a efectului asupra toleranței la glucoză (vezi pct. 4.4).
Acesta poate fi și cazul medicamentelor luate recent.
SmPC al medicamentului prescris trebuie citit cu atenție pentru o posibilă interacțiune cu BELARA.
Test de laborator
În timpul administrării COC, rezultatele unor teste de laborator pot fi modificate, inclusiv teste ale funcției hepatice, suprarenale și tiroidiene, nivelurile plasmatice ale proteinelor purtătoare (de exemplu SHBG, lipoproteine) și parametrii metabolismului carbohidraților, hemocoagulării și fibrinolizei. Natura și amploarea acestor modificări depind în parte de natura și doza hormonului utilizat.
04.6 Sarcina și alăptarea
BELARA nu este indicat în timpul sarcinii. Sarcina trebuie exclusă înainte de începerea administrării medicamentului. În cazul în care debutul sarcinii apare în timpul tratamentului cu BELARA, medicamentul trebuie întrerupt imediat. Majoritatea studiilor epidemiologice efectuate până în prezent au exclus dovezi clinice ale efectelor teratogene sau fetotoxice atunci când estrogeni, în combinație cu alți progestativi, au fost luați accidental în timpul sarcinii în doze similar cu cele cuprinse în BELARA Deși studiile la animale au arătat dovezi ale toxicității asupra funcției de reproducere (vezi pct. 5.3), datele clinice referitoare la mai mult de 330 de sarcini umane expuse la acetat de clormadinonă, nu au evidențiat efecte embriotoxice.
Alăptarea poate fi influențată de estrogen, deoarece poate modifica cantitatea și compoziția laptelui matern. Cantități mici de steroizi contraceptivi și / sau metaboliții acestora pot fi excretați în laptele matern și pot afecta copilul. Prin urmare, BELARA nu trebuie administrat în timpul alăptării.
04.7 Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Nu s-a demonstrat că contraceptivele hormonale afectează negativ capacitatea de a conduce vehicule sau de a folosi utilaje.
04.8 Efecte nedorite
Studiile clinice cu BELARA au arătat că cele mai frecvente reacții adverse (> 20%) sunt sângerările intermenstruale (sângerări intermenstruale și pete), cefaleea și sensibilitatea sânilor.
Următoarele reacții adverse au fost raportate după administrarea BELARA într-un studiu clinic care a implicat 1629 de femei.
Frecvența lor este definită după cum urmează:
- foarte frecvente (≥1 / 10)
- frecvente (≥1 / 100,
- mai puțin frecvente (≥1 / 1000,
- rare (≥1 / 10.000,
- foarte rar (
Tulburari psihiatrice
Frecvente: stare depresivă, iritabilitate, nervozitate.
Alterări ale sistemului nervos
Frecvente: amețeli, migrenă (și / sau agravarea migrenei).
Tulburări oculare
Frecvente: tulburări vizuale.
Rare: conjunctivită, disconfort la purtarea lentilelor de contact.
Alterări ale aparatului auditiv și vestibular
Rare: pierderea bruscă a auzului, tinitus.
Alterări ale sistemului vascular
Rare: hipertensiune, hipotensiune, colaps cardiovascular, varice.
Alterări ale sistemului gastro-intestinal
Foarte frecvente: greață.
Frecvente: vărsături.
Mai puțin frecvente: dureri abdominale, umflături abdominale, diaree.
Alterări ale pielii și ale țesutului subcutanat
Frecvente: acnee.
Mai puțin frecvente: anomalii ale pigmentării, cloasma, căderea părului, pielea uscată.
Rare: urticarie, reacții alergice, eczeme, eritem, prurit, agravarea psoriazisului, hirsutism.
Foarte rare: eritem nodos.
Modificări ale aparatului locomotor, ale țesutului conjunctiv și ale oaselor
Mai puțin frecvente: dureri lombare, tulburări musculare.
Tulburări ale sistemului reproductiv și ale sânului
Foarte frecvente: scurgeri vaginale, dismenoree, amenoree.
Frecvente: dureri pelvine.
Mai puțin frecvente: galactoree, mastopatie fibrocistică, candidoză genitală, chist ovarian.
Rare: mărirea sânilor, vulvovaginită, menoragie, sindrom premenstrual.
Neliniște generală
Frecvente: oboseală, greutate la nivelul picioarelor, retenție de apă, creștere în greutate.
Mai puțin frecvente: scăderea libidoului, transpirație.
Rare: apetit crescut.
Examenele de control
Frecvente: creșterea tensiunii arteriale.
Mai puțin frecvente: modificări ale lipidelor din sânge, inclusiv hipertrigliceridemie.
Următoarele reacții adverse au fost, de asemenea, observate în timpul administrării de COC:
• administrarea de contraceptive orale combinate este asociată, după cum se știe, cu un risc crescut de trombo-embolie venoasă și arterială (tromboză venoasă, embolie pulmonară, accident vascular cerebral, infarct miocardic). Acest risc poate fi agravat de alți factori asociați (vezi pct. 4.4)
• a fost raportat un risc crescut de boală a tractului biliar în unele studii privind administrarea pe termen lung a COC. Posibilitatea formării calculilor biliari în timpul tratamentului cu produse care conțin estrogeni este controversată.
• în cazuri rare, tumori hepatice benigne și mai rar maligne, au fost observate după administrarea de contraceptive hormonale, în cazuri izolate aceste tumori au provocat hemoragii intra-abdominale severe, care pun viața în pericol (vezi pct. 4.4).
• agravarea bolii inflamatorii intestinale (boala Crohn, colită ulcerativă, vezi și pct. 4.4).
Pentru alte reacții adverse grave, cum ar fi cancerul de col uterin sau de sân, vezi pct. 4.4.
04.9 Supradozaj
Nu există informații despre efectele toxice grave în caz de supradozaj. Pot apărea următoarele simptome: greață, vărsături și, mai ales la începutul adolescenței, sângerări vaginale modeste. Nu există antidoturi; tratamentul este simptomatic. În cazuri rare, poate fi necesară monitorizarea echilibrului electrolitic și a funcției hepatice.
05.0 PROPRIETĂȚI FARMACOLOGICE
05.1 Proprietăți farmacodinamice
Grupa farmacoterapeutică: contraceptive hormonale sistemice, preparate monofazice cu
Cu utilizarea continuă a BELARA timp de 21 de zile, există inhibarea secreției hipofizare a FSH și LH și, prin urmare, suprimarea ovulației. Endometrul proliferează odată cu transformarea secretorie ulterioară. Se modifică consistența mucusului cervical. Acest lucru previne migrarea spermei prin canalul cervical și modifică motilitatea spermei.
Cea mai mică doză zilnică de acetat de clormadinonă pentru inhibarea completă a ovulației este de 1,7 mg. Doza totală pentru transformarea endometrială completă este de 25 mg pe ciclu.
Acetat de clormadinonă este un progestin anti-androgen. Efectul său se bazează pe capacitatea sa de a deplasa hormonii androgeni din receptorii lor.
Eficacitate clinică
În studiile clinice care au investigat administrarea BELARA pentru până la 2 ani de terapie la 1655 de femei, cuprinzând peste 22.000 de cicluri menstruale, au avut loc 12 sarcini. La 7 femei în perioada de concepție au existat erori de consum, debutul bolilor care au cauzat greață sau vărsături, administrarea concomitentă de medicamente cunoscute pentru a reduce eficacitatea contraceptivă a contraceptivelor hormonale.
05.2 Proprietăți farmacocinetice
Acetat de clormadinonă (CMA)
Absorbţie
După administrarea orală, CMA este absorbit rapid și aproape complet. Biodisponibilitatea sistemică a CMA este ridicată, deoarece nu este supusă metabolismului hepatic de primă trecere. Nivelurile plasmatice maxime sunt atinse după 1-2 ore.
Distribuție
Fracțiunea CMA legată de proteinele plasmatice, în principal albumina, este mai mare de 95%. Cu toate acestea, CMA nu are o afinitate obligatorie pentru SHBG sau CBG. În organism CMA se depune în principal în țesutul adipos.
Metabolism
Mai multe procese de reducere și oxidare și conjugarea glucuronidului și sulfatului au ca rezultat un număr de metaboliți. Principalii metaboliți din plasma umană sunt 3α și 3β-hidroxi-CMA, al căror timp de înjumătățire nu diferă în mod esențial de cel al CMA nemetabolizat. Metaboliții 3α-hidroxid arată că posedă o „activitate antiandrogenică similară cu cea a CMA. În urină, metaboliții CMA sunt conjugați predominant. După scindarea enzimatică, principalul metabolit este 2α-hidroxi-CMA în plus față de 3-hidroxi metaboliții și metaboliți dihidroxi.
Eliminare
CMA este eliminat din plasmă cu un timp de înjumătățire plasmatică de aproximativ 34 de ore după doza unică și aproximativ 36-39 de ore după dozele repetate. CMA și metaboliții săi, după administrarea orală, sunt excretați atât de rinichi, cât și de fecale într-un procent similar.
Etinilestradiol (EE)
Absorbţie
EE este absorbită rapid și aproape complet după administrarea orală; vârful mediu de plasmă este atins în aproximativ 1,5 ore. Datorită conjugării presistemice și a metabolismului hepatic la prima trecere, biodisponibilitatea absolută este de aproximativ 40% și este supusă unei variații considerabile interindividuale (20-65%).
Distribuție
Concentrația plasmatică a EE raportată în literatură este caracterizată printr-o variabilitate marcată. Aproximativ 98% din EE este legat de proteinele plasmatice, aproape exclusiv de albumina.
Metabolism
La fel ca estrogenii naturali, EE este biotransformată prin citocromul P-450 prin hidroxilarea inelului aromatic.Metabolitul principal este 2-hidroxi-EE care este metabolizat în continuare în metaboliți conjugați. EE suferă o conjugare presistemică atât în mucoasa intestinului subțire, cât și în ficat.În urină există în principal glucuronide, în timp ce în bilă și plasmă sulfat.
Eliminare
EE este eliminată din plasmă cu un timp de înjumătățire de aproximativ 12-14 ore. EE este excretată prin rinichi și fecale într-un raport urină / fecale de 2: 3. Sulfatul EE excretat în bilă după hidroliză de bacteriile intestinale este supus cerc enterohepatic.
05.3 Date preclinice de siguranță
Toxicitatea acută a estrogenilor este scăzută. Luând în considerare diferența semnificativă dintre speciile de animale și în raport cu oamenii, rezultatele studiilor cu estrogen pe animale au doar o valoare predictivă limitată pentru utilizare la om. Etinileastradiolul, un estrogen sintetic utilizat frecvent în contraceptivele orale, are efect embrioletal la animalele de laborator chiar și la doze relativ mici; au fost observate anomalii ale tractului urogenital și feminizarea fetușilor masculi. Aceste efecte sunt considerate specifice fiecărei specii. Clormadinonă. efecte embrioletale și teratogene la iepuri, șobolani și șoareci.În plus, efectul teratogen a fost observat la iepuri la doze embriotoxice și, de asemenea, la șoareci la cele mai mici doze testate (1 mg / kg / zi). Semnificația acestor date în raport cu administrarea umană este neclară. Datele preclinice derivate din studii convenționale de toxicitate cronică, genotoxicitate și potențial cancerigen nu au prezentat riscuri speciale pentru oameni, în afară de cele descrise în celelalte secțiuni ale acestui RCP.
06.0 INFORMAȚII FARMACEUTICE
06.1 Excipienți
Lactoză monohidrat, amidon de porumb, povidonă K30, stearat de magneziu, hipromeloză, macrogol 6000, propilen glicol, talc, dioxid de titan (E171), oxid de fier roșu (E172).
06.2 Incompatibilitate
Nu este relevant.
06.3 Perioada de valabilitate
3 ani.
06.4 Precauții speciale pentru depozitare
Fără instrucțiuni speciale.
06.5 Natura ambalajului imediat și conținutul ambalajului
Blistere din PVC / PVDC / Al sau PP / Al
Pachete cu 1 x 21 comprimate filmate
06.6 Instrucțiuni de utilizare și manipulare
A se păstra la o temperatură care nu depășește 30 ° C.
07.0 DEȚINĂTORUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
Produse FORMENTI S.r.l. - Via R. Koch, 1/2 - 20152 Milano
08.0 NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
AIC n. 036875019 / M - 1 x 21 comprimate filmate în blister din PVC / PVDC / Al
09.0 DATA PRIMEI AUTORIZAȚII SAU REÎNNOIREA AUTORIZAȚIEI
Data primei autorizații: mai 2005
10.0 DATA REVIZUIRII TEXTULUI
Septembrie 2010
11.0 PENTRU DROGURILE RADIO, DATE COMPLETE PRIVIND DOSIMETRIA INTERNĂ DE RADIARE
12.0 PENTRU DROGURI RADIO, INSTRUCȚIUNI SUPLIMENTARE DETALIATE PRIVIND PREPARAREA EXEMPORARĂ ȘI CONTROLUL CALITĂȚII
LISTA DE VERIFICARE A PRESCRIPTORILOR - CONTRACTEPTIVE HORMONALE COMBINATE
Vă rugăm să utilizați această listă de verificare împreună cu Rezumatul caracteristicilor produsului în timpul oricărei consultări privind contraceptivele hormonale combinate (COC).
• tromboembolism (de exemplu, tromboza venoasă profundă, embolia pulmonară, infarctul și accidentul vascular cerebral) reprezintă un risc important asociat cu utilizarea COC.
• Riscul de tromboembolism cu CHC este mai mare:
- in timpul primul an d "angajare;
- când pleacă reluați utilizarea după o pauză de aport de 4 sau mai multe săptămâni.
• COC care conțin etinilestradiol în combinație cu levonorgestrel, norgestimate sau noretisteronă au risc mai mic a provoca troembolism venos (TEV).
• Riscul pentru o femeie depinde și de riscul inițial de tromboembolism. Prin urmare, decizia de utilizare a unui COC trebuie să ia în considerare contraindicații și factori de risc individuali, în special cele referitoare la tromboembolism - vezi rubricile de mai jos și rezumatul relevant al caracteristicilor produsului.
• Decizia de a utiliza orice CHC, mai degrabă decât unul cu cel mai scăzut risc de tromboembolism venos (TEV) trebuie luată numai după un interviu cu femeia, pentru a se asigura că înțelege:
- risc tromboembolism asociat cu COC;
- efectul orice factor de risc inerent riscului său de tromboză;
- care trebuie să acorde o atenție deosebită semne si simptome a unei tromboze.
Amintiți-vă că factorii de risc ai unei femei pot varia în timp. Prin urmare, este important să utilizați această listă de verificare la fiecare consultare.
• Aveți nevoie de operație;
• Este necesar să suferiți o perioadă prelungită de imobilizare (ca în cazul unui accident sau boală sau pentru o „aruncare într-un membru inferior).
→ În aceste cazuri, ar fi mai bine să reconsiderăm dacă să utilizați sau nu un contraceptiv non-hormonal până când riscul revine la normal..
• Deplasare pentru o perioadă prelungită (> 4 ore);
• Dezvoltați oricare dintre contraindicații sau factori de risc pentru contraceptivele combinate;
• A născut în ultimele săptămâni.
→ În astfel de situații, pacientul dumneavoastră ar trebui să acorde o atenție deosebită pentru a surprinde orice semne și simptome de tromboembolism.
Vă rugăm să încurajați cu tărie femeile să citească prospectul care însoțește fiecare pachet de COC, inclusiv simptomele trombozei de care ar trebui să fie atenți.
Vă rugăm să raportați orice reacție adversă suspectată de COC către birourile de farmacovigilență competente teritorial sau către AIFA, conform legislației în vigoare.
INFORMAȚII IMPORTANTE DESPRE CONTRACTEPTIVE ORALE COMBINATE (COC) ȘI RISCUL DE COAGURI DE SÂNGE
Toate contraceptivele combinate cresc riscul de a avea un cheag de sânge. Riscul general al unui cheag de sânge în urma administrării unui contraceptiv hormonal combinat (COC) este mic., dar cheagurile pot reprezenta o afecțiune gravă și, în cazuri foarte rare, chiar letale.
Este foarte important să recunoașteți când puteți prezenta un risc mai mare de a dezvolta un cheag de sânge, ce semne și simptome trebuie să aveți grijă și ce acțiuni trebuie să întreprindeți.
În ce situații este mai mare riscul unui cheag de sânge?
- în primul an de utilizare a unui COC (inclusiv la reluarea utilizării după un interval de 4 sau mai multe săptămâni)
- dacă sunteți supraponderal
- dacă aveți peste 35 de ani
- dacă aveți un membru al familiei care a avut un cheag de sânge la o vârstă relativ mică (adică sub 50 de ani)
- dacă ați născut în ultimele săptămâni
De sine fumează și cu vârsta peste 35 de ani, i se recomandă insistent să renunțe la fumat sau să utilizeze o metodă contraceptivă non-hormonală.
Consultați imediat un medic dacă aveți oricare dintre următoarele simptome:
• Durere severă sau umflături la unul dintre picioare care pot fi însoțite de flăcare, căldură sau modificări ale culorii pielii, cum ar fi aspectul palidității, roșeaței sau culorii albăstrui. Ar putea avea tromboză venoasă profundă.
• Brusc și dificultăți de respirație inexplicabile sau apariția unei respirații rapide; dureri toracice severe care pot crește odată cu respirația profundă; o tuse bruscă fără o cauză evidentă (care poate produce sânge). Ar putea fi o complicație gravă a trombozei venoase profunde numită embolie pulmonară. Acest lucru se întâmplă dacă cheagul de sânge migrează de la picior la plămâni.
• O durere în piept, adesea ascuțită, dar care apare uneori cum ar fi stare de rău, senzație de presiune, greutate, disconfort al corpului superior care iradiază spre spate, maxilar, gât, braț cu senzație de plenitudine asociată cu indigestie sau sufocare, transpirație, greață, vărsături sau amețeli. Ar putea fi un atac de cord.
• O amorțeală sau un sentiment de slăbiciune la nivelul feței, brațului sau piciorului, mai ales pe o parte a corpului; o dificultate în vorbire sau înțelegere; o "confuzie bruscă a minții, o pierdere bruscă a vederii sau vedere încețoșată; o durere de cap / migrenă intensă și mai gravă decât de obicei. Aceasta ar putea fi un accident vascular cerebral.
Aveți grijă la simptomele unui cheag de sânge, mai ales dacă:
• tocmai a fost operat
• ați fost imobilizat pentru o lungă perioadă de timp (cum ar fi din cauza unui accident sau a unei boli sau pentru că ați avut piciorul aruncat)
• a parcurs un drum lung (mai mult de 4 ore)
Nu uitați să spuneți medicului dumneavoastră, asistentei sau chirurgului că luați un contraceptiv hormonal combinat dacă:
• Ați avut sau urmează să fiți operați
• Există orice situație în care un profesionist din domeniul sănătății vă întreabă ce medicamente luați
Pentru mai multe informații, vă rugăm să citiți cu atenție prospectul care însoțește medicamentul și să raportați imediat medicului sau farmacistului orice efecte nedorite asociate cu utilizarea contraceptivului hormonal combinat.






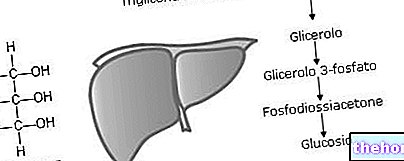











---livello-avanzato.jpg)